
以下,本研究会資料として記述した.
医療政策上,法律上,会計/税務上,福利厚生上,ご自由に参照ください.
出典/リンク先は,ご自身でご確認ください.
- - - - - - - 目次 - - - - - - -
ユニバーサル・ヘルス・カバレッジ(UHC)
― わが国の社会保障(医療保険)の概念・歴史的経過
史料
いろいろな嚆矢:
記述:太 安万侶(712 和銅5 )古事記; 波那美波 志比斯那須(歯並は椎や菱のごとく)
翻訳:ヘボン, J. C.(1867 慶応3)和英語林集成;歯幷(並)が悪い; the teeth are irregular.
翻譯:土岐 頼徳(1872 明治5)啓蒙養生訓;齒列整はぬときの抜去
翻譯:横瀬文彦/阿部弘国(1873 明治6)西洋養生論;歯列(ハナラビ)の用語
翻譯:小林 義直(1875 明治8)四民須知養生浅説;歯列不整の用語
翻譯:松本良順/澤田俊三(1876 明治09)育児小言;a double teeth.
翻譯:高山 紀齋 (1881 明治14)保齒新論;irregularity of the teeth.
翻譯:河田/大月 (1885 明治18)歯科全書;orthodontia.
翻譯:小林 義直
(1889 明治22)歯科提要;orthodontishe behandlung.
講義:青山松次郎(1890 明治24)高山齒科醫學院講義録
演説:榎本 積一 (1892
明治25)亂排齒矯正術(16歳女)の矯正例
論文:八百枝康三(1896 明治29)鹺跌矯正ノ實験
辞書:佐藤 運雄(1908 明治41) 醫學大辞書; orthodontia(歯科矯正術)
学会:佐藤 久 (1918 大正7)
日本の「歯科矯正」の歴史認識
歯科矯正史(1次史料)
歯科矯正の社会的受容への障害となった歴史的宿命
1. 伝来と受容時期による宿命
2. 戦争による宿命
3. 健康の定義とグローバル化による変化
フランス
ドイツ
イギリス
アメリカにおける近代歯科矯正学
― 提案されるべき医療技術 各学会の具体例
医療技術評価提案書(保険未収載技術用)
使用する医薬品,医療機器,又は体外診断用医薬品について
― 社会保障・公衆衛生・福祉と歯科矯正医療(欧州,北米,南米との比較)
目的:すべての国民が健康で文化的な生活を送る
障害の考え方 ICIDH / ICF
日本国憲法
医療法
歯科医師法
総務省
就学時健康診断票
学校保健安全法第13条第1項,同 施行規則第3条第9項,文部科学省令にて規定された技術的基準
日本学校歯科医会の定める「歯列・咬合の判定基準0,1,2」
児童, 生徒, 学生, 幼児及び職員の健康診断の方法及び技術的基準の補足的事項
及び健康診断票の様式例の取扱いについて
健康増進法(平成十四年法律第百三号)第九条第一項に規定する健康診査等指針
WHO:ユニバーサル・ヘルス・カレッジ
子どもの権利条約(政府訳,日本ユニセフ訳)
国民の健康の増進の総合的な推進を図るための基本的な方針
健康日本21(第二次)最終評価報告書
歯・口腔の健康
公衆衛生上の課題としての歯科矯正学
健康格差はなぜ不当なのか
不平等に基づく不利益の是正要求の道徳的正当性を強める条件(玉手)
1. 深刻さ
2. 当人の選択の有無
3. 是正の可能性
4. 派生する影響の有無
5. 他の価値との比較
日本の公衆衛生システムへのOECDレビュー
受益圏と受苦圏
社会関係資本 social capital
社会問題とは何か Joel Best
クレイム申立て
学校における児童生徒の健康格差といじめ
歯科矯正医療へのアクセスの不平等
メディア報道
不適切・無益な歯科矯正による医療訴訟
国民の反応
全国自治体の意見書,国会答弁,請願
政策形成
社会ネットワーク
政策の実行
政策とその影響
― 医療提供体制について
価値財/一般財
皆保険/自由開業制/フリーアクセス/出来高払い
― 子どもの権利条約 と こども基本法,我が国における医療としての歯科矯正
子ども権利条約 こども基本法 こども家庭庁設置法 児童福祉法 子ども・若者育成支援推進法
— 歯科口腔保健の推進に関する法律(平成23年)
国民が健康で質の高い生活を営む上で基礎的かつ重要な政策から「歯科矯正」が除外されるのはなぜか?
― 学校における歯科健康教育(わが国の学校歯科健診制度との比較)
口腔保険プログラム
ワシントンDC ボストン大学 オレゴン州 カルフォルニア州 インド クウェート
いじめ,自尊心 QOL と 歯列不正との関係 システマティックレビュー
歯列矯正と いじめ について
実際の事例(医療制度と文化背景)
Quality of life とは何か?
歴史
歯科矯正医療の結果として共通認識すべきQOLはどこか?
QOL測定における尺度
口腔関連QOLのいろいろな尺度
矯正歯科とQOLの論文(年度順)
歯科矯正に要する医療費の現状分析と将来
— 歯列・咬合の状態 に関する 政府統計調査
・ 学校歯科健診(学校保健安全法:学校保健統計調査)
歯列・咬合の異常
・ 歯科疾患実態調査(厚生労働省;昭和32年~,6年おき,H28より5年周期,歯科保険医療対策の推進の基礎資料)
叢生・空隙の状況
オーバージェット
オーバーバイト
矯正治療の経験の有無(令和4年度に実施)
・ 国民生活基礎調査(厚生労働省:統計法に基づく基幹統計調査)
・ 国民健康・栄養調査(厚生労働省:健康増進法)
歯科医師法 第一九条
病院診療所の診療に関する件(厚生省医務局長通知)
医療を取り巻く状況の変化等を踏まえた医師法の応召義務の解釈に関する研究について
☛ 歯列矯正を求める患者の診療治療の求めを拒んでもよいか?
論点:わが国において歯科矯正は医学的な必要を要さない自由診療なのはなぜか?
― 欧州大陸における社会保障制度:わが国の医療としての矯正歯科の位置
ユニバーサル・ヘルス・カバレッジ(UHC)
― 主要国における歯科矯正の公的医療保険制度概要2017(厚生労働省資料を追加改変)
子どもの歯科矯正への公的医療保険の国際比較(OECD加盟国,2016)
ヨーロッパ諸国における歯科矯正医療への公的医療保険の現状(2010)
口腔の健康 vs 口腔の疾病
アメリカ(AAO,HLD index, NY州,)
イギリス(ITON)
ドイツ(KIG)
フランス
ブラジル
日本(現行制度と学校歯科健診)
― 疾病としての歯・歯列弓の大きさ/位置関係/機能の位置異常
疾病 / 病気 / 健康とは何か? 疾患の文化的概念,とらえかた
☛ 問い:わが国において 「歯や列弓の位置/位置関係の異常」 は疾病でないとされているのはなぜか?
政府答弁
☛ 問い:歯科医師の医療行為,特に歯科矯正学の技術や知識は,格差なく国民へ公平に配分されているか?
国民の声と現状
子どもの歯科矯正についての最近の議論
☛ 問い:学校歯科健診によって歯列不正を指摘された患者から治療を求められたが,この国民は治療費の支払いができない.歯科医師はこれを理由に診療拒否することは法的に可能か? 応召義務について答えよ.
☛ 問い:良質かつ適切な矯正歯医療を,国民へ格差なく公平に提供できる医療制度はどのようなものか?
☛ 問い:国民の税金を財源とする研究結果は,なぜ国民へ格差なく公平に提供できていないのか?
ICD-11
ICD-DA 第3版(WHO 1995)― 歯科矯正領域の疾病 Disease
子どもの歯の矯正の政府見解
医療倫理の問題解決の視点
― 8020 と 社会疫学の視点(歯列矯正:所得格差からくる実態)
― 医療制度は社会的ニーズへの対応にどの程度関与すべきか?
― 誰の歯科矯正治療を優先するべきか?(医療資源の倫理学)
シャンシエフ報告書(Schanschieff report)- IOTNの背景
イギリスにおける矯正歯科学会の役割
治療品質基準に関する各国ガイドライン
― 歯科矯正(歯の位置,歯列異常への医学的介入)に適切な時期
― 医療保険の基礎理論
情報の非対称,モラルハザード.逆選択
― 我国の法令上における不正咬合,歯列・咬合,歯科矯正,矯正治療の取り扱い
所得税法 学校保健安全法 学校教育法 統計法 地方自治法
成育基本法
成育医療等の提供に関する施策の総合的な推進に関する基本的な方針
健やか親子21 健康日本21
健康増進法 医療法 健康保険法 生活保護法 歯科口腔保健の推進に関する法律
― 日本における歯科矯正の議論:
子どもの歯列矯正のについての議論
OECD加盟国の保健医療費の状況(2018年)
OECD Health Statics 2021
OECD加盟国での比較
英国 フランス ドイツ スウェーデン ノルウェー イタリア
カナダ アメリカ オーストラリア ロシア
アメリカ
― その他,追加など
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
目前の診察治療での規範:
組織(診療所・病院)での規範:
社会全体や国家でなすべき規範:
・健康は人権であるという視点.生存権 健康権 生命権 幸福追求権
・すべての国民に負担可能な費用で医療サービスを提供すること.
・過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること.
・常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること.
→ 歯列不正・不正咬合と健康: well-being 上の健康格差のある医療領域
☛ OECD加盟国における 「子どもの歯科矯正」 への公的医療保険の国際比較(2016)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険 「医学的に必要な歯科矯正」 の適用基準
すべての人々が基礎的な保健医療サービスを、必要なときに、負担可能な費用で享受できる状態
人文学及び社会科学の振興について(報告)-「対話」と「実証」を通じた文明基盤形成への道-
平成21年1月20日 科学技術・学術審議会 学術分科会
Hygiene 衛生 長與専齋 「松香私志(1902)」
衛生
公衆衛生 Social medicine
保健学 Public Health
公衆衛生の本質は,社会正義である.
口腔衛生 Oral Health Care と 歯列矯正
■口腔衛生の課題:
Ending the neglect of global oral health: time for radical action
The Lancet, Vol. 394, Issue 10194, P261-272, July 20, 2019
わが国の社会保障の始まりは,明治期の廃藩置県,地租改正などによる貧困問題への公的な救済法として明治7年(874に発布された 恤救(じゅっきゅう)規則 にあり,昭和4年(1929)救護法,昭和25年(1950)生活保護法へ引き継がれている.
社会保障概念の基は 日本国憲法第25条 であり,その概念を明示したものが 「社会保障制度に関する勧告(社会保障制度審議会 1950年)」 とされる.1942年の Sir William Beveridge 卿による 「SOCIAL INSURANCE AND ALLIED SERVICE 通称 ベバリジ報告」,同年の ILO 国際労働機関による 「社会保障への途」 に基づいて提唱されたのが,以下の社会保障制度に関する勧告(社会保障制度審議会 1950年)
第二十五条 すべて国民は、健康で文化的な最低限度の生活を営む権利を有する。
② 国は、すべての生活部面について、社会福祉、社会保障及び公衆衛生の向上及び増進に努めなければならない。
いわゆる社会保障制度とは,疾病,負傷,分娩,廃疾,死亡,老齢,失業,多子その他困窮の原因に対し,保険的方法又は直接公の負担において経済保障の途を講じ,生活困窮に陥った者に対しては,国家扶助によって最低限度の生活を保障するとともに,公衆衛生及び社会福祉の向上を図り,もってすべての国民が文化的社会の成員たるに値する生活を営むことができるようにすることをいうのである。社会保障制度に関する勧告(社会保障制度審議会 1950年)
☛ 後記するように,疾病や傷病に対してのみ保険給付されるわけではなく,政府答弁も正解とは言えないであろう.不妊治療,乳がん摘出後の乳房再建など,健康概念の変化,国民の声,諸外国の現状を理解することが大切である.歯科矯正はどうか?
すなわち,社会保障制度とは,
国民の生存権を保護するために,個人の責任や努力(自助)のみでは対応できないリスクに対して,相互に連帯して支え合うことによって安心した生活を保障し(共助),また自助やや共助では対応できない場合には必要な生活保障を行うことをいう(公助).
① リスク分散:
自分の責任に帰することのできない理由によって発生する,さまざまな経済的リスクに対して社会全体で備えること
② リスク軽減:
そうしたリスクが実際に発生する可能性そのものを社会全体で引き下げること
という2つの側面から,最低限度の生活 「ナショナル・ミニマム」 を保障する.
|
第1節 社会保障の誕生 第2節 社会保障の発展 第3節 社会保障の「見直し」と再認識 第4節 日本の社会保障はどうだったのか
第1節 自立と連帯 ~ 自立した個人を,連帯して支える 第2節 効率と公正 ~ 効率と公正の同時実現を追求する時代に
第7章 社会保障を考えるにあたっての視点(p.218-244) 第1節 望ましい社会の姿を考える 第2節 社会保障の機能・役割を理解する 第3節 社会保障の給付と負担の関係を考える 第4節 他社の立場で考える
|
|
|
「社会保障って,なに? ~身近な人から学ぶ健康保険や公的年金の話~ 」 厚生労働省 映像教材 25分30秒
【高校生のための政治経済】 社会保険③雇用保険・労災保険・介護保険#4 【高校生のための政治経済】 公的扶助・社会福祉・公衆衛生#5
|
社会保障の4つの柱
① 所得保障:年金制度,生活保護
② 社会福祉:高齢者,母子・父子・寡婦,児童,障がい者(育成・更生医療)
③ 医療保障:医療保険,公費負担医療
④ 公衆衛生:感染症対策,環境汚染対策,労働衛生対策
社会福祉制度
乳幼児医療費助成制度(子ども医療費助成制度)
自立支援医療制度(育成医療)
自立支援医療制度(更生医療)身体障害者手帳を有する18歳以上
医療保障制度
| 法規・保険制度 | 対象 | |||
| 医 療 保 障 制 度 |
医療保険 | 被用者保険 | 全国民 | |
| 国民健康保険 | ||||
| 後期高齢者医療制度 | 75歳以上,もしくは65歳以上の障害認定者 | |||
| 公費医療 |
医療扶助(生活保護法) 障害者総合支援法 感染症の強制入院 など |
低所得者,障害者などの経済的・社会的配慮を要する者や社会防衛的手段を要する感染症患者など 音声・言語・そしゃく機能障害(口蓋裂など) |
||
※ 厚生労働大臣の定める歯科矯正医療に医療保障が適用される疾患.
☞ そもそも,歯や顎骨の大きさや位置異常は疾病であるので整理が必要.
☞ 日本人は長年にわたり,不正咬合は病気ではないという間違いを国民に刷り込んできた.
老齢,遺族及び廃疾に関する保険険
国家扶助
公衛生及び医療療
社会福祉祉
☛ 「社会保障と憲法」に関する基礎的資料 基本的人権の保障に関する査小委員会 平成15年7月 衆議院憲法調査会事務局
所得再分配と社会保障
最低限度の生活保障
保険原理と福祉原理
普遍主義/選別主義
WHOによる健康の定義がなされた1946年は終戦の翌年であり,わが国の国民生活・日本経済は困窮の渦中にあった.この当時の医療概念や歯科における疾病構造は現在とは大きく異なり,治療目的は「虫歯の痛みを除くこと」,「喪失や欠損歯の修復や補綴」により噛めるようにすることであった.虫歯と入歯の洪水で歯科医院は足りず,前歯の銀歯や開面金冠はごく当たり前の時代であり,白い歯の審美修復や歯列矯正はまだ先の時代であった.しかしこの時代の高橋新次郎氏の著書 「歯科矯正学(1947)」 には,「歯列矯正の意義」 が 「健康の定義」 と関連して記述されている.
現代の歯科矯正学の目的,QOL,Social handicap,スティグマ,自己嫌悪といった外見上の問題を改善すること,社会的精神的なwell-being 健康を改善することは米国やヨーロッパ諸国における歯科矯正の公的医療保険適応の基準であるが,我が国においてはまだまだ理解され始めた概念である.
1947:高橋新次郎:(以下原文のまま)不正咬合並びにこれに依りて招来される顎骨の異常,乃至は顔貌の不正(勿論顎骨の異常が原因で不正咬合を生ずることも多いが)等は單に患者の咀嚼,發音等の諸機能を阻害するにのみならず,患者自身の精神上にも頗る重大な影響を及ぼし,これがため自らを卑下し,社會生存上常に大なる損失を招きつゝあることは吾々經驗するところである。例へば圖1-2のやうな甚だしい不正咬合に於いては,その顔貌上に及す影響も極めて大であつて患者自らもその點に關し,懊惱苦悶せることは明らかである。かくの如き場合に於ける矯正施術の目的は,單に齒牙の正常なる機能を恢復するばかりでなく,進んで顔面の不正おも改善することにより,より重大な意義を有することは明である。顔貌の不正は患者自身の精神上にも架る
顔貌の不正の改善,well-beingの向上
矯正歯科医療の価値 / ☛ 矯正歯科治療の目的と意義
1950年代後半から,我国の高度経済成長は国民の生活水準を引き上げ,1982年には先天性疾患として唇顎口蓋裂の保険適用がなされた.社会保障制度は,当初は貧困への救済から始まったが,国民生活の向上,国民の健康概念の西洋化により,医療保障は社会的・精神的な分野への対応も必要となっている.社会変化・国民の求めに応じて,医療保険の適用範囲は修正・是正すべきものであろう.
社会的共通資本:本当の豊かさとは何か? 宇沢
自然資本:海,森,川,海洋,水,土,大気
設備資本:道路,水路,橋,,上下水道,電力,ガス
制資本:教育,医療,福祉,司法,文化
― 社会福祉と医療
医療社会学:
人文学及び社会科学の振興について(報告)-「対話」と「実証」を通じた文明基盤形成への道-
平成21年1月20日 科学技術・学術審議会 学術分科会
社会福祉の定義:
広辞苑:(狭義の社会福祉)
貧困者などの生活を保障し,心身に障害のある人々の援助などを行なって,社会全体の福祉向上をめざすこと。教育・文化・医療・労働など,広い分野にわたる。
国民の生存権を保護するため,貧困者や保護を必要とする児童・母子家庭・高齢者・身体障害者など社会的障害を持つ人々の援護・育成・更生を図ろうとする公私の社会的努力を組織的に行うこと.生活保護法・児童福祉法・老人福祉法・身体障害者福祉法・知的障害者福祉法などによって国または地方公共団体が行うものと,社会福祉法により設立された福祉法人が行うものとがある.都道府県・市町村には行政機関として福祉事務所があり,社会福祉主事を置く(広辞苑 第七版 岩波書店)
学術的定義:
岩田正美:一方では個人生活の自助を脅かすリスクの回避,問題の解決(個人の幸福)が,何らかの社会問題として投げかけられることを前提に,様々な手段・方法による社会の個別私的生活への介入の『仕掛け』」であると同時に,「その介入は,社会統合や秩序維持,さらには社会防衛への期待を含み,介入が社会にとってもプラスであることが期待されている(社会の幸福)」(岩田正美編著 社会福祉への招待 放送大学教育振興会)
古川孝順:現代社会において,人びとの自立生活を支援し,その自己実現と社会参加を促進するとともに,社会的統合を高めることを目標に展開される一定の歴史的社会的な施策の体系であり,その内容をなすものは人びとの生活上の一定の困難や障害,すなわち福祉ニーズを充足,あるいは軽減緩和し,自立生活の維持,自立生活力の育成ならびに自立生活の援護をはかり,またそのために必要とされる社会資源を開発することを課題として国・自治体ならびに民間の組織によって設置運営される各種の制度とそのもとにおいて展開されている援助活動の総体」(古川孝順 社会福祉学 誠信書房)
圷洋一: 社会福祉とは,誰もが人間らしく自分らしく生きられる社会を目指す「理念」であるとともに,この理念の実現を目的に,人間らしく自分らしく生きられずに困っている人びとを助ける手段としての「取り決め」(法制度と施策)と「取り組み」(取り決めに依拠した活動)でもある.(圷洋一 社会福祉とは何か NHKテキスト 社会福祉セミナー NHK出版)
障害の考え方:☛ 障害としての不正咬合と顎顔面の形態異常
障害者の権利に関する条約(略称:障害者権利条約)では,第一条(目的)において,「この条約は、全ての障害者によるあらゆる人権及び基本的自由の完全かつ平等な享有を促進し、保護し、及び確保すること並びに障害者の固有の尊厳の尊重を促進することを目的とする。障害者には、長期的な身体的、精神的、知的又は感覚的な機能障害であって、様々な障壁との相互作用により他の者との平等を基礎として社会に完全かつ効果的に参加することを妨げ得るものを有する者を含む。(外務省訳)」と記載されている.
社会モデルとしての考えが強く意識されている.
☛ わが国における歯科矯正は,未だ 「医学モデル」 として,また狭義の古来よりの 「咬合」 というドグマの呪縛かに囚われており,西洋諸国における医療の社会適応された 「社会モデル」 の国々からは,周回遅れともいえる状況にあり,グローバル社会となった現代において国民からも多くの疑問が指摘されている.
☛ 顎変形症の問題点:手術が適用できる顎変形症(公的医療保障可)と,公的医療保障の適用とならない顎変形症があり,経済的理由から選択の自由が限られる患者は外科的手術を強いられる状況にあり社会問題でもある.
☛ 障害者の社会参加(⇔ 活動制限,参加制約)について ⇒ 歯科界ではなぜ 「審美」 という言葉を用いたり,相手の立場に立って深く考えないのであろうか?
例えば,人間の尊厳として,暖かさが確保され機能的に問題がないという理由で,若い女性に汚れた洋服を与えたとしよう.もちろん食料や生命の危険のある著しい貧困な開発途上国とは異なるのであるが,現代の日本では彼女たちは健康で文化的な生活,他の友人と外出して人前に出たり,社会参加は満足にできるであろうか? 人前に出るための制約や恥ずかしさ,屈辱感を感じはしないだろうか? 現在の先進諸国のほとんどの国々では,歯科矯正は社会医学的視点から公的医療保障の適用となっている.わが国のにおいても歯並びを直したいという人びとの立場における 「見た目」 とはこういう社会参加の場での制約,他人の目線という痛み,健康の社会モデルとしての精神的・社会的な健康を求める声なのであり障害なのであるが,わが国の歯科界においてこうした患者の立場から概念を理解している指導者はほとんどいない.

日本では,歯列不正のグレード(疾病による障害の程度,すなわち患者のQOL)について教科書にはほとんど書かれておらず,例えば,術者側の視点からの不正咬合の分類が重視され,患者の立場に立った障害の程度についてはほとんど議論されません.外科矯正治療など,現在の公的医療保障の適用されている重症の歯列不正を診察しないで簡単な症例のみを専門とする自称専門医さえいます.
IOTNは歯列不正の重症度を評価し,歯科矯正治療の必要性を客観的に判断します.ポピュレーション アプローチ と ハイリスク アプローチを考える視点について説明します.
グレード1(軽度):
治療の必要性はほとんどない
グレード2(軽度):
治療の必要性は少ない
グレード3(中等度):
治療が推奨されることがある
グレード4(重度):
治療が必要
グレード5(最重度):
治療が非常に必要
ポピュレーション アプローチ:
ハイリスク アプローチ
現在の日本の歯科矯正政策には,公衆衛生の視座が不足しており,国民の健康増進にうまく機能していません.本来は,ポピュレーションアプローチとハイリスク
アプローチを組み合わせた戦略を策定することによって,例えば,学校歯科健診によって,すべての子どもに対してIOTNに基づいたスクリーニングを実施し,グレード3以上の子どもには適切な治療を提供するというような,歯科矯正治療の必要性を効率的に管理し,治療が最も必要な子どもたちには集中的なサポートを提供することができるはずです.
課題 ☛ 現在の学校歯科健診における不正咬合の検出について
現状の問題点:意義,各省庁での解釈の相違,公衆衛生上の指標.どのように改善すべきか.
国際的な公的医療保障の適用基準となっているIOTNでは,歯列不正の重症度を客観的に評価し,ポピュレーションアプローチ
と ハイリスク
アプローチを適切に組み合わせた医療政策,治療戦略を立てることができます.歯科矯正医の技術や知識という医療資源を,本当に治療を必要としている子どもたちへ公平に配分することができます.優先して治療を行うべき子どもたちについて判断し,公平で適切なケアを確保する指標になります.
| 国家・地域による定説受容の違い (歯科矯正の目的と意義) | ||
我が国 健康の 身体的側面 を重視 <医学モデル> |
西洋諸国 健康の 社会的・精神的側面 を重視 <社会モデル> |
各国の歯科矯正のミッション 健康・QoL人生の幸福 |
【不正咬合による障害】 ① 齲蝕の誘因 ② 歯周疾患の誘因 ③ 外傷の誘因 ④ 歯根吸収の誘因 ⑤ 咀嚼機能障害 ⑥ 筋機能障害 ⑦ 顎骨の発育異常 ⑧ 発音障害 ⑨ 審美的な欲求と心理的な背景 |
① 社会参加 Social handicap ② 発音障害 ③ ・・・ ・ ・ 国際生活機能分類(ICF) |
イギリス:人生を豊かにする(BOS) フランス:自尊心と社会参加の機会向上 ドイツ:公衆衛生への科学的助言 アメリカ:国民の健康(公衆衛生)の改善 日 本:国民の口腔衛生の向上に寄与る ※ 医療行為に対する専門的-技術的次元は同じかもしれないが,道徳的-実践的次元に大きな隔たり,歯科医療の歴史的背景による視座の違いがある.わが国の歯科矯正医の技術は社会的に受容される医療には到達していない状況にある. |
定説(石井米雄):ここに学問の面白さがある。定説がうまれ、それが覆される。そして生まれた新説が定説となり、それがまたまったく違った視点の生み出した新説によって覆される。この面白さが、学問の魅力である。
裁縫で先へ先へと縫い上げていくには、ある程度まで縫い進んだら仮留めの待ち針を抜かねばなりません.従来の発想や既成観念,過去の成功体験などは待ち針のようなもので,抜いてしまわないと先へ進めず,そこからはイノベーションは生まれません.待ち針を抜いた先で新しい世界に出会うには,自社という「たこつぼ」の外に出て,積極的に外の異質な人材やモノ,技術と接し,交わることが大事です.
明治維新後,自由に地球上を行き来できるようになった現代のグローバル社会.我が国の国民も多くの人びとが海外の文化や生活に接するようになり容易に外国というものを知るようになった.その中で,日本人の口腔衛生・歯並びの悪さは,多くの外国人から指摘されることでもある.現代においても,初めて日本に来た外国人は,歯並びの悪い日本人が多いことに驚くという.これは日本人の口腔衛生の意識の低さによるものではなく,わが国の社会制度(健康の社会的決定要因)によるものである.
幕末の日本ではお歯黒が化粧の一部として存在し,日本では国営放送のマスコット(チコちゃん)は未だ八重歯は「かわいい」の代名詞となっていることは残念なことである.現代のグローバルな価値観の普及とともに,歯並びは対人関係や自尊心を示すものとなり,歯の配列の不正は健康や生活の質の表現型として,社会参加への制約,自尊心や対人関係にも影響するものとして社会にも受容され,多くの国民からも,歯や顎骨の大きさ・位置異常という本人の責任に帰することのできない 「身体構造の疾病・異常」 ,これを治療するために歯列矯正医療をうけることは,西欧諸国においては公的社会保障によって保障されているのであるが,わが国においては,なぜ公的医療保障の適用にならないのかと多くの国民から疑問が指摘されるようになっている.
国会答弁において,厚生労働大臣は 「保険給付は疾病に対するものであり,歯科矯正は審美的要素が大きく疾病でない」 と答えている.では,国際的な歯列不正の価値とはどのようなものなのだろうか.実は,厚生労働省の翻訳による 「国際疾病分類」 では,不正咬合は 「疾病」 として明確に分類されており,世界の中で日本以外の国では疾病なのである.(念を押すと,厚生労働大臣が虚偽の発言をしているのではなく,日本の歯科界では国際ルールが適用されていないのである).また,歯科医科 「二元論」 で進んできたわが国の歯科は,健康とは何か? 疾病とは何か? 医療とは何か? こうした概念について深く考える機会が十分ではなかったのではないだろうか.他分野においても,わが国の個人の尊厳に関する西洋の価値観,例えば,子どもの権利条約,障害者権利条約など,いずれも批准されたのはごく最近の出来事である.
五箇条のご誓文
一、 広く会議を興し万機公論に決すべし
一、 上下心を一にして盛に経綸を行ふべし
一、 官武一途庶民に至る迄各其志を遂げ人心をして倦ざらしめん事を要す
一、 旧来の陋習を破り天地の公道に基くべし
一、 智識を世界に求め大に皇基を振起すべし
我国未曾有の変革を為んとし 朕躬を以て衆に先じ天地神明に誓ひ 大に斯国是を定め万民保全の道を立てんとす 衆亦此旨趣に基き協心努力せよ
医療の概念の変化:
国際障害分類(ICIDH)の概念モデル:
疾病・変調(Disorder)
↓
機能・形態障害(Impairment 例:運動障害)
↓
能力障害(Disability)
↓
社会的不利(Handicap)
国際生活機能分類(ICF)のモデル
☛ 宿題: 問:どうすれば障害・社会モデル(ICIDH / ICF)として歯科矯正概念を認識し,西欧諸国と同様な倫理感を歯科矯正医療従事者が持つようになるだろうか?
Traditionally, craniofacial biology has served as the sole scientific basis of orthodontic practice and research. Clearly an overlap of interests does exist between clinical orthodontics and craniofacial biology. However, the specialty is also significantly related to social, economic, and cultural factors. The "new paradigm" recognizes all of these interactions and dictates their integration conceptually and in research aimed at rationalizing orthodontics. Vig PS
頭蓋顔面領域の生物学は,矯正歯科臨床や研究の科学的基盤として機能してきた.歯科矯正臨床と頭蓋顔面領域の生物学の間には,明確な共有部分が存在している一方で,この歯科矯正という専門分野は,社会的・経済的・文化的な因子も大きく関係している.新しいパラダイムでは,これらの相互作用のすべてを認め,概念的に融合させ,歯科矯正学を合理化する研究が求められる. Vig PS 2000.
我が国では,ひとり親家庭 の子どもたちは,歯科矯正医療へのアクセスは絶望的な状況であり,子どもたちに公平な歯科矯正医療へのアクセスを保障することは,個人の力ではかなり困難である.⇒ 参考:ドイツでの子どもの給付負担軽減の事例を調べてみよう.
社会モデル: 障がい(機能障害,活動制限,参加制約) |
医学モデル: |
| 「障がい」は社会(モノ,環境,人的環境等)と個人の心身機能の障がいがあいまってつくりだされているものであり,その障壁を取り除くのは社会の責務として,社会全体の問題として捉える考え方. |
「障がい」を個人の心身機能によるものとし,個人的な問題として捉える考え方.
障害者権利条約(2006) 障害者基本法(2011) |
よくある質問:
歯列矯正ってなぜ保険がきかないのか?
保険診療では,治療内容、使用できる薬,材料等に細かいルールが決められています.それ以外の治療方法、材料等を望まれる場合は,自費診療になります.
☛ 国民の幸福,生活のルール(法令)は,「国民の声」 や 「社会課題」 に基づき,よりよく住みやすい国家を構築するために決められます.必要な医療も時代によって変わります.(保険適用の例:不妊治療,腫瘍摘出後の乳房再建,肥満手術,禁煙指導など)
☛ 歯の位置異常・大きさの異常という 「疾病」 としての歯列不正は,他に代替療法のある他の分野とは明らかに異なる分野であり,この点も上記のような歯列矯正に保険適用されていない理由の説明には不可解な矛盾となる.我が国の国民は,疾病としての歯の位置異常の医療行為を希望した場合,「治療する」,「治療しない」 の二択選択しかできないこと,そして,経済的理由から 「治療する」 を選択できない日本の子どもたちは,社会制度の改善によって何とかならないのか?
☛ 例えば,現在保険適用されている「顎変形症」は,顎変形症という疾患があり,これに保険適用されているわけではない.「顎離断術を施行する場合」 に 「顎変形症」 という病名が適用され保険適用となっている.他の保険適用される埋伏歯の場合も同様であり,「外科的介入の有無」が保険適用されるかどうかの判定基準となっている.これは大変重要なことであり,顎離断術の必要なく歯科矯正単独でも治療可能な症例(ボーダーラインの症例)さえも,患者さまによっては,経済的理由による費用負担軽減のため,あるいは矯正歯科医の志向によって,保険適用となる外科的治療が選択されるのが実際の医療現場で起きている.日本の歯科医療では医療倫理の4原則はあまり考慮されていないし,外科的手術の併用は患者にとってリスクの高い治療方法であり,実際に顎変形症手術後の死亡例も報告されている.医療倫理上ジレンマ,無危害原則との対立として,苦渋する歯科矯正医は多く議論すべき課題ではないだろうか.
☛ 西欧諸国においてずいぶん以前より,外科的介入がない場合においても,歯科矯正は公的医療保障の適用される社会制度が整っている.わが国では諸外国の具体的な数値基準(国際的にはIOTNのGrade分類)が採用されていないし,歯科矯正を公衆衛生の見地から捉えたり,その医療資源の配分方法や,治療の優先順位を考えるといったところまで行きついておらず,社会への適用ルールを議論することさえできていない.「良質かつ最善な歯科矯正を公平に国民に提供する」 ということが歯科矯正医の使命だとすれば,「公平に」 という部分(社会への適用,公衆衛生の視座)がすっぽりと抜け落ちているのである.必要のない手術を減らしたり,経済的理由からリスクの高い治療方法を選択する患者に問題意識をもち,相談に来られたが経済的理由から治療開始を断念する患者に目を向け,こうした要因である健康の社会的決定要因を考え解消することで,国民が公平に歯科矯正医療を安心して受けられるように,公的医療保障の適用基準を喫緊に是正することが望まれる.
☛ 社会的共通資本としての医療について
人の健康に影響する要因:社会状態が集団や個人の健康に影響を与える
① 個人的な決定要因
・喫煙,飲酒,歯磨き習慣などの生活習慣
・食生活,睡眠
・舌癖
・遺伝
② 社会的な決定要因(SDH: Social Determinants of Health)
・ソーシャルキャピタル(社会的支援,信頼,規範,市民活動)
・移住地域(国,気候)
・文化的慣習
・社会経済的状況(所得,学歴)
・国家制度(法令,保健医療制度,教育制度)
一世代でギャップを埋める.健康の社会的決定要因への取り組みによる健康の公平性 WHO健康の社会的決定要因委員会 最終報告書
☛ 日本語版 Japanese を選択するとスウェーデン語が表示されますので,→ 日本福祉大学の日本語訳(要旨),もしくは web翻訳ソフトを参照ください.
子どもたちは,どこで生まれたかによって,人生のチャンスが大きく異なります.日本やスウェーデンでは80歳以上,ブラジルでは72歳,インドでは63歳,アフリカの国々では50歳以下と,その寿命は大きく異なります.また,国内でもライフチャンスの差は激しく,こうした状況は世界中で見られます.最貧困層は,病気や早期死亡のレベルが高いですが,健康状態が悪いのは,最も貧しい人々だけに限りません.所得水準に関わらず,健康や病気は社会的勾配に従い,社会経済的状況が低いほど,健康状態も悪くなります.
このような状況が合理的な行動によって回避可能であると判断される場合,こうした格差を私たちは「健康の不公平」と呼びます.是正可能な国家間や国内における健康上の不公平,すなわち健康格差を正すことは,社会正義の問題なのです.健康の社会的決定要因に関する本委員会では,健康格差の是正は倫理的な要請と考えます.
_DSXZQO4928412005062024000000.jpg)

出典:OECD,世界銀行データより日本経済新聞社の作成 コラム1-3-①図 G7各国の賃金(名目・実質)の推移(厚生労働省)
【 歯科矯正に必要な医療費:全額国民負担であるわが国と他国の比較 - 世界の中での経済的格差 】
| 移行期歯列の限定的な矯正治療 | $2,815 | 42万円(1$=150円) | |
| 思春期歯列の限定的な矯正治療 | $3,124 | ||
| 成人歯列の限定的な矯正治療 | $3,504 | ||
| 移行期歯列の包括的な矯正歯科治療 | $5,281 | ||
| 思春期歯列の包括的な矯正歯科治療 | $5,525 | ||
| 成人歯列の包括的な矯正歯科治療 | $5,650 | 85万円(1$=150円) |
・アメリカにおいて歯科矯正に必要な平均的な医療費(医療保険のない場合)は,42~85万円程度(1$=150円換算)である.
・歯科矯正に必要とされる医療費と各国の平均賃金を考慮すると,わが国の歯科矯正に必要な医療費は世界一高額であり,国民のアクセスの不平等は多大である.
・ OECDの2021年報告によると,日本の平均的賃金は $39,711(OECD諸国で25位),アメリカは $74,738 (同1位)である.日本の平均賃金は過去20年であまり変わっていない.
・歯科矯正治療にかかる平均的な医療費は,全顎的歯列矯正で$5,525(85万円程度,1$=150円,現在の為替レート計算)である.
・アメリカでは公的・民間保険,メディケアの適用,慈善団体などの援助によって加療を受けることができる.
・わが国における歯科矯正に必要な医療費は,メディアでは100万円と報道され,国民の歯科矯正医療への負担額は平均賃金を考慮すると世界一高額な医療費である.
・子どもの歯科矯正にかかる費用の負担は,本人の責任に帰する疾患でないにもかかわらず,保険適用の基準も狭く,日本に生まれた子どもたちの口腔の健康維持は大変な経済的障壁である.
(まとめ)日本に生まれた子供の歯科矯正に必要な医療へのアクセスの不平等は,世界一困難な経済的格差とも言える.豊かな国にもかかわらず,歯並びが悪い子どもが多い原因である.

出典引用文献:
3) Comparison of Orthodontic Medicaid Funding in the United States 2006 to 2015, Front Public Health. 2017; 5: 221-. アメリカにおける公的医療保障(歯科矯正)の経過.各州における比較が述べられている.
子どもの歯科矯正への公的医療保障の適用は,家族関係社会支出の割合と密接な関係がある.
参考 ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
社会全体でなすべき規範:
・健康は人権であるという視点.生存権 健康権 生命権 幸福追求権
・すべての国民に負担可能な費用で医療サービスを提供すること.
・過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること.
・常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること.
参考 ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
上記に示すように,欧米諸国の子ども(18才まで)の歯科矯正医療は公的医療保険による加療がなされ,子どもたちの医療を受ける権利は守られている.残念ながら,わが国では政府は歯科矯正を医療とする認識が低く,日本に生まれた子供たちは,口腔の健康の不公平な社会に直面しており,社会経済的に恵まれた子供たちしか歯科矯正医療の恩恵を受けられず,多くの国民や自治体からも制度是正への請願が出され,明らかに存在する口腔の健康格差は社会問題となっている.学校歯科検診における健診結果は機能しておらず,子どもの自尊心や社会参加への障壁となっており,「子どもの権利条約」 批准国としても喫緊に是正すべき優先課題であろう.
問い①:我が国における「学校歯科検診」における不正咬合の評価方法と治療勧奨とする基準の背景.歯科矯正医療(口腔環境の改善)へのアクセスへの不平等はなぜ放置され続けているのだろうか?
問い②:子どもの歯科矯正が社会に受容され公的医療保障され,子どもたちの自尊心や社会参加への障壁が取り除かれている西洋諸国では,口腔環境(歯並び)が悪いことが いじめ の対象となっているのに対し,わが国では歯科矯正治療を始めることが,「いじめ」 に会う心配への相談が多い.実際に,岡山大学病院での調査(1999年)では,治療中の児童生徒の6.7%(男子)17.2%(女子)歯科矯正治療中に 「からかい」 や 「いじめ」 にあったと答え,患者の男子40.0%,女子56.9%が装置を付けているのが恥ずかしいと答えている.こうした背景にあるものについて,子どもたちが健康である社会を実現するためには,どのような政策が望ましいかについて述べよ.
問い③:社会制度に起因した日本人の口腔環境改善への医療格差,歯科矯正医療へのアクセスの社会経済的障壁は,健康の社会的決定要因として歯科医療全体にも及んでいる.
→ 子どもの歯科矯正に対する法令と各省庁間: 法令 / 国税庁 / 文部科学省 / 厚生労働省 の矛盾.それぞれの解釈と求められる政策について整理して述べよ.
→ 国民の well-being とは何か? こども家庭庁での整理・政策立案
第一 国民の健康の増進の推進に関する基本的な方向
一 健康寿命の延伸と健康格差の縮小
五 栄養・食生活、身体活動・運動、休養、飲酒、喫煙及び歯・口腔の健康に関する生活習慣及び社会環境の改善
社会経済的状況の違いに着目し....
乳幼児期から高齢期までのライフステージや性差、社会経済的状況等の違いに着目し、こうした違いに基づき区分された対象集団ごとの特性やニーズ、健康課題等の十分な把握を行う。
健康格差の縮小は、生活習慣の改善や社会環境の整備によって我が国において実現されるべき最終的な目標である。
(6)歯・口腔の康
歯・口腔の健康は摂食と構音を良好に保つために重要であり、生活の質の向上にも大きく寄与する
という方針......
✪公表された最終告書(健康日本21(第二次)最終評価報告書 令和4年10月11日)
5.栄養・⾷⽣活、⾝体動・運動、休養、飲酒、喫煙及び⻭・⼝腔の健康に関する ⽣活習慣及び社会環境の改善
評価報告書から,「目標に達した」 ものはなかったという結果.
【生涯にわたる健全な口腔保健の確立】 口腔機能の維持・向上 C 歯の喪失の防止 E
【歯科疾患の予防】 う蝕予防 B 歯周病予防 E
【歯・口腔の健康のための基盤的行動】 歯科健診の受診者の増加 E
A 目標値に達した
B 時点で目標値に達していないが,改善している
C 変わらない
D 悪化している
E 評価困難
健康日本21(第二次)最終価報告書 令和4年10月11日
概要
第1章
第2章
第3章 Ⅰ~II4
II5~IV ← (6)歯・口腔の健康 354ページから
第4章
別添 ← (6)歯・口腔の健康 67ページから
参考資料
次期健康づくり運動プランの検討スケジュール(厚生労働省Webより)
【 平成6年度以降の 「次期国健康づくり運動プラン」 に必要な課題として 】
☛ 評価者の社会経済的格差による医療アクセスへの障壁,社会的健康格差の是正.
☛ 口腔環境の改善(歯列矯正)という根本的な課題に目を向けるべきではないか?
☛ 歯科における健康格差の課題への取り組みの欠除が 「評価困難 E」 の要因ではないか?
参考 ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
日本の公衆衛生システムに対する OECD のレビュー(2019)
日本の公衆衛生システムのガバナンスは比較的断片的であり、複数の当事者と利害関係者が存在する中で、中央政府と厚生労働省は公衆衛生目標を追求するための手だてが比較的弱い.
厚生労働省は制度の戦略的方向性を定めることができ、さまざまな法的要件を通じて制度の主要な関係者に一定の影響力を持つが、公衆衛生活動の実施やより詳細な計画は、他の制度の関係者に委ねられている。
健康日本21の提供、公衆衛生緊急事態の計画と対応など、公衆衛生のさまざまな分野にわたって、日本のシステム全体が厚労省の設定した目標をどの程度達成しているかについての全体像が欠落している。
現在のところ、厚生労働省は、公衆衛生関係者が、例えば健康日本21(第2章)や、例えば事業主や自治体による健康診断(第3章)のような、国が定めた戦略をどの程度達成しているかを確認するための強力なメカニズムを持っていないように思われる。
日本が健康日本21で設定された野心的な国家目標を達成するためには、すべての地方レベルの政府が効果的な戦略と行動を実施することが重要である。
日本では、地方自治体がその実施に責任を持つ一方で、国は公衆衛生サービス政策の一貫性を保ち、全国的なサービス提供の格差を是正する役割を担っていると認識されているが,場合によっては、設定された戦略が広範すぎるために、地方政府がさまざまな分野の中から活動の焦点を絞ることを余儀なくされることがある.これは、地方自治体が地域の状況やニーズに対応するための良い方法である一方、全国で公衆衛生活動のパッケージが不均一になる原因にもなりかねない。
公衆衛生のさまざまな分野において、自治体や民間事業者に対する最低限の期待が設定されている一方で(例えば各種法律を通じて)、これらの最低基準が設定されていることを確認するための強力なメカニズムが存在することは明らかではない。
さらに、日本は、公衆衛生政策の立案と議論に、より多様な利害関係者の声を取り入れる方法を模索した方がよい.特に、市民社会とヘルスサービス利用者の声は、日本の制度では影響力がないように見受けられた。
医療制度の戦略的な政策目標の設定と日々の決定の両方に、患者やサービス利用者の意見を積極的に取り入れることが優先されるべきであり、日本が例えば健康診断のような中核的な予防サービスに変更を加える場合には、公衆に向けた効果的なコミュニケーションの戦略が優先されるべきである.
我が国の歯科医療は,公的医療保険の最も高い国の一つではあるが,歯科矯正(疾病としての歯・歯列の位置や大きさの異常)に限るとそれはまったく逆であり,国民の経済的負担が世界でも最も大きな国である.日本の歯科医療においては,常に視点を低・中所得の人々におくことで,国家としての健康指標の改善がはじめてなされるという社会全体でなすべき規範は失われている.社会変化や国民意識,健康/医療概念の変化とともに,社会経済的状況の格差から生じている歯科矯正医療へのアクセスの格差/不平等は,全国自治体からの多数の意見書,請願,国民の声として政府に寄せられているが届いていない.OECD報告書にも指摘されているように,国民の声(請願・各自治体意見書・国民の要望など)に耳を傾けるべきでではないか.
また,そもそも日本の平均寿命,健康寿命はすでに世界一である.公衆衛生における全体像,人間の寿命は永遠ではなく,政府の国民の寿命という数値を伸ばす目標は,国民の幸せという目的ではない.政府の健康指標(目標)と生きている目的には大きな違いがあり,健康は目的ではなく,それぞれの国民自身が大切と考えることを達成するための手段でもある.健康を通じて国民が幸福度を向上させ,不平等/格差のない健康を享受できる国家制度としての歯科医療はいかにあるべきであろうか? 健康増進は目標ではなく目的であり,口腔機能の維持・向上,歯の喪失を防止を目標とする目的は,国民の幸福にあるのではないだろうか? 健康を通じて一人でも多くの国民に幸せな人生という時間を歩んでもらいたいということは,我々医療従事者にとっての願いでもある.我が国に生まれた子供たちは,それぞれの家庭における社会経済的な事情から生じる健康格差によって歯科矯正医療へのアクセスが制限されており,国家としても早急に是正すべき大変憂慮すべき事態である.
人間が生活するための現代社会において,またコミュニケーションにとって,歯や歯列の大きさ・位置の異常,こどもの成長や健やかな発育に関する疾病は,欧米においてはずっと以前より公的医療保険が適応され,子どもの医療を受ける権利は守られている.なぜ我が国では必要がないものであり続けているのだろうか?歯科矯正医療の目的について,我が国の歯科医師は,目先の利益や技術的次元から離れ,社会的責任や道徳的次元から今一度考えるべきであり,諸外国の医療制度の変貌の中からも日本の現状を俯瞰する必要があるのではないか?
Q:健康日本21(二次)の最終評価を見ると,その目標が達成に必要なものとして, 国民自身が口腔環境や生活の質に関する関心を持つためには,健康格差(口腔機能,歯の喪失,う蝕予防,歯周病,歯科健診への関心)という,これら口腔保健への関心の高さへの社会的障壁となっているのではないか?
Q: こうした歯科医療への社会的格差是正こそが,政府の目的とする我が国で実現されるべき課題,最終的目標ではないか?
☛ 調査研究のデザインの見直し,サンプル選択の基準への社会経済的因子(所得水準など)の追加
ジョエル・ベスト 社会問題とは何か 赤川学 監訳 筑摩書房2020
社会問題とは何か Joel Best
クレイム申立て
メディア報道
国民の反応
政策形成
社会ネットワーク
政策の実行
政策とその影響
― 歯科疾患実態調査
調査の目的:本調査は、わが国の歯科保健状況を把握し、8020運動(歯科保健推進事業等)の種々の対策の効果についての検討等、今後の歯科保健医療対策を推進するための次期の目標設定に必要な基礎資料を得ることを目的とする。
1 矯正歯科治療の経験の有無、性・年齢階級別(3歳以上)
2 矯正歯科治療の経験の有無、地域・性・年齢階級別(3歳以上)
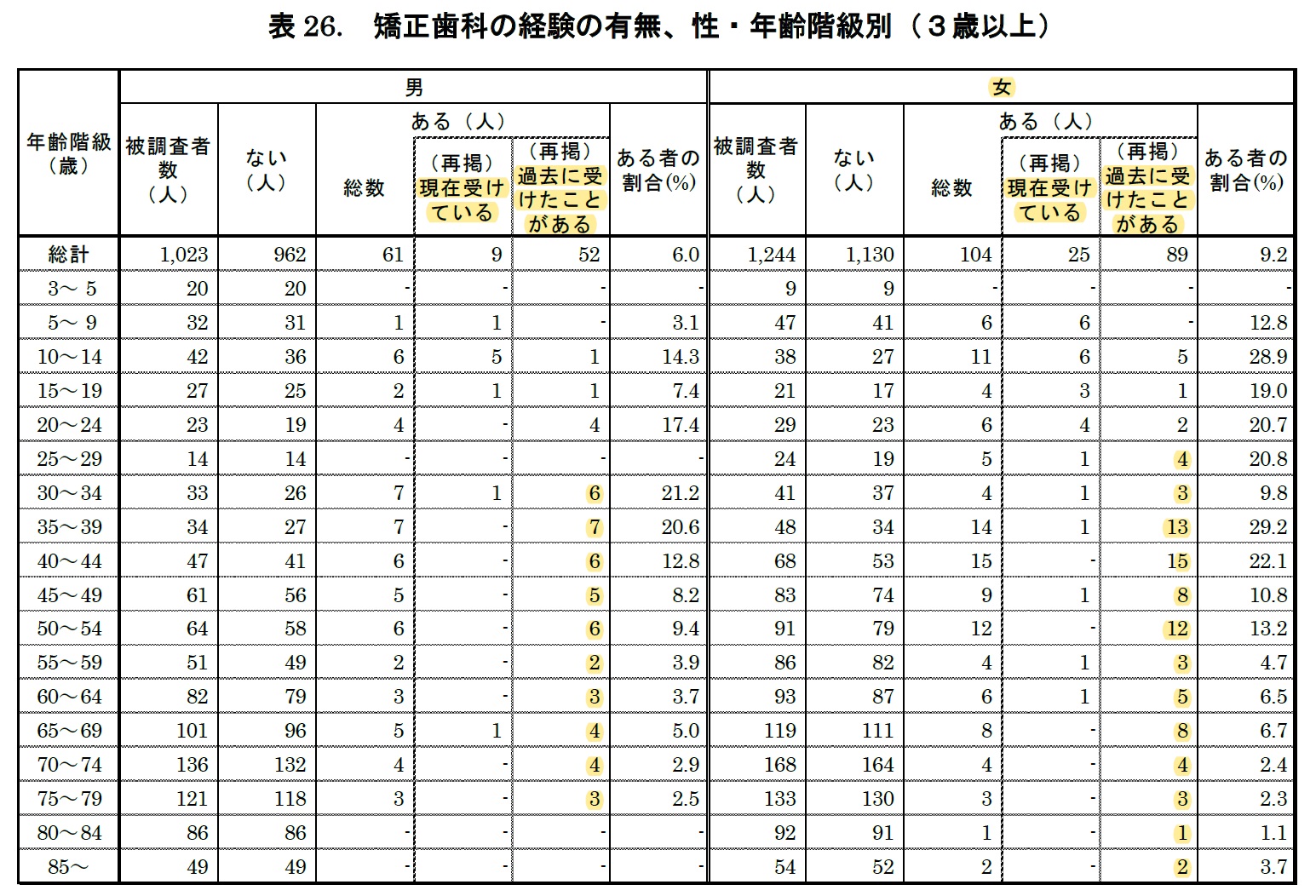
| 表7-1 | 矯正歯科治療の経験の有無、性・年齢階級別(3歳以上) | ||||||||
| 年齢階級 | 人 数 (人) Number of persons |
割 合 (%) Percentage |
|||||||
| 被調査者数 |
受けたことがある Have received orthodontic treatment |
ない | 被調査者数 |
受けたことがある Have received orthodontic treatment |
ない | ||||
| 現在、治療を受けている | 過去に治療を受けたことがある | 現在、治療を受けている | 過去に治療を受けたことがある | ||||||
| Age group |
Number of subjects | Currently receiving orthodontic treatment. | Have received orthodontic treatment in the past | None | Number of subjects | Currently receiving orthodontic treatment. | Have received orthodontic treatment in the past | None | |
|
総 数 Total |
総 数 Total |
2,267 | 34 | 141 | 2,092 | 100.0 | 1.5 | 6.2 | 92.3 |
| 3~ 4 | 29 | - | - | 29 | 100.0 | - | - | 100.0 | |
| 5~ 9 | 79 | 7 | - | 72 | 100.0 | 8.9 | - | 91.1 | |
| 10~14 | 80 | 11 | 6 | 63 | 100.0 | 13.8 | 7.5 | 78.8 | |
| 15~19 | 48 | 4 | 2 | 42 | 100.0 | 8.3 | 4.2 | 87.5 | |
| 20~24 | 52 | 4 | 6 | 42 | 100.0 | 7.7 | 11.5 | 80.8 | |
| 25~29 | 38 | 1 | 4 | 33 | 100.0 | 2.6 | 10.5 | 86.8 | |
| 30~34 | 74 | 2 | 9 | 63 | 100.0 | 2.7 | 12.2 | 85.1 | |
| 35~39 | 82 | 1 | 20 | 61 | 100.0 | 1.2 | 24.4 | 74.4 | |
| 40~44 | 115 | - | 21 | 94 | 100.0 | - | 18.3 | 81.7 | |
| 45~49 | 144 | 1 | 13 | 130 | 100.0 | .7 | 9.0 | 90.3 | |
| 50~54 | 155 | - | 18 | 137 | 100.0 | - | 11.6 | 88.4 | |
| 55~59 | 137 | 1 | 5 | 131 | 100.0 | .7 | 3.6 | 95.6 | |
| 60~64 | 175 | 1 | 8 | 166 | 100.0 | .6 | 4.6 | 94.9 | |
| 65~69 | 220 | 1 | 12 | 207 | 100.0 | .5 | 5.5 | 94.1 | |
| 70~74 | 304 | - | 8 | 296 | 100.0 | - | 2.6 | 97.4 | |
| 75~79 | 254 | - | 6 | 248 | 100.0 | - | 2.4 | 97.6 | |
| 80~84 | 178 | - | 1 | 177 | 100.0 | - | .6 | 99.4 | |
| 85~ | 103 | - | 2 | 101 | 100.0 | - | 1.9 | 98.1 | |
|
男 Male |
総 数 Total |
1,023 | 9 | 52 | 962 | 100.0 | .9 | 5.1 | 94.0 |
| 3~ 4 | 20 | - | - | 20 | 100.0 | - | - | 00.00 | |
| 5~ 9 | 32 | 1 | - | 11 | 100.0 | 3.1 | - | 96.9 | |
| 10~14 | 42 | 5 | 1 | 36 | 100.0 | 11.9 | 2.4 | 85.7 | |
| 15~19 | 27 | 1 | 1 | 25 | 100.0 | 3.7 | 3.7 | 92.6 | |
| 20~24 | 23 | - | 4 | 19 | 100.0 | - | 17.4 | 82.6 | |
| 25~29 | 14 | - | - | 14 | 100.0 | - | - | 100.0 | |
| 30~34 | 33 | 1 | 6 | 26 | 100.0 | 3.0 | 18.2 | 78.8 | |
| 35~39 | 34 | - | 7 | 27 | 100.0 | - | 20.6 | 79.4 | |
| 40~44 | 47 | - | 6 | 41 | 100.0 | - | 12.8 | 87.2 | |
| 45~49 | 61 | - | 5 | 56 | 100.0 | - | 8.2 | 91.8 | |
| 50~54 | 64 | - | 6 | 58 | 100.0 | - | 9.4 | 90.6 | |
| 55~59 | 51 | - | 2 | 49 | 100.0 | - | 3.9 | 96.1 | |
| 60~64 | 82 | - | 3 | 79 | 100.0 | - | 3.7 | 96.3 | |
| 65~69 | 101 | 1 | 4 | 96 | 100.0 | 1.0 | 4.0 | 95.0 | |
| 70~74 | 136 | - | 4 | 132 | 100.0 | - | 2.9 | 97.1 | |
| 75~79 | 121 | - | 3 | 118 | 100.0 | - | 2.5 | 97.5 | |
| 80~84 | 86 | - | - | 86 | 100.0 | - | - | 100.0 | |
| 85~ | 49 | - | - | 49 | 100.0 | - | - | 100.0 | |
|
女 Female |
総 数 Total |
1,244 | 25 | 89 | 1,130 | 100.0 | 2.0 | 7.2 | 90.8 |
| 3~ 4 | 9 | - | - | 9 | 100.0 | - | - | 100.0 | |
| 5~ 9 | 47 | 6 | - | 41 | 100.0 | 12.8 | - | 87.2 | |
| 10~14 | 38 | 6 | 5 | 27 | 100.0 | 15.8 | 13.2 | 71.1 | |
| 15~19 | 21 | 3 | 1 | 17 | 100.0 | 14.3 | 4.8 | 81.0 | |
| 20~24 | 29 | 4 | 2 | 23 | 100.0 | 13.8 | 6.9 | 79.3 | |
| 25~29 | 24 | 1 | 4 | 19 | 100.0 | 4.2 | 16.7 | 79.2 | |
| 30~34 | 41 | 1 | 3 | 37 | 100.0 | 2.4 | 7.3 | 90.2 | |
| 35~39 | 48 | 1 | 13 | 34 | 100.0 | 2.1 | 27.1 | 70.8 | |
| 40~44 | 68 | - | 15 | 53 | 100.0 | - | 22.1 | 77.9 | |
| 45~49 | 83 | 1 | 8 | 74 | 100.0 | 1.2 | 9.6 | 89.2 | |
| 50~54 | 91 | - | 12 | 79 | 100.0 | - | 13.2 | 86.8 | |
| 55~59 | 86 | 1 | 3 | 82 | 100.0 | 1.2 | 3.5 | 95.3 | |
| 60~64 | 93 | 1 | 5 | 87 | 100.0 | 1.1 | 5.4 | 93.5 | |
| 65~69 | 119 | - | 8 | 111 | 100.0 | - | 6.7 | 93.3 | |
| 70~74 | 168 | - | 4 | 164 | 100.0 | - | 2.4 | 97.6 | |
| 75~79 | 133 | - | 3 | 130 | 100.0 | - | 2.3 | 97.7 | |
| 80~84 | 92 | - | 1 | 91 | 100.0 | - | 1.1 | 98.9 | |
| 85~ | 54 | - | 2 | 52 | 100.0 | - | 3.7 | 96.3 | |
【解釈】
被験者数が少ないこと,矯正歯科の経験の定義(部分矯正,全顎矯正,床矯正など)が不明.
本格的だとすれば,85才以上の女性で歯列矯正を受けた方もいる
一般的に,12-18歳で受けるとすれば,そのまま日本における普及率の推移とも読める.
先行研究では,人口の35-40%が歯列矯正の必要とされ,女性では過半数が通院加療している
被験者の所得水準を追加すると,健康の社会的決定要因としての経済的要因が見えるだろう
学校歯科検診では不正咬合の要治療患者は5%程度.海外では35%程度.
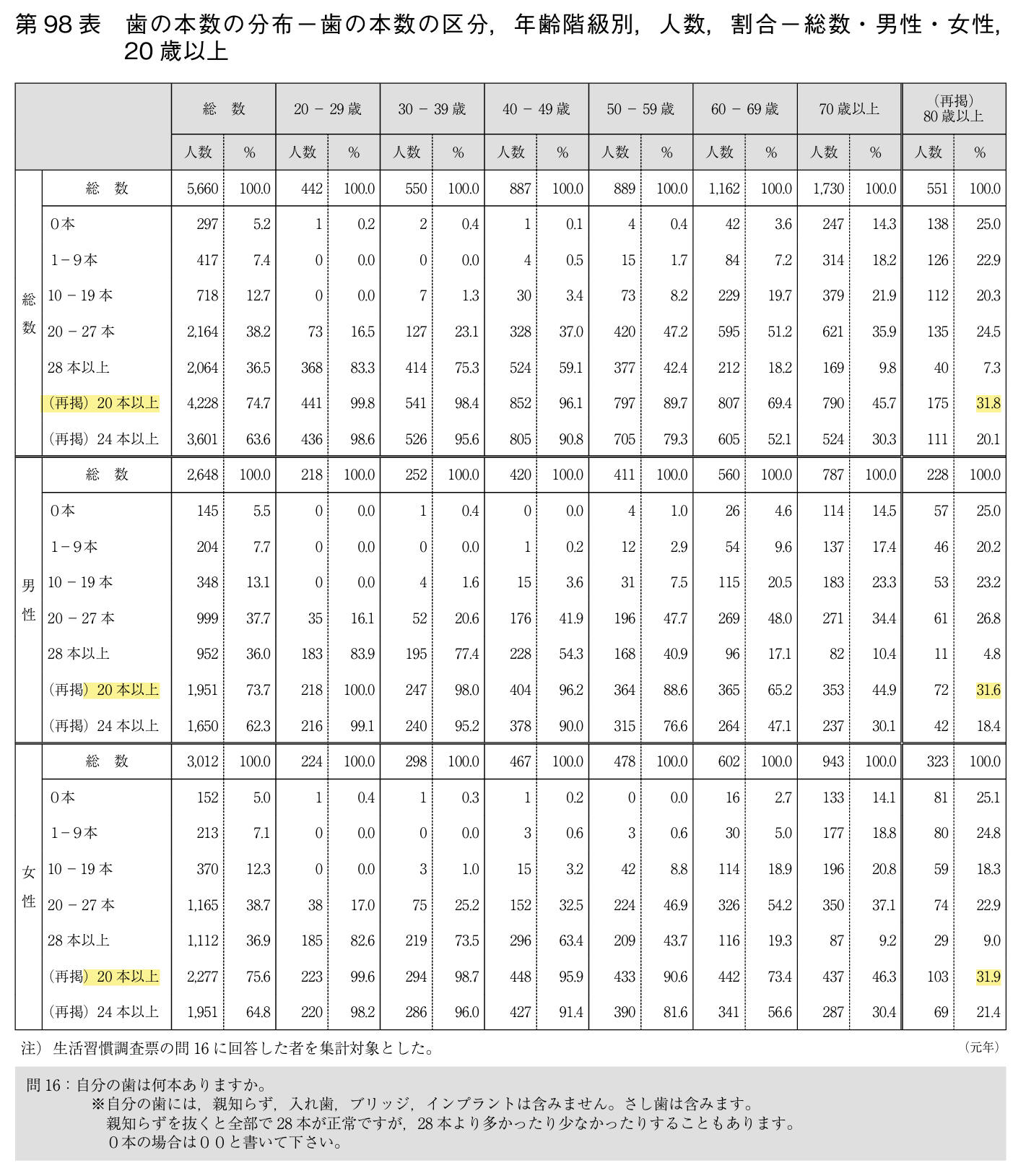
― 国民健康・栄養調査報告
歯科疾患実態調査では8020は達成されているが,国民健康・栄養調査ではその達成率は32%である.調査方法による相違はあまり知られていないので,いろいろな側面から分析し,情報の受け止め方には注意すべきである.
2018年(平成30年)調査では,世帯年収別の歯の本数に関する調査が行われ(第89表),口腔の状態に所得格差があることも示されている.
第99表 咀嚼の状況―咀嚼の状況,年齢階層別,人数,割合―総数・男性・女性,20歳以上
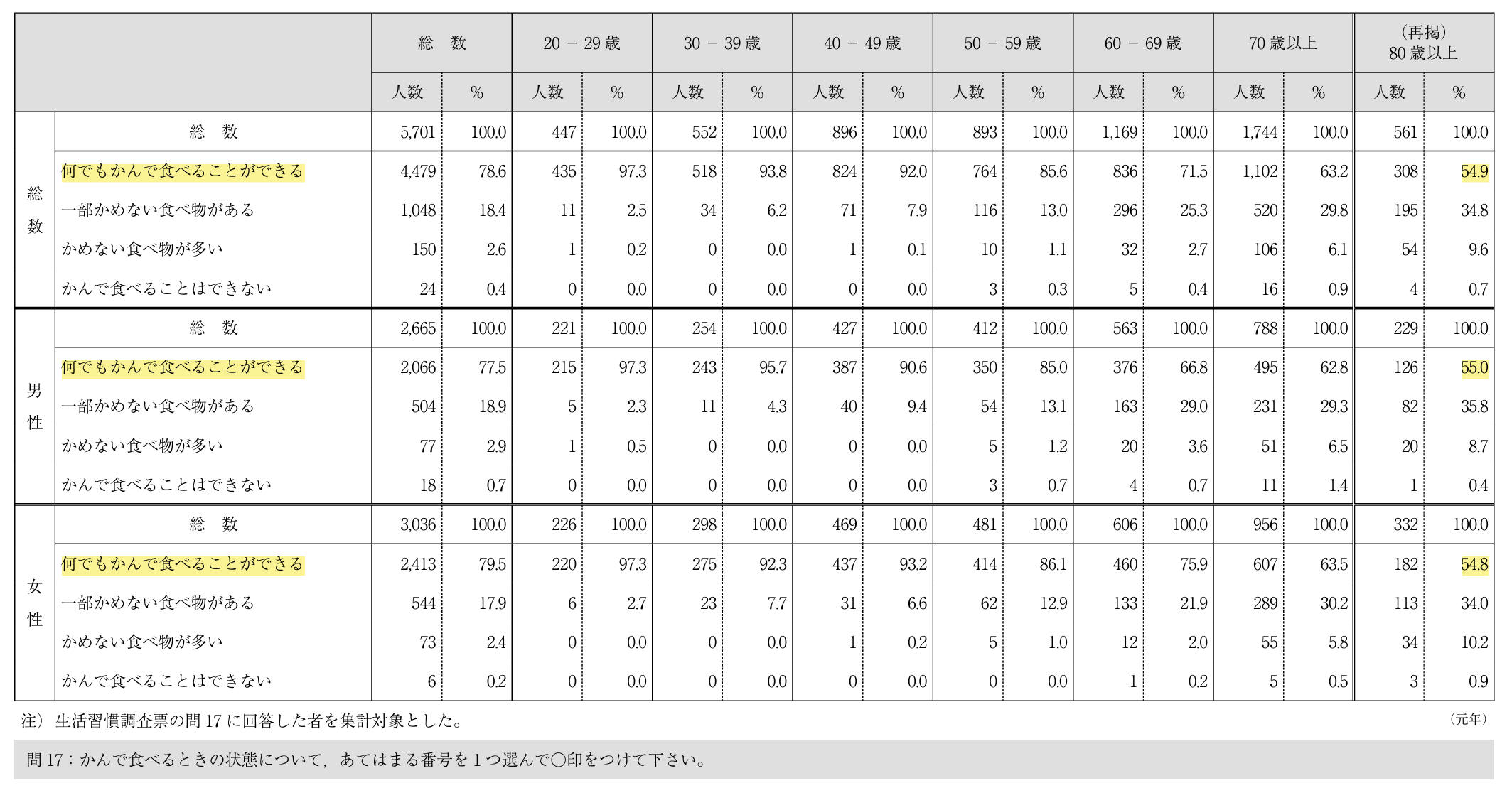
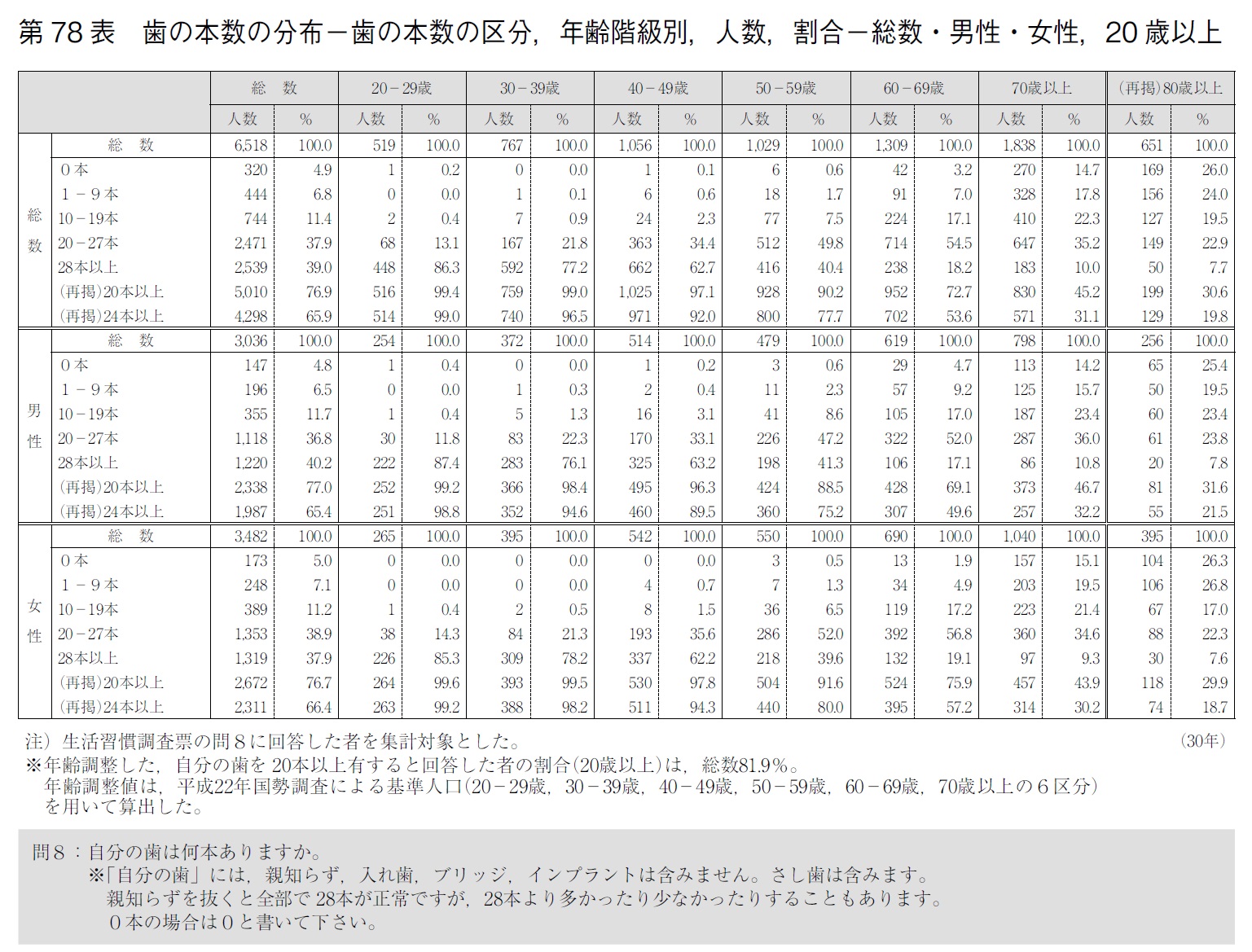
健康の社会的決定要因として,歯科における社会経済的格差(不平等)は,歯の本数に影響を与えている.

― 日本の歯科矯正に関する公的医療保険適用(法令・政策形成)の流れ
|
年度 |
法令・政策形成と実行 |
社会課題ワーク(クレイム申立て,国民の請願,自治体の意見書) |
|
| 1874(M07) |
恤救(じゅっきゅう)規則 |
||
|
1922(T11) |
(旧)健康保険法
|
|
|
| 1923(T12) |
内務省衛生局は,T12.3.25に 『齒と健康』 という国民への啓蒙書(島峰徹著)を発行. 齒列不正は病気であり,これによる害をあげ,親たちは 「子どもが10歳から12歳位になったならば歯列矯正術を受けさせねばならぬ」 と,国民への歯列矯正の重要性を伝えている. 当時の内務省衛生局(現厚生労働省)では, 歯列不正は国民にとって公衆衛生上の重要な問題であったことがわかる.  『歯と健康』 島峰徹著 内務省衛生局.大正12.3.25発行 国立国会図書館デジタルコレクション https://dl.ndl.go.jp/pid/934779 |
||
| 1923(T12) | 関東大震災 9/1 11:58 | ||
| 1927(S02) |
(旧)健康保険法施行 1/01-
|
||
|
1938(S13) |
厚生省発足(旧)国民健康保険法
|
|
|
|
1945(S20) |
|
||
|
1946(S21) |
世界保健機関WHO憲章(健康の定義): 健康とは、完全な肉体的、精神的及び社会的well-beingの状態であり,単に疾病又は病弱の存在しないことではない.到達しうる最高基準の健康を享有することは,人種,宗教,政治的信念又は経済的若しくは社会的条件の差別なしに万人の有する基本的権利の一つである.
|
||
|
1947(S22) |
日本国憲法 施行:5月3日 基本的人権の享有(第11条),幸福追求の権利の尊重(第13条),法の下の平等の原則(第14条)が明らかにされるとともに,①すべて国民は、健康で文化的な最低限度の生活を営む権利を有すること(第25条第1項)とされ,これを具現化するものとして,国はすべての生活部面について,社会福祉、社会保障及び公衆衛生の向上及び増進に努めなければならない(第25条第2項)という国の責任が明確に規定された.
|
||
|
1948(S25) |
世界人権宣言
|
|
|
|
1951(S26) |
世界保険機関(WHO) 加盟:
|
|
|
|
1956(S31) |
|
|
|
|
1958(S33) |
国民健康保険法の制定
|
|
|
|
1961(S36) |
国民皆保険の実現
|
|
|
|
1966(S41) |
国際人権規約
|
|
|
|
1973(S48) |
70歳以上の医療費無料(自己負担ゼロ)
|
|
|
|
1975(S50) |
|
第76回国会 衆議院 社会労働委員会 第1号 昭和50年11月11日 兎唇口蓋裂に対する保険拡大に関する請願(第1497号)
|
|
|
1976(S51) |
|
第82回国会 参議院 社会労働委員会 第2号 昭和52年10月25日 口唇裂・口蓋裂児の医療に関する件
|
|
|
1978(S53) |
標榜診療科 「矯正歯科」 「小児歯科」
追加
|
|
|
|
1982(S57) |
唇顎口蓋裂の保険導入
|
||
|
1983(S58) |
老人保健法の施行
|
|
|
|
1984(S59) |
職域保険(被用者保険)本人の自己負担1割
|
そしゃく機能障害 |
|
|
1989(H01) |
子どもの権利条約
|
第24条(健康・医療への権利)子どもは,健康でいられ,必要な医療や保健サービスを受ける権利をもっています. |
|
|
1990(H02) |
顎変形症の保険導入
|
|
|
|
1994(H06) |
子ども権利条約に批准・発効:第24条 締約国は,到達可能な最高水準の健康を享受すること並びに病気の治療及び健康の回復のための便宜を与えられることについての児童の権利を認め,いかなる児童もこのような保健サービスを利用する権利が奪われないことを確保するために努力する.基礎的な保健の発展に重点を置いて必要な医療及び保健をすべての児童に提供する.児童の健康を害するような伝統的な慣行を廃止するため,効果的かつ適当なすべての措置をとる.
|
||
|
1995(H07) |
学校歯科健診に歯並びの項目が追加
|
|
|
|
1996(H08) |
顎口腔機能診断施設基準の追加
|
|
|
|
1997(H09) |
同自己負担2割
|
|
|
|
1998(H10) |
|
平成10年(1998)3月31日 公明党広島県本部と歯科矯正の保険適用を求める会より1万人を超える署名簿を厚生省(小泉厚生大臣)へ提出. |
|
|
2000(H12) |
かかりつけ歯科医初診料の保険導入 |
|
|
|
2002(H14) |
別に厚生労働大臣が定める疾患の追加 |
中医協を巡る贈収賄事件(概要) |
|
|
2003(H15) |
同自己負担3割 |
|
|
|
2004(H16) |
別に厚生労働大臣が定める疾患の追加 |
|
|
| 2006(H18) | かかりつけ歯科医廃止 | ||
|
2008(H20) |
後期高齢者医療制度始まる
別に厚生労働大臣が定める疾患の追加 |
|
|
|
2010(H22) |
別に厚生労働大臣が定める疾患の追加 |
|
|
|
2014(H26) |
別に厚生労働大臣が定める疾患の追加 |
|
|
|
2015(H27) |
医療保険制度改革法が成立 |
|
|
|
2016(H28) |
別に厚生労働大臣が定める疾患の追加
(国民健康保険への財政支援の拡充、入院時の食事代の段階的引き上げ、紹介状なしの大病院受診時の定額負担の導入などが盛り込まれた) |
FDI口腔の健康の新しい定義:口腔の健康は多面的な概念であり、痛み、不快感、頭蓋顎顔面複合体の疾患がなく、自信を持って話し、微笑み、嗅覚、味覚、触覚、咀嚼、嚥下、そして表情を通して様々な感情を伝える能力を含みます。口腔の健康は、生活の質を高めるために不可欠な生理的、社会的、心理的特性を反映しています。 |
|
| 2017(H29) |
H29年09月15日 甲府市議会 |
||
|
2018(H30) |
国民健康保険財政:市町村から都道府県単位へ
別に厚生労働大臣が定める疾患の追加
前歯3歯以上の永久歯萠出不全に起因した咬合異常(埋伏歯開窓術を必要とするものに限る。) |
|
|
|
2019(R01) |
|
FDI:口腔の健康と歯科矯正の再定義.必要な歯科矯正への財政援助を提言 第200国会 参議院 厚生労働委員会 子供の歯科矯正に保険適用の拡充を求めることに関する請願(沖縄,立憲,共産)
|
|
|
2020(R02) |
別に厚生労働大臣が定める疾患の追加 |
第201国会
参議院 厚生労働委員会
子供の歯科矯正に保険適用の拡充を求めることに関する請願
第203国会
参議院 厚生労働委員会
子供の歯科矯正に保険適用の拡充を求めることに関する請願
|
|
|
2021(R03) |
|
第204回国会 衆議院文部科学委員会第16号 5月26日
第204回国会 衆議院本会議第35号 6月16日 |
|
|
2022(R04) |
別に厚生労働大臣が定める疾患の追加 |
R4年03月28日 東京都歯科保健対策推進協議会 |
|
|
2023(R05) |
|
第211国会 参議院 予算委員会(自民)
211回国会 参議院 予算委員会 第2号 令和5年3月1日 説明・質疑者:島村 大(自由民主党)6:58分ごろからhttps://kokkai.ndl.go.jp/txt/121115261X00220230301/519
すごくカリエスは減ってきましたが、どういう状況が多いかというと、歯並びの悪い方なんですね。いわゆる歯列不正といいまして、見た目だけが悪いわけではなくて、本当にかもうとしたときに上と下がかんでいない子が多いんですよ。それぐらい歯列不正の方が今大分増えている。これはやはり、軟らかいものを食べることとか、いわゆるかむ癖がなくなってきて、だんだんだんだんこの歯列不正が多くなっていると言われております。
第211国会 衆議院 厚生労働委員会
第212国会
衆議院 本会議 第12号 子供の歯科矯正治療における保険適用範囲の拡充に関する請願(自民)
第212回国会 参議院 厚生労働委員会第3号 11月16日
|
|
|
2024(R06)
|
学校歯科健診後の事後処置の保険導入
咀嚼能力,咬合圧検査の顎変への適用
別に厚生労働大臣が定める疾患の追加 |
第213回国会 衆議院 地域活性化・こども政策・デジタル社会形成に関する特別委員会 第8号 令和6年月3日(公明)
問い:社会課題
第213回国会 衆議院 厚生労働委員会 第19号 令和6年5月15日
第213回国会 衆議院 厚生労働委員会 第23号 令和6年6月21日
第216回国会 衆議院 厚生労働委員会 第2号 令和6年12月18日
|
|
|
2025(R07) |
第217回国会 衆議院 厚生労働委員会 第5号 令和7年3月26日(立憲)
|
北海道保険医協会
|
|
|
⇒ 社会ワーク活動の3-5年程度後には政策形成が実施され,国民生活の向上へとつながっている.日本では民主主義の歴史がまだ浅く,『ルールは与えられ守るもの』 という意識が強く,国民が社会的不平等に気づき,クレーム申立て(社会活動)が政策に反映されるまでには時間を要している.わが国の歯科矯正医療の社会への適用は,欧米より30年ほどの時間差がある.これはわが国の歯科医療では,目前の患者に注視する技術的次元が強く,国民や社会全体の健康指標向上の視座,経済的障壁によって受診できない本当の患者,国民の声(請願や意見書)に対し,臨床医や研究者,歯科矯正医は無関心である.公平な歯科矯正医療とは? ほんとうに歯科矯正医療を必要としているのは誰か.
― 医療倫理・社会問題として,子どもの歯科矯正医療の公平性を考える視点
|
|||
学校歯科検診において専門医の受診が勧められるもの
→ 諸外国における公的医療保険の適用基準(下記参照)と比較する
☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
☛ 厚生労働省,文部科学省との基準統合,国際基準 IOTN との整合性の整理
| わが国の学校歯科健診において 治療を要することで受診勧奨される基準 | 国際的に承認されている 医学的な治療を要する診断基準 |
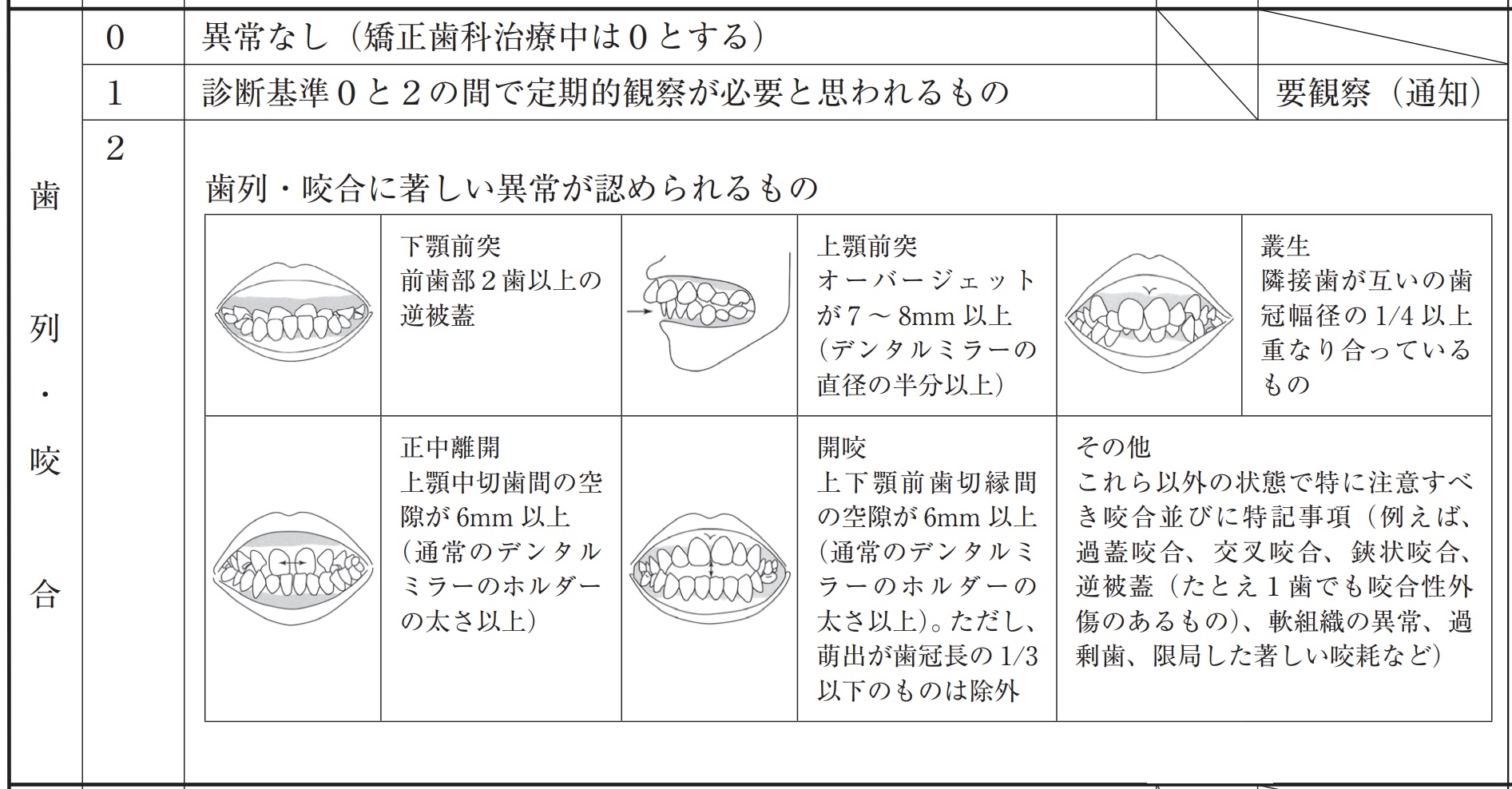
02 要精検:重度な不正咬合があって治療を要する.歯列・咬合に著しい異常が認められるもの. 下顎前突 (前歯部2歯以上の逆被蓋) 上顎前突 (OJが7-8mm以上) 叢生 (隣在歯が互いの歯冠幅径の1/4以上重なる) 正中離開 (上顎中切歯間の空隙が6mm以上) 開咬 (上下顎前歯切縁間の空隙が6mm以上.萌出が歯冠長の1/3以下のものは除外) その他 (過蓋咬合,交叉咬合,鋏状咬合,逆被蓋,軟組織の異常,過剰歯,限局した著しい咬耗など)
・不正咬合の程度とは関係なく,先天性疾患をともなう場合に公的医療保障が適用されるのはなぜか? ・外科的矯正治療において,側貌改善を目的としたオトガイ形成術が保険適用となるのはなぜか?
| Index of Orthodontic Treatment Need (IOTN) Grade 5 ・歯の健康状態に重大な問題がある場合 ・叢生、差し歯、その他の原因により、歯が正常に口腔内に入り込めない場合。 ・歯の欠損が多いこと。 ・オーバージェット9mm以上 ・下顎前歯-3.5mm以上の反対咬合で,機能的問題がある ・口唇裂口蓋裂など頭蓋顔面異常 Grade 4 ・より重度の不規則性で、健康上の理由から治療が必要なもの ・上顎前歯が6mm以上突出 ・正常機能を阻害する-2mm以上の交叉咬合 ・下顎前歯が上顎前歯より3.5mm以上突出 ・歯並びが4mm以上悪い場合。 ・隙間が必要な歯が正常な数より少ない(歯がない)場合。 ・4mm以上のオープンバイト ・機能的な問題を抱えた深い咬み合わせ ・正常な歯の数よりも多い(過剰歯) |

口腔保健プログラム(OHP;Oral Health Program)
School-Based Oral Health Programs (ボストン大学)
School-based Oral Health Programs(オレゴン州)
Natinal School Oral Health Programme(インド)
School Oral Health Progeam(クウェート)
Integrating Oral Health into School Health Programs and Policies(カルフォルニア州)
平成28年までは,下顎前突の
※ 学校歯科健診において専門医(歯科医師)による診断が必要と通知されるもの
☛ 学校歯科健診にて受診が必要とされた検査・診断料は保険適用される.
学校保健安全法施行規則
第二章 健康診断
第一節 就学時の健康診断
(方法及び技術的基準)
第三条 法第十一条の健康診断の方法及び技術的基準は、次の各号に掲げる検査の項目につき、当該各号に定めるとおりとする。
九 歯及び口腔の疾病及び異常の有無は、齲歯、歯周疾患、不正咬合その他の疾病及び異常について検査する。
第二節 児童生徒等の健康診断
(検査の項目)
第六条 法第十三条第一項の健康診断における検査の項目は、次のとおりとする。
七 歯及び口腔の疾病及び異常の有無(☛上記:第三条の九)
(事後措置)
第九条 学校においては、法第十三条第一項の健康診断を行つたときは、二十一日以内にその結果を幼児、児童又は生徒にあつては当該幼児、児童又は生徒及びその保護者(学校教育法(昭和二十二年法律第二十六号)第十六条に規定する保護者をいう。)に、学生にあつては当該学生に通知するとともに、次の各号に定める基準により、法第十四条の措置をとらなければならない。
一 疾病の予防処置を行うこと。
二 必要な医療を受けるよう指示すること。
☛ 文部科学省令:健康診断の方法
◎ 健康診断
◎ 健康診断マニュアル
◎ 【事務連絡】児童,生徒,学生
1 「歯列・咬合」の欄 歯列の状態、咬合の状態について、
0 異常なし、
1 定期的観が必要、
2 専門医(歯科医師)による診断が必要、
の3区分について、それぞれ 0、1、2で記入する。
児童、生徒、学生、幼児及び職員の健康診断の方法及び技術的基準の補足的事項及び健康診断票の様式例の取扱いについて
事務連絡 平成27年9月11日 文部科学省スポーツ・青少年局学校健康教育課
8 歯及び口腔の検査(規則第3条第9号関係)
歯及び口腔の検査に当たっては、下記に留意して実施すること。
(1)口腔の検査に当たっては、顎、顔面の全体を診てから、口唇、口角、舌、舌小帯、口蓋、その他口腔粘膜等の異常についても注意すること。
(2)歯の検査は下記に留意して実施すること。
ア 歯の疾病及び異常の有無の検査は、処置及び指導を要する者の選定に重点を置くこと。
イ 咬合の状態、歯の沈着物、歯周疾患、過剰歯、エナメル質形成不全などの疾病及び異常については、特に処置又は矯正を要する程度のものを具体的に所定欄に記入すること。
ウ 補てつを要する欠如歯、処置を要する不適当な義歯などのあるときは、その旨「学校歯科医所見」欄に記入すること。
エ はん状歯のある者が多数発見された場合には、その者の家庭における飲料水についても注意すること。
(3)その他、顎顔面全体のバランスを観察し、咬合の状態、開口障害、顎関節雑音、疼痛の有無、発音障害等についても注意すること。
学校健康診断(含む;学校歯科健診)
1.児童生徒等の健康診断とは
〇 学校教育の円滑な実施とその成果の確保に資することを目的とし、子供の健康の保持増進を図るために実施するもの。
○ 学校生活を送るに当たり支障があるかどうかについて疾病をスクリーニングし、健康状態を把握するという役割と、学校における健康課題を明らかにして健康教育に役立てるという、大きく二つの役割がある。
2.内容
学校では、毎年4~6月の時期に年1回健康診断が行われる(学校保健安全法施行規則第5条)。
児童生徒等の健康診断における検査項目(学校保健安全法施行規則第6条)
1 身長及び体重
2 栄養状態
3 脊柱及び胸郭の疾病及び異常の有無並びに四肢の状態
4 視力及び聴力
5 眼の疾病及び異常の有無
6 耳鼻咽頭疾患及び皮膚疾患の有無
7 歯及び口腔の疾病及び異常の有無
8 結核の有無
9 心臓の疾病及び異常の有無
10 尿
11 その他の疾病及び異常の有無
3.関連諸規定について
【健康診断票の送付】
○ 校長は、児童生徒が進学または転学した場合においては、当該児童生徒の健康診断票を進学先または転学先の校長に送付(学校保健安全法施行規則第8条第2項及び第3項)。
【健康診断票の保存期間】
○ 児童生徒等の健康診断票は、5年間保存(学校保健安全法施行規則第8条第4項)。
学校健康診断をめぐる現状と経緯について(令和元年10月30日 初等中等教育局 健康教育・食育課)
学校保健統計調査/昭和23年~令和3年(1995年調査より)
1995年に歯列咬合の項目が加えられたが,公表されている調査結果は,
| 歯 ・ 口 腔 | ||||
| 歯 | 口腔の疾病・異常 | |||
| む し 歯(う歯) | その他の歯疾患 | |||
| 計 | 処置 完了者 | 未処置歯のある者 | ||
と分類公表されている.「その他の疾患」 もしくは 「口腔の疾病・異常」
平成18年 2006年 の調査から,「歯列・咬合・顎関節」の項目についての結果を知ることができる.
| 歯 ・ 口 腔 | |||||||
| むし歯(う歯) | 歯列・咬合 | 顎関節 | 歯垢の状態 | 歯肉の状態 | 疾病・異常 その他の | ||
| 計 | 完了者 処 置 | のある者 未処置歯 | |||||
| 学校保健統計調査 令和4年度 都道府県表(調査年月 2022年度,公開 2023-11-28) | |||||||||||||
| 都道府県別 年齢別 疾病・異常被患率等(各年齢ごとの歯列・咬合の異常) | |||||||||||||
| ◎ 歯列・咬合の異常を有する児童生徒の割合 | |||||||||||||
| 年齢 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| (%) | |||||||||||||
| 区分 | 歯・口腔 | ||||||||||||
| 区分 | 歯列・咬合 | ||||||||||||
| 全国 | 4.30 | 3.09 | 4.48 | 4.48 | 4.94 | 4.94 | 4.94 | 5.35 | 5.25 | 5.29 | 4.58 | 4.72 | 4.41 |
| 北海道 | 3.4 | 2.7 | 4.7 | 4.7 | 4.9 | 4.9 | 4.9 | 6.5 | 6.9 | 8.1 | 4.7 | 4.7 | 4.5 |
| 青森県 | 6.7 | 3.1 | 2.3 | 2.3 | 3.5 | 3.5 | 3.5 | 5.0 | 3.7 | 5.1 | 2.7 | 3.5 | 3.0 |
| 岩手県 | 6.7 | 3.6 | 6.3 | 6.3 | 7.0 | 7.0 | 7.0 | 5.8 | 5.1 | 5.6 | 4.9 | 5.6 | 4.5 |
| 宮城県 | 4.6 | 3.6 | 6.1 | 6.1 | 4.0 | 4.0 | 4.0 | 7.1 | 8.2 | 8.2 | 6.7 | 5.1 | 5.2 |
| 秋田県 | 4.4 | 3.5 | 4.7 | 4.7 | 6.3 | 6.3 | 6.3 | 6.1 | 6.5 | 6.4 | 4.6 | 3.8 | 3.9 |
| 山形県 | 3.8 | 4.5 | 6.5 | 6.5 | 6.1 | 6.1 | 6.1 | 5.4 | 5.1 | 5.1 | 5.2 | 3.5 | 1.7 |
| 福島県 | 3.0 | 2.1 | 2.8 | 2.8 | 4.4 | 4.4 | 4.4 | 8.4 | 9.9 | 8.4 | 5.3 | 4.8 | 4.8 |
| 茨城県 | 6.3 | 2.7 | 4.3 | 4.3 | 4.9 | 4.9 | 4.9 | 4.5 | 5.9 | 4.8 | 5.7 | 7.5 | 5.4 |
| 栃木県 | 5.3 | 2.0 | 2.8 | 2.8 | 4.4 | 4.4 | 4.4 | 5.6 | 5.4 | 5.0 | 5.1 | 5.7 | 5.8 |
| 群馬県 | 4.7 | 4.3 | 7.1 | 7.1 | 6.8 | 6.8 | 6.8 | 5.9 | 7.6 | 6.4 | 5.7 | 4.7 | 5.0 |
| 埼玉県 | 2.5 | 1.7 | 2.3 | 2.3 | 2.7 | 2.7 | 2.7 | 3.3 | 3.3 | 2.4 | 6.3 | 6.4 | 6.0 |
| 千葉県 | 2.9 | 3.9 | 5.1 | 5.1 | 6.6 | 6.6 | 6.6 | 6.0 | 5.4 | 6.7 | 4.7 | 5.2 | 5.7 |
| 東京都 | 3.9 | 1.4 | 2.9 | 2.9 | 3.4 | 3.4 | 3.4 | 4.0 | 4.4 | 5.0 | 4.8 | 5.2 | 4.8 |
| 神奈川県 | 3.2 | 3.9 | 6.0 | 6.0 | 6.3 | 6.3 | 6.3 | 7.0 | 7.1 | 6.9 | 2.5 | 3.7 | 2.4 |
| 新潟県 | 0.7 | 2.8 | 2.6 | 2.6 | 2.4 | 2.4 | 2.4 | 2.1 | 2.1 | 2.6 | 1.2 | 1.7 | 1.5 |
| 富山県 | 6.1 | 0.9 | 2.6 | 2.6 | 2.8 | 2.8 | 2.8 | 2.8 | 2.5 | 3.0 | 2.4 | 2.3 | 2.1 |
| 石川県 | 3.7 | 1.9 | 2.6 | 2.6 | 3.7 | 3.7 | 3.7 | 4.2 | 4.6 | 4.0 | 3.6 | 4.5 | 3.7 |
| 福井県 | 3.1 | 3.0 | 3.7 | 3.7 | 5.7 | 5.7 | 5.7 | 3.8 | 4.2 | 3.1 | 3.3 | 4.0 | 4.2 |
| 山梨県 | 7.2 | 3.6 | 5.2 | 5.2 | 5.2 | 5.2 | 5.2 | 6.2 | 6.8 | 6.6 | 7.4 | 5.0 | 5.4 |
| 長野県 | 7.5 | 3.0 | 3.6 | 3.6 | 3.9 | 3.9 | 3.9 | 4.6 | 4.3 | 4.9 | 5.5 | 5.7 | 6.3 |
| 岐阜県 | 6.6 | 2.4 | 4.5 | 4.5 | 2.9 | 2.9 | 2.9 | 6.8 | 6.7 | 7.7 | 2.6 | 2.5 | 2.6 |
| 静岡県 | 3.9 | 3.2 | 4.4 | 4.4 | 5.9 | 5.9 | 5.9 | 5.6 | 5.0 | 4.5 | 5.3 | 5.4 | 4.1 |
| 愛知県 | 7.4 | 2.9 | 3.9 | 3.9 | 3.0 | 3.0 | 3.0 | 5.8 | 3.0 | 2.8 | 2.9 | 2.9 | 2.3 |
| 三重県 | 6.8 | 2.1 | 3.0 | 3.0 | 4.6 | 4.6 | 4.6 | 4.5 | 5.1 | 4.9 | 5.4 | 5.8 | 5.5 |
| 滋賀県 | 3.1 | 4.4 | 5.4 | 5.4 | 6.1 | 6.1 | 6.1 | 5.5 | 6.0 | 5.7 | 5.6 | 5.6 | 4.9 |
| 京都府 | 4.8 | 4.9 | 6.7 | 6.7 | 8.6 | 8.6 | 8.6 | 9.6 | 10.4 | 10.0 | 5.9 | 6.6 | 5.8 |
| 大阪府 | 5.1 | 4.3 | 6.4 | 6.4 | 6.9 | 6.9 | 6.9 | 4.4 | 3.7 | 3.8 | 3.4 | 3.2 | 3.0 |
| 兵庫県 | 3.3 | 6.5 | 8.7 | 8.7 | 8.4 | 8.4 | 8.4 | 8.8 | 7.7 | 7.1 | 5.8 | 6.7 | 7.1 |
| 奈良県 | 5.0 | 3.3 | 3.2 | 3.2 | 4.0 | 4.0 | 4.0 | 5.6 | 6.2 | 6.1 | 6.6 | 7.5 | 5.7 |
| 和歌山県 | 2.4 | 4.8 | 5.8 | 5.8 | 6.0 | 6.0 | 6.0 | 6.9 | 6.0 | 7.2 | 2.7 | 2.9 | 2.8 |
| 鳥取県 | 6.3 | 5.5 | 6.8 | 6.8 | 7.9 | 7.9 | 7.9 | 6.9 | 6.5 | 6.1 | 5.7 | 4.3 | 5.5 |
| 島根県 | 2.6 | 2.1 | 3.0 | 3.0 | 3.3 | 3.3 | 3.3 | 8.0 | 9.6 | 6.7 | 2.6 | 2.5 | 1.6 |
| 岡山県 | 7.5 | 2.3 | 3.2 | 3.2 | 3.2 | 3.2 | 3.2 | 3.2 | 3.8 | 4.8 | 3.2 | 2.8 | 2.9 |
| 広島県 | 4.7 | 3.5 | 5.1 | 5.1 | 5.6 | 5.6 | 5.6 | 6.6 | 7.6 | 5.0 | 3.3 | 2.9 | 2.9 |
| 山口県 | 4.2 | 4.3 | 3.6 | 3.6 | 4.4 | 4.4 | 4.4 | 5.6 | 3.9 | 4.5 | 6.0 | 4.4 | 5.2 |
| 徳島県 | 7.1 | 3.8 | 5.9 | 5.9 | 6.3 | 6.3 | 6.3 | 5.6 | 5.9 | 7.6 | 2.6 | 3.2 | 2.8 |
| 香川県 | 4.3 | 3.7 | 5.8 | 5.8 | 5.4 | 5.4 | 5.4 | 4.8 | 5.9 | 6.5 | 3.5 | 3.1 | 3.3 |
| 愛媛県 | 3.7 | 2.7 | 3.5 | 3.5 | 3.9 | 3.9 | 3.9 | 4.0 | 4.3 | 4.7 | 1.6 | 1.6 | 2.1 |
| 高知県 | 9.5 | 1.5 | 2.4 | 2.4 | 4.5 | 4.5 | 4.5 | 6.0 | 7.0 | 7.7 | 4.1 | 5.2 | 4.8 |
| 福岡県 | 4.5 | 2.2 | 2.9 | 2.9 | 4.7 | 4.7 | 4.7 | 5.1 | 4.9 | 5.6 | 6.7 | 6.4 | 6.4 |
| 佐賀県 | 4.2 | 2.8 | 3.5 | 3.5 | 4.9 | 4.9 | 4.9 | 4.5 | 6.2 | 6.3 | 7.1 | 7.3 | 6.6 |
| 長崎県 | 3.0 | 1.9 | 2.3 | 2.3 | 3.1 | 3.1 | 3.1 | 3.1 | 3.0 | 3.3 | 4.4 | 4.1 | 3.6 |
| 熊本県 | 4.1 | 3.0 | 4.5 | 4.5 | 4.2 | 4.2 | 4.2 | 3.8 | 4.3 | 4.2 | 4.7 | 4.6 | 5.2 |
| 大分県 | 4.9 | 3.7 | 6.5 | 6.5 | 8.6 | 8.6 | 8.6 | 6.2 | 5.8 | 6.7 | 7.5 | 6.3 | 7.0 |
| 宮崎県 | 2.7 | 3.8 | 5.6 | 5.6 | 4.3 | 4.3 | 4.3 | 4.4 | 4.1 | 4.5 | 6.4 | 4.2 | 4.5 |
| 鹿児島県 | 4.1 | 3.2 | 4.9 | 4.9 | 4.5 | 4.5 | 4.5 | 2.4 | 2.7 | 3.4 | 5.9 | 6.3 | 5.8 |
| 沖縄県 | 1.7 | 1.3 | 2.5 | 2.5 | 3.1 | 3.1 | 3.1 | 2.0 | 2.6 | 2.6 | 4.2 | 3.8 | 3.9 |
出典:「学校保健統計調査 2022年度 都道府県別 歯列・咬合の異常」より改変して引用.
わが国を含めたどの国の,どの年代の,どの論文においても,医学的な治療を要する「歯や顎骨の位置と大きさの異常」の発現率は,35-40%程度であることが報告(前述)されているが,わが国における学校保健統計調査(学校歯科健診)を疫学的調査とするには,以下のいくつかの点で難がある.
学校歯科健診では,疾病の疫学的調査を目的とする疾患発見ではなく,児童生徒の生きる生活指導を目的とされており,文部科学省が定める独自基準による歯列・咬合の異常の有無を (0)(1)(2) の3段階に判定するものである.
評価判定者(学校歯科医)は,全国の各学校数と同じだけの人数がおられ,その調査を疫学的調査として許容される基準として履行することは困難である.実際に,歯科健診では児童生徒1人当たり1-2分の検査を体育館や保健室といった臨時的な場所で行われ,現場の声として,特に不正咬合については,公的医療保障の適用がないことから,事後処置についての児童生徒の社会経済的理由にかかる問題を回避するために,なるべく異常なし(健康)とすることを求められることがあると聞く.
こうしたことから,判定結果(罹患率)は,上表のように各県の背景や実情によって3-4倍もの差がある.児童生徒が不利益を被ることのないことを祈るばかりである.長年の歴史的な統計調査ではあるが,疫学的・学術的な意義は少ないが,調査には大変な時間,費用がかかる事業である.政府や歯科界は,いま少しの方向性を修正することで,わが国の子どもにとって,また世界に例のない価値ある疫学的調査へと転換できることも確かである.今一度その意義や方法,目的や費用対効果についての再考は必要ではないだろうか?
戦後の歯科医院が足りない時代はとうに過ぎている.西洋諸国,例えば,ヨーロッパ諸国や北欧スウェーデン国のように,集団検診ではなく,かかりつけ歯科医院を受診し,規定の様式によって検査・届け出を行う制度設計はどうだろうか.「学校歯科医」という法令上の役割についても,実際には学校にて保健指導を行っている学校歯科医は10%未満しかおらず(文部科学省統計),その役割についても再考は必要ないだろうか?
歯及び口腔の疾病及び異常の有無

― 子どもの権利条約 と こども基本法 わが国における医療としての歯科矯正
子どもの権利条約(Convention on the Rights of the Child)における child
Child:① 子ども,② 児童
第1条 子ども(児童)とは18才未満のすべての者をいう.
☛ 参考:
我が国の 「世間」 においては,幼いもの,わらわ,わらべ,小児などを 「こども」 としてきた.法令上における 「児童」 の年齢範囲はさまざまでありこうした世間・社会通念の変化をうかがい知ることができる.グローバルな現代社会の観点からは,18才未満のすべての者を 「子ども」 =「児童(あるいは,児童生徒)」 と解釈してよいのではないか.以下に児童の定義に関する関連した法令上の区分を記した.
広辞苑
こ‐ども【子供】
①自分の儲もうけた子。むすこ。むすめ。
②幼いもの。わらわ。わらべ。小児。まだ幼く世慣れていないことにもいう。枕草子28「あからさまにきたる―わらはべを見入れ」 ↔ 大人。
参考 ☛ 世間とは何か
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
各省庁間での 「child」 の翻訳相違について:
ユニセフ;「子ども」 と翻訳.「子どもの権利条約」
外務省:「児童」と翻訳.「児童の権利に関する条約」
文部科学省: 「児童の権利に関する条約」と記しているが,文部事務次官通知(平成6年5月20日)では 「児童生徒」 と記載説明.
☛ 学校教育法上,児童(小学生),生徒(中学・高校生).
厚生労働省:「児童」.「児童の権利に関する条約」
参考:わが国における法令上の「子ども」の定義年齢(附;高齢者)
| 年齢区分による呼称 | 根拠法令 | ||
| WHO | child | 子どもの権利条約 第1条 児童とは18才未満のすべての者をいう. | 18才未満のすべての者 |
| 子ども | 子ども・子育て支援法 (定義) 第六条 この法律において「子ども」とは、十八歳に達する日以後の最初の三月三十一日までの間にある者をいい、「小学校就学前子ども」とは、子どものうち小学校就学の始期に達するまでの者をいう。 | 十八歳に達する日以後の最初の三月三十一日までの間にある者 | |
| ☛ 国際的には,18才未満を「child 子ども」,18歳以降は成人. ☛ 我が国においても法令上さまざまな区分はあるが,日本国憲法,公職選挙法,民法上において18才をもって成年とされる. | |||
| 子ども | 新生児 | 出生後4週未満の児 | |
| 乳児 | 生後4週以上1歳未満の児 | ||
| 幼児 | 満1才から小学校就学の始期に達する者 | ||
| 小児 | 1歳以上,7歳未満 | ||
| 園児 | 学校教育法 第二十六条 幼稚園に入園することのできる者は、満三歳から、小学校就学の始期に達するまでの幼児とする。 第十七条 保護者は、子の満六歳に達した日の翌日以後における最初の学年の初めから、満十二歳に達した日の属する学年の終わりまで、これを小学校、義務教育学校の前期課程又は特別支援学校の小学部に就学させる義務を負う。ただし、子が、満十二歳に達した日の属する学年の終わりまでに小学校の課程、義務教育学校の前期課程又は特別支援学校の小学部の課程を修了しないときは、満十五歳に達した日の属する学年の終わり(それまでの間においてこれらの課程を修了したときは、その修了した日の属する学年の終わり)までとする。 ② 保護者は、子が小学校の課程、義務教育学校の前期課程又は特別支援学校の小学部の課程を修了した日の翌日以後における最初の学年の初めから、満十五歳に達した日の属する学年の終わりまで、これを中学校、義務教育学校の後期課程、中等教育学校の前期課程又は特別支援学校の中学部に就学させる義務を負う。 ③ 前二項の義務の履行の督促その他これらの義務の履行に関し必要な事項は、政令で定める。 第十八条 前条第一項又は第二項の規定によつて、保護者が就学させなければならない子(以下それぞれ「学齢児童」又は「学齢生徒」という。)で、病弱、発育不完全その他やむを得ない事由のため、就学困難と認められる者の保護者に対しては、市町村の教育委員会は、文部科学大臣の定めるところにより、同条第一項又は第二項の義務を猶予又は免除することができる。 高等学校 生徒 大学 学生 | 幼稚園 | |
| 学齢児童 | 小学校 | ||
| 学齢生徒 | 中学校 | ||
| 生徒 | 高等学校 | ||
| 学生 | 大学,高等専門学校 | ||
| 児童 | 道路交通法 第二章 歩行者の通行方法 (目が見えない者、幼児、高齢者等の保護) 3 児童(六歳以上十三歳未満の者をいう。以下同じ。)若しくは幼児(六歳未満の者をいう。以下同じ。)を保護する責任のある者は、交通のひんぱんな道路又は踏切若しくはその附近の道路において、児童若しくは幼児に遊戯をさせ、又は自ら若しくはこれに代わる監護者が付き添わないで幼児を歩行させてはならない。 | 6歳以上13歳未満の者 | |
| 児童福祉法 第四条 この法律で、児童とは、満十八歳に満たない者をいい、児童を左のように分ける。 一 乳児 満一歳に満たない者 二 幼児 満一歳から、小学校就学の始期に達するまでの者 三 少年 小学校就学の始期から、満十八歳に達するまでの者 児童虐待防止法など | 満18歳に満たない者 | ||
| 少年/少女 | 児童福祉法 少年法 第一章 総則 (定義) 第二条 この法律において「少年」とは、二十歳に満たない者をいう。 | 小学校就学の始期から、満十八歳に達するまでの者 20歳に満たない者 | |
| 小人/大人 | 乗り物,風呂屋,入場料など: 大人(だいにん,おとな)/小人(しょうにん)という年齢区分. | 12才までを小人,大人は中学生以上とすることが多い. 例えば:松山城の例 | |
| 若者 | 15-29 | ||
| 青年(青春) | 健康日本21 幼年期 0-4 少年期 5-14 青年期15-29 壮年期30-44 中年期45-64 高年期65- Wikipedia「青年」 青春 Youth:Samuel Ullman | 15-29 その他いろいろ Youth is not a time of life; it is a state of mind. 青春とは人生の或ある期間を言うのではなく心の様相を言う.優れた創造力,逞ましき意志,炎ゆる情熱,怯懦を却りぞける勇猛心,安易を振り捨てる冒険心、こう言う様相を青春と言う.人は年を重ねただけで老いない.理想を捨てることによって老いる. | |
| おとな | 成年者(成人) | 日本国憲法 第十五条 公務員を選定し、及びこれを罷免することは、国民固有の権利である。 ③ 公務員の選挙については、成年者による普通選挙を保障する。 公職選挙法 (選挙権) 第九条 日本国民で年齢満十八年以上の者は、衆議院議員及び参議院議員の選挙権を有する。 民法 第三節 行為能力 (成年) 第四条 年齢十八歳をもって、成年とする。 | 18歳以上 |
| 中高年齢者 高年齢者 | 高年齢者等の雇用の安定等に関する法律施行規則 第一章 総則 (高年齢者の年齢) 第一条 高年齢者等の雇用の安定等に関する法律(昭和四十六年法律第六十八号。以下「法」という。)第二条第一項の厚生労働省令で定める年齢は、五十五歳とする。 (中高年齢者の年齢) 第二条 法第二条第二項第一号の厚生労働省令で定める年齢は、四十五歳とする。 (中高年齢失業者等の範囲) 第三条 法第二条第二項第二号の厚生労働省令で定める範囲の年齢は、四十五歳以上六十五歳未満とする。 | 45歳以上65歳未満 55歳以上 ☛ 法令では,高年齢者(55歳以上)と 高年齢者(65歳以上)の区別を要するみたいである. | |
| 高齢者 | 国連 WHO 前期高齢者 後期高齢者 日本老年医学会の提言: 高齢者に関する定義検討ワーキンググループ報告書 准高齢者 高齢者 超高齢者 | 60才以上 65才以上 65ー74才まで 75才以上 65-74才 75-89才 90才以上 | |
| 高齢世帯 | 国民生活基礎調査 | 65 | |
| 後期高齢者 | 80歳以上 | ||
| 老人 | 老人福祉法 第五条の四 所得税法の「老人扶養家族」 | 65歳以上の者 75 70 | |
・医療法施行規則第十六条に関する疑義について〔「小児」の範囲〕(◆昭和31年05月21日医収第1860号) (mhlw.go.jp)
○医療法施行規則第十六条に関する疑義について
- - - - - - - - - - - - -
医療法の疑義について
(昭和三一年五月一日 三一医第三七○号)
(厚生省医務局長あて長野県知事照会)
昭和三十一年二月二十三日付省令第一号をもって改正された医療法施行規則のうち左記について疑義がありますので御見解を承りたく照会いたします。
記
医療法施行規則第十六条第一項第四号の規定中「小児」とは具体的に何歳から何歳までを言うか。
(参考)
児童福祉法第四条
乳児 満一歳に満たない者
幼児 満一歳から小学校就学期に達するもの
児童 小学校入学期から満十八歳までのもの
学説(栗山博士)
小児とは出生から春機発動期(思春期)までをいう。
女児では、十四、五歳 男児では十六、七歳までをいう。
旅客及び荷物運送規則第九条
乳児 一歳未満
幼児 一歳から六歳未満
小児 六歳から十二歳未満
- - - - - - - - - - - - - - -
医療法施行規則第十六条に関する疑義について
(昭和三十一年五月二十一日 医収第一八六○号)
(長野県知事あて厚生省医務局長回答)
昭和三十一年五月一日三一医第三七○号をもって照会の標記について左記の通り回答する。
記
医療法施行規則第十六条第一項第四号に規定する「小児」とは通常小児科において診療を受ける者をいうのであって、具体的に何歳から何歳までと限定することは困難である。
- - - - - - - - - - - - - -
薬生安発 0608 第1号
平 成 29 年 6 月 8 日
各都道府県衛生主管部(局)長 殿
厚生労働省医薬・生活衛生局安全対策課長
(公印省略 )
(5)「9.7 小児等」の記載に当たって、新生児、乳児、幼児又は小児とはおおよそ以下を目安とする。
ただし、具体的な年齢が明確な場合は「○歳未満」、「○歳以上、○歳未満」等と併記すること。なお、これ以外の年齢や体重による区分を用いても差し支えないこと。
① 新生児とは、出生後 4 週未満の児とする。
② 乳児とは、生後 4 週以上、1 歳未満の児とする。
③ 幼児とは、1 歳以上、7 歳未満の児とする。
④ 小児とは、7 歳以上、15 歳未満の児とする。
(6)「9.8 高齢者」の記載に当たって、高齢者とは 65 歳以上を目安とし、必要に応じて 75 歳以上の年齢区分に関する情報も記載すること。ただし、記載に当たって具体的な年齢が明確な場合は「○歳以上」と併記すること。なお、これ以外の年齢区分を用いても差し支えないこと。
- - - - - - - - - - - - - - - -
| 子供 こども 子ども 乳児 幼児 小児 園児 児童 生徒 学生 若者 少年・少女 青少年 青年成人 高齢者 高齢世帯 後期高齢者 老人 | Child Child Child infant, baby toddler Child, pediatric preschool child Child Student, Pupil Student Youth Boys and Girls Youth, adolescent Youth Adult Elderly Elderly Households Late-Stage Senior Citizens Older Adults |
1989年「子どもの権条約」は国連で採択され,1990年国際条約として発効.
日本は1994年4月22日に批准し,1994年5月22日に発効した.
第24条
1.締約国は、到達可能な最高水準の健康を享受すること並びに病気の治療及び健康の回復のための便宜を与えられることについての児童の権利を認める。締約国は、いかなる児童もこのような保健サービスを利用する権利が奪われないことを確保するために努力する。
2.締約国は、1の権利の完全な実現を追求するものとし、特に、次のことのための適当な措置をとる。
a. 幼児及び児童の死亡率を低下させること。
b. 基礎的な保健の発展に重点を置いて必要な医療及び保健をすべての児童に提供することを確保すること。
☛ 「子どもの歯科矯正」 における公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
c. 環境汚染の危険を考慮に入れて、基礎的な保健の枠組みの範囲内で行われることを含めて、特に容易に利用可能な技術の適用により並びに十分に栄養のある食物及び清潔な飲料水の供給を通じて、疾病及び栄養不良と戦うこと。
d. 母親のための産前産後の適当な保健を確保すること。
e. 社会のすべての構成員特に父母及び児童が、児童の健康及び栄養、母乳による育児の利点、衛生(環境衛生を含む。)並びに事故の防止についての基礎的な知識に関して、情報を提供され、教育を受ける機会を有し及びその知識の使用について支援されることを確保すること。
f. 予防的な保健、父母のための指導並びに家族計画に関する教育及びサービスを発展させること。
3.締約国は、児童の健康を害するような伝統的な慣行を廃止するため、効果的かつ適当なすべての措置をとる。
☛ 我が国における「子どもの歯列矯正は審美・美容とする考え」は,伝統的な慣行に当たらないか?
↳ 国税庁,厚生労働省,文部科学省の省庁間における見解の相違(下表参照)
| 国税庁 | 子どもの歯科矯正は医療費として医療費控除可としている. | |
| 厚生労働省 | 不正咬合は疾病でなく美容目的との見解であるが,厚生労働省監修の国際疾病分類では疾病として分類記載されており,不可解な矛盾がある. | |
| 文部科学省 | 学校健診における不正咬合:子どもの健康に影響を与えるとして学校健診を実施.その後の対応に国民より多数の疑問. |
4.締約国は、この条において認められる権利の完全な実現を漸進的に達成するため、国際協力を促進し及び奨励することを約束する。これに関しては、特に、開発途上国の必要を考慮する。
第24条 健康・医への権
子どもは,健康でいれ,必要な医療や保健サービスを受ける権利をもっています.
(施行期日)
第一条 この法律は、令和五年四月一日から施行する。
(検討)
第二条 国は、この法律の施行後五年を目途として、この法律の施行の状況及びこども施策の実施の状況を勘案し、こども施策が基本理念にのっとって実施されているかどうか等の観点からその実態を把握し及び公正かつ適切に評価する仕組みの整備その他の基本理念にのっとったこども施策の一層の推進のために必要な方策について検討を加え、その結果に基づき、法制上の措置その他の必要な措置を講ずるものとする。
こども家庭庁は、心身の発達の過程にある者(以「こども」という。)が自立した個人としてひとしく健やかに成長することのできる社会の実現に向け、子育てにおける家庭の役割の重要性を踏まえつつ、こどもの年齢及び発達の程度に応じ、その意見を尊重し、その最善の利益を優先して考慮することを基本とし、こども及びこどものある家庭の福祉の増進及び保健の向上その他のこどもの健やかな成長及びこどものある家庭における子育てに対する支援並びにこどもの権利利益の擁護に関する事務を行うことを任務とする。
こどもの医療費助成
多くの各自治体では,子どもの医療費の自己負担分を助成している.対象年齢は15歳,18歳など様々である.助成水準について,子どもの医療費の自己負担は,健康保険制度では原則、小学校入学前は2割、小学生以上は3割だが,各自治体が独自で無料化や軽減策などを実施し,助成水準は自治体によって異なる. 参考:広島市
第一章 総則
第一条全て児童は、児童の権利にする条約の精神にのつとり、適切に養育されること、その生活を保障されること、愛され、保護されること、その心身の健やかな成長及び発達並びにその自立が図られることその他の福祉を等しく保障される権利を有する。
第二条 全て国民は、児童が良好な環境において生まれ、かつ、社会のあらゆる分野において、児童の年齢及び発達の程度に応じて、その意見が尊重され、その最善の利益が優先して考慮され、心身ともに健やかに育成されるよう努めなければならない。
② 児童の保護者は、児童を心身ともに健やかに育成することについて第一義的責任を負う。
③ 国及び地方公共団体は、児童の保護者とともに、児童を心身ともに健やかに育成する責任を負う。
第三条 前二条に規定するところは、児童の福祉を保障するための原理であり、この原理は、すべて児童に関する法令の施行にあたつて、常に尊重されなければならない。
第一章 則
(目的)
第一条 この法律は、子ども・若者が次の社会を担い、その健やかな成長が我が国社会の発展の基礎をなすものであることにかんがみ、日本国憲法及び児童の権利に関する条約の理念にのっとり、子ども・若者をめぐる環境が悪化し、社会生活を円滑に営む上での困難を有する子ども・若者の問題が深刻な状況にあることを踏まえ、子ども・若者の健やかな育成、子ども・若者が社会生活を円滑に営むことができるようにするための支援その他の取組(以下「子ども・若者育成支援」という。)について、その基本理念、国及び地方公共団体の責務並びに施策の基本となる事項を定めるとともに、子ども・若者育成支援推進本部を設置すること等により、他の関係法律による施策と相まって、総合的な子ども・若者育成支援のための施策(以下「子ども・若者育成支援施策」という。)を推進することを目的とする。
(基本理念)
第二条 子ども・若者育成支援は、次に掲げる事項を基理念として行われなければならない。
一 一人一人の子ども・若者が、健やかに成長し、社会とのかかわりを自覚しつつ、自立した個人としての自己を確立し、他者とともに次代の社会を担うことができるようになることを目指すこと。
二 子ども・若者について、個人としての尊厳が重んぜられ、不当な差別的取扱いを受けることがないようにするとともに、その意見を十分に尊重しつつ、その最善の利益を考慮すること。
三 子ども・若者が成長する過程においては、様々な社会的要因が影響を及ぼすものであるとともに、とりわけ良好な家庭的環境で生活することが重要であることを旨とすること。
四 子ども・若者育成支援において、家庭、学校、職域、地域その他の社会のあらゆる分野におけるすべての構成員が、各々の役割を果たすとともに、相互に協力しながら一体的に取り組むこと。
五 子ども・若者の発達段階、生活環境、特性その他の状況に応じてその健やかな成長が図られるよう、良好な社会環境(教育、医療及び雇用に係る環境を含む。以下同じ。)の整備その他必要な配慮を行うこと。
六 教育、福祉、保健、医療、矯正、更生保護、雇用その他の各関連分野における知見を総合して行うこと。
七 修学及び就業のいずれもしていない子ども・若者その他の子ども・若者であって、社会生活を円滑に営む上での困難を有するものに対しては、その困難の内容及び程度に応じ、当該子ども・若者の意思を十分に尊重しつつ、必要な支援を行うこと。
第二章 子ども・若者育成支援施策
(子ども・若者育成支援推進綱)
第八条 子ども・若者育成支援推進本は、子ども・若者育成支援施策の推進を図るための大綱(以下「子ども・若者育成支援推進大綱」という。)を作成しなければならない。
2 子ども・若者育成支援推進大綱は、次に掲げる事項について定めるものとす。
一 子ども・若者育成支援施策に関する基本的な方針
二 子ども・若者育成支援施策に関する次に掲げる事項
イ 教育、福祉、保健、医療、矯正、更生保護、雇用その他の各関連分野における施策に関する事項
ロ 子ども・若者の健やかな成長に資する良好な社会環境の整備に関する事項
ハ 第二条第七号に規定する支援に関する事項
ニ イからハまでに掲げるもののほか、子ども・若者育成支援施策に関する重要事項
こども政策の充実 予算の在り方
令和4年1月17(月)議院 予算委員会
全世代型社会保 子育政策 イフステージに応じた支援についての議論
発言者:高木陽介(公明党),答弁者:岸田文雄(内閣総理大臣)
子ども不妊治の保険適用,教科書の無償配布,出産育児一時金の増額,幼児教育保育の無償化
子ども家庭庁の来年度からの発足.子供の年齢に応じた支援について
日本の子育て関連の公的支出は対GDP比で欧州諸国の分程度であり,子どもの関連予算の倍増も緊の課題ですよね.
基本的な考え方として,子どもの視点に立って必要な子ども政策は何か?財源について社会前提でどのように負担するのか,考え方を整理し,その上で倍増の議論を進めていかなければならない.来年の「骨太の方針」には倍増の道筋を示していきたい.
― 歯科口腔保健の推進に関する法律(平成23年)
平成二十三年法律第九十五号
歯科口腔保健の推進に関する法律
(目的)
第一条 この法律は、口腔くうの健康が国民が健康で質の高い生活を営む上で基礎的かつ重要な役割を果たしているとともに、国民の日常生活における歯科疾患の予防に向けた取組が口腔の健康の保持に極めて有効であることに鑑み、歯科疾患の予防等による口腔の健康の保持(以下「歯科口腔保健」という。)の推進に関し、基本理念を定め、並びに国及び地方公共団体の責務等を明らかにするとともに、歯科口腔保健の推進に関する施策の基本となる事項を定めること等により、歯科口腔保健の推進に関する施策を総合的に推進し、もって国民保健の向上に寄与することを目的とする。
(基本理念)
第二条 歯科口腔保健の推進に関する施策は、次に掲げる事項を基本として行われなければならない。
一 国民が、生涯にわたって日常生活において歯科疾患の予防に向けた取組を行うとともに、歯科疾患を早期に発見し、早期に治療を受けることを促進すること。
二 乳幼児期から高齢期までのそれぞれの時期における口腔とその機能の状態及び歯科疾患の特性に応じて、適切かつ効果的に歯科口腔保健を推進すること。
三 保健、医療、社会福祉、労働衛生、教育その他の関連施策の有機的な連携を図りつつ、その関係者の協力を得て、総合的に歯科口腔保健を推進すること。
(国及び地方公共団体の責務)
第三条 国は、前条の基本理念(次項において「基本理念」という。)にのっとり、歯科口腔保健の推進に関する施策を策定し、及び実施する責務を有する。
2 地方公共団体は、基本理念にのっとり、歯科口腔保健の推進に関する施策に関し、国との連携を図りつつ、その地域の状況に応じた施策を策定し、及び実施する責務を有する。
(歯科医師等の責務)
第四条 歯科医師、歯科衛生士、歯科技工士その他の歯科医療又は保健指導に係る業務(以下この条及び第十五条第二項において「歯科医療等業務」という。)に従事する者は、歯科口腔保健(歯の機能の回復によるものを含む。)に資するよう、医師その他歯科医療等業務に関連する業務に従事する者との緊密な連携を図りつつ、適切にその業務を行うとともに、国及び地方公共団体が歯科口腔保健の推進に関して講ずる施策に協力するよう努めるものとする。
☛ 国民への公平な歯科口腔保健に関する施策(公的医療保障)から 歯科矯正 が除外されているのはなぜか?
学校歯科健診後の医療資源の公平な配分
歯科矯正専門医制度は,すべての国民が良質で適切な歯科矯正医療へのアクセスを公平に享受できることにつながるのだろうか?
我国の歯科医療は世界で公的医療保障が最も高い国の一つとされているが,「歯科矯正」に限ると,日本の歯科医における健康概念の遅れから社会的意義は不明瞭となり,政府見解や歯科医師自身からも美容整形技術であるかのように解釈されてている.その結果,国民は大きな経済的負担を求められ,歯科矯正医療へのアクセスの不平等は口腔の健康格差の社会的決定要因となっている.
☛ 国や自治体の施策から除外されている歯科矯正に対し,大学での教育や矯正歯科専門医制度は必要であろうか?
☛ 国民への平等な医療提供制度,口腔の健康格差の是正はいかにあるべきか?
☛ 子どもの歯科矯正 への公的医療保険の国際比較(OECD加盟国 2016)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
・ 米国の各州における歯科矯正医療費助成メディケイドの比較 2015
― 学校における歯科健康教育の国際比較
口腔保健プログラム(OHP;Oral Health Program)
School-Based Oral Health Programs (ボストン大学)
School-based Oral Health Programs(オレゴン州)
Integrating Oral Health into School Health Programs and Policies(カルフォルニア州)
Natinal School Oral Health Programme(インド)
School Oral Health Progeam(クウェート)
⇒ 子どもの権利条約:子どもの健やかな成長への健康を享受する環境の確保)
歯列矯正といじめについて:
我が国と西洋諸国における相違:西洋先進諸国においては歯列異常(歯並びがわるいこと)が いじめ の対象となり,健康上の理由(社会的,精神的,身体的)や生活機能(身体機能,社会参加,制約)といった社会生活や自尊心の改善のため歯科矯正医療が公衆衛生上の問題として,公平な社会保障制度によって国民に提供されている.一方,わが国では,治療のためにつける装置自体が いじめ の対象となることが報告されていることが大きな相違である.これは,我が国においては,国際疾病分類においても「歯や顎の大きさや位置異常」は疾病分類されているにもかかわらず,歯列不正は個人の問題と政府も考えていることによる.子どもたちの健やかな発育,学校社会における公平な医療アクセスを学ぶ場においてさえも公平な歯科矯正医療へのアクセスが保障されておらず,子どもたちの社会においてさえ,歯列不正を治療している子どもは裕福な子どもであり,歯科矯正医療に対する不平等感の認識が存在していることは実際の医療現場においても体験することが多い.
わが国の賃金の伸びは低迷しており,歯科矯正医療には高額な費用を要することから,社会経済的理由によって歯科矯正医療へのアクセスの公平性が制限されており,歯科矯正医療を享受できない多くの子どもたちが存在している.公平な学校教育の場において,歯列矯正をできる子 と できない子 の 不平等感 を子どもたちは感じ, いじめ の対象となるのではないだろうか?
歯科矯正 と いじめ については,こうしたわが国の医療制度の是正がなされていない背景を理解する必要がある.公平な不平等なき学校環境が構築されるよう早急な是正が必要である.
⇒(こどもの権利条約:公平な医療を受ける権利)
| 日 本 | 西洋諸国 | |
| いじめ の対象 | 装着された矯正器具 | 歯列・顔貌の異常 (上顎前突,開咬など) |
| 背 景 | 歯列矯正は高額 治したくても治せない 不平等な学校現場 | 公的医療保障 子どもたちの健康は公平に保障 |
実際の事例:
① 双子の子ども(小学生,上顎前突): 歯列矯正.一期治療として顎の発育を促進する治療を行っていた.明るい母親と2人の子どもはいつも予約時間どうりに受診し,治療経過についてもいつも笑顔で応対していたが,ある日キャンセルがありしばらく来られなかった.3ヵ月ぐらい後に電話予約があり,待合室では父親と子どもが待っており母親の姿がなかった.私も「こんにちは,久しぶりですね.いつもお母さまとこられていたのですがお元気ですか?」と話しかけたところ,父親から「妻は先月ガンで急に亡くなりました」とのお話をいただき,費用負担の面からも治療を中止したいとの申出をいただいた.一期治療のため,可撤式装置FKOを使用し,ある程度の改善が得られ二期治療に移るまえであったが,今後の経済的負担を考え治療継続は中止せざるをえなかった.(応召義務とのジレンマ)
② 女子生徒(高校生,乱杭歯): 歯並びの治療を希望して母親と受診.検査を終え,治療計画の説明を行い,明るい朗らかな女子生徒は楽しそうに話を聞いていた.治療費の説明になったところで,女子生徒はしだいにうつむき加減になり,「治療はやっぱりしたくない」 と言い出した.母親も 「えっ,どうして?」 と聞くが,泣きだす.しだいに落ち着き 「だってこんなにお金かかるんだったら,したくない.だってうちこんなお金ないじゃん」 と言う.母親も驚き 「えっ,あんたばかねぇ,先生すいません」 と,母は思わぬ子どもの言葉に涙し,またご連絡いただくことになったが,ご連絡はまだない.(医療とは何か)
③ 女子生徒(不登校):日本学校歯科医会 柘植紳平会長はご自身の体験として,不登校になった女子生徒が,その原因として,歯並びが悪いことを気にして治療を望んでいたが家庭での折り合いがあわず,父親からも治療への理解と援助ができなかったことの事例を,講演(第28回福岡県学校歯科保健研究大会, 2023/11/18, 時局講演 「学校歯科保健の最新の動向」 )の中で述べられた.学校歯科健診は実施されているが,その後の事後処置について,社会経済的理由からアクセスできない国民が多く存在している.児童生徒の自尊心や外見上の問題は健康上の問題であり,これを改善することは子どもの健やかな精神発育や社会生活にとって重要であるとの認識,我が国においては健康の社会的・精神的側面が軽視され,公的医療保障の適用は見送られ続けている.不登校児(社会参加への制約)の事例の中に,同様の児童生徒が多く含まれることは,以下の先行研究からも容易に推察される.
☛ ①,②のような事例は,歯科医師(とくに矯正歯科医)のほとんどは,必ず何度も経験している.
問: (社会疫学の視点) わが国の国民が公平に享受できていない歯科矯正は医療なのか?
(文化歴史背景) 欧米諸国と異なった現状となっているわが国の医療制度の問題はどこあるのか?
(社会・政策課題) 国家としての健康指標はどこにおくべきなのか?
☛ 歯科矯正にかかる費用は,Web検索によって事前に調べられるようになっている今日では少なくなったが,以前には毎年何人もの患者が,治療費の説明のところで,えっ,こんなに費用がかかるのですか? と はじめて知ってびっくりすることがよくあった.
☛ わが国において,成人(社会人)の歯科矯正患者が多い理由は,このような社会背景に起因している.歯科疾患実態調査(平成4年度)において 「歯科矯正治療の経験」がはじめて調査されたが,被験者1,023名のうち経験者は7.7% と極めて少なく,我が国においては公平な医療ではなく,歯科矯正は美容医療なのである.西洋諸国の公的医療保障の適用基準のように,本来,歯科矯正の適切な時期は児童生徒の時期であり,20才までに歯科矯正治療は終わっているのが,公平な社会の理想である.わが国では20才以上の年齢で 「現在受けている」 と回答する被験者も多くこれを裏付ける結果が示されている.
☛ 初診患者の受診理由欄に,「はやく治療したかったが家族に迷惑をかけたくなかった」,「社会人となり自分のお金ができた」 などを理由とする方は実に多い.
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
出典:文部科学省 「学校歯科保険資料 生きる力をはぐくむ学校での歯・口の健康づくり.Q&A p.117.
令和元年度改訂版は,こちらから閲覧可能.内容は同じのため,文部科学省版を引用.
こどもの自尊心や社会参加への制約となっている歯ならび,歯の位置異常や顎骨の大きさの不正に対する歯列矯正医療には,これを享受するための健康格差が存在しており,わが国の児童生徒にとって公平な医療として成立していない.下記の文部科学省の回答からも経済的障壁によって医療アクセスのできない児童・生徒の存在が認識されているが,経済的負担に考慮した助言という言葉ではなく,制度設計の改正を国民は望んでいることは毎年の国会における請願においても示されている.わが国の児童・生徒は,子どもの自尊心,歯や顎骨の大きさや位置異常といった歯科矯正医療を公平に享受できないのはなぜであろうか?

【社会課題】 現状と解決策.経済的な負担等についても考慮した助言とはどのようなものか?
現実の学校では,「児童生徒の家庭での経済的負担についても考慮」 するために,健診(検診)でありながら,その結果を厳しくしないように 「配慮」 することを養護教諭から求められたり,学校歯科医自身が自発的な考慮をすることはよく聞く話である.これは歯列・咬合の異常について医学的な治療を行った方が,その児童生徒の健やかな成長や外見的な社会参加にもよいことはわかっているのであるが,公的医療保障の適用もなく,経済的負担の大きさから,医療費を支払うことができない(治療ができない)児童生徒が多いのである.法令上においても,基幹統計である歯科疾患実態調査では国際疾病分類に沿って調査することが定められているが,厚生労働省では長年にわたってその調査を行っていない.疾病と規定されているにもかかわらず,その治療が受けられないことから,学校健康診断において「意図的な誤診」という検診結果に温情?を加えて 「異常なし」 とすることが長年にわたって蔓延しているのである.政府もこれに対して 「歯科矯正は審美的要素が大きい」 という論理でその本質,こどもの健やかは発育や外見上の自尊心の回復という健康上の問題解決を先延ばしにしていることは,各省庁間の対応の混乱からも明らかなのである.
総務省,国税庁,厚生労働省,文部科学省の省庁間における見解の相違
| 総務省 |
統計法(平成19年法律第53号。以下「法」という。)第28条第1項の規定に基づき、法第2条第9項に規定する統計基準として、ICDに準拠した「疾病、傷害及び死因の統計分類」を告示している。
現在、国内で使用している分類は、ICD-10(2013年版)に準拠しており、統計法に基づく統計調査に使用されるほか、医学的分類として医療機関における診療録の管理等に活用されている。 3 分類表 (1)疾病、傷害及び死因の統計分類基本分類表 第XI章消化器系の疾患 口腔,唾液腺及び顎の疾患 (K00-K14) K07 歯顎顔面(先天)異常[不正咬合を含む] K07.0 顎の大きさの著しい異常 K07.1 顎と頭蓋底との関係の異常 K07.2 上下歯列弓の位置的関係の異常 K07.3 歯の位置異常 K07.4 不正咬合,詳細不明 K07.5 歯顎顔面の機能的異常 K07.6 顎関節障害 K07.8 その他の歯顎顔面の異常 K07.9 歯顎顔面の異常,詳細不明 |
|
| 国税庁 | 子どもの歯科矯正は医療費として医療費控除可としている. | |
| 厚生労働省 | 不正咬合は疾病でなく美容目的との見解であるが, 厚生労働省監修の国際疾病分類では疾病として分類記載されている. |
|
| 文部科学省 | 学校健診における不正咬合:子どもの健康に影響を与えるとして学校健診を実施.その後の対応に国民より多数の疑問. | |
医学的に治療が必要な児童生徒(子ども)の歯列・咬合の異常は,どの国の,どの時代の調査報告においても,疫学的調査によって35-40%であることが報告されているが,わが国の学校歯科健診における歯列・咬合の異常は著しく低い.その理由は先に述べたが,地域によって 2-10% という4倍以上の大きな開きがあることは,検査を行っている歯科医師の倫理感の違いであろう.ある疾患がある県や学校においてずいぶん違うことはなぜだれも指摘したり,原因を調査しないのであろうか?統計調査として総務省や厚生労働省はその指針による評価は必要ではないのであろうか.
児童生徒への学校側の「配慮」 と 学校歯科医の「倫理的ジレンマ」 の影響について.
下記の学校歯科保健資料における回答内容や,学校歯科医会会長のご講演内容,また実際の歯科矯正臨床の現場においても,歯列矯正中の子どもが 「いじめ」 や 「からかい」 にあうことは周知の事実であり,日本学校歯科医会や文部科学省においても十分に認識されていることがわかる.学校生活における子どもたちの健やかな生活環境,格差なく公平に歯科矯正医療を受けられるために必要な支援とはどうすればよいのであろうか,わが国の児童・生徒の学校環境において,子どもたちの自尊心を育み,歯や顎骨の大きさや位置異常といった医学的に必要な歯科矯正医療に格差なく享受できるようにするためには必要な解決策について考えてみよう.
解決策は?:こどもの歯科矯正医療への公的医療適用範囲を諸外国なみに拡大することで,こどもの健やかな発育や公平に歯科矯正医療を受ける社会とする.

出典:文部科学省 「学校歯科保険資料 生きる力をはぐくむ学校での歯・口の健康づくり.Q&A p.117.
令和元年度改訂版は,こちらから閲覧可能.内容は同じのため,文部科学省版を引用.
【社会課題】 からかわれたりしないような支援とは?
⇒ 社会支援,公平な医療配分のあり方(健康格差)などについて,児童・生徒で考える機会とする.
【背景】 西洋諸国(イギリス,フランス,ドイツ,カナダ,アメリカ,北欧諸国)では,歯ならび(歯の位置や顎骨の大きさの異常)は,子どもの口腔の発育といった身体的健康,また社会参加への制約や自尊心に影響する社会的・精神的健康の問題として,社会にも受容され,公的医療保障の対象となり,子どもたちの公平な歯科矯正医療へのアクセスが保障されています.
だれでも必要な時に負担可能な費用で歯科矯正治療が受けられるUHCが実現されており,「歯並びが悪いこと」 が からかい や いじめ の対象となることは少なくなっています.ところが,日本では,こうした状況になく,矯正装置の装着によって からかい の原因となることを心配する児童や保護者が多いのが現状です.社会的支援,医療の公平な配分のあり方について考えてみましょう.
☛ 健康は,怪我や病気でないというだけではありません.大好きな人が転校したり,家族に不幸があったりするとがっかりして何日も落ち込んだりするのを心の病(精神的健康)といいます.健康は傷や骨折だけを病気とするのではなく,身体的,社会的,精神的によい状態 well-being を本当の健康といいます(WHO).
⇒ 健康とはなにか考えてみましょう? IOTN分類:子どもの健康であるための医療を公平に受けられる権利,諸外国の医療制度の違い,文化背景,健康格差,UHCなど.児童生徒自身で,これらの社会課題を考える機会とする.
すべての人々が基礎的な保健医療サービスを、必要なときに、負担可能な費用で享受できる状態.
わが国の歯科医療はUHCが達成されていることになっているが,歯科矯正はそうではない.代替療法のある分野,例えば,歯の欠損部の修復,インプラント治療や審美治療では,保険診療と自費診療を選択可能である.
しかし,歯科矯正:歯や顎骨の大きさや位置の不正の治療では,基礎的な保健医療サービスを受けることができない児童・生徒が多く,こうした子供たちは,成人になって自分でお金をためて治療開始することが多い.日本の成人矯正患者が多い事情でもある.
本人の責任に帰することのできない歯列不正や顎顔面の大きさ・位置異常は,国際疾病分類,わが国の統計法によっても規定されているのであるが,わが国の厚生労働省や歯科矯正界は世界的にも特異な立場をとっているのが現状である.日本に生まれた子どもたちの口腔の健康格差は大変残念な環境にある.歯科界がすべきことはなにか?
Prevalence and factors influencing bullying among Egyptian schoolchildren
J Orthod. 2024 Sep;51(3):240-250.
結論:エジプトの11~14歳の小学生におけるいじめの有病率は非常に高かった。 いじめの有病率は、矯正治療の必要性が高く、II級1号切歯関係の小学生で高かった。 いじめは、低い自尊心および低いOHRQoLと相関していた。 さらに、社会経済的地位の低さはいじめの潜在的な予測因子であることがわかった。
Relationship Between Dentofacial Features and Bullying in School children
Pediatr Dent. 2024 Mar 15;46(2):99-107.
結果:その結果、57.2%の子供がいじめられたと報告し、主に知覚された歯顔の特徴が挙げられた: 「歯並びが悪い」(46.3%)、「歯の形や色」(45.5%)、「上の前歯が出ている」(43.8%)、「歯と歯の間に隙間がある、または歯が欠けている」(35.5%)であった。 実際の歯顎顔面の特徴と認知された歯顎顔面の特徴といじめへの関与との間には、前歯の叢生(P=0.01)、前歯の交叉咬合(P<0.001)、口唇の能力(P=0.008)、前歯の外傷(P=0.04)において統計学的に有意な関連が観察された。
結論:実際の歯顎顔面の特徴や認知された歯顎顔面の特徴は、いじめと関連しているため、治療の必要性を判断するためには、これらの特徴や児童生徒のコンプライアンスを考慮する必要がある。
10~14歳の児童生徒におけるいじめの有病率と性質、および不正咬合との関連: 英国南東部における横断的研究
Prevalence and nature of bullying in schoolchildren aged 10–14 years and its association with malocclusion: A cross-sectional study in the South East of the UK.
J Orthod. 2024 Mar 4;51(3):258–269. doi: 10.1177/14653125241235677
英国の10~14歳の小学生を対象としたこの横断研究では、いじめの有病率は9.7%であり、年齢、性別、民族による有意差は認められなかった。 男女別学、女子校、選択制の学校では、いじめのレベルが低かった。 男子は身体的いじめや悪口を言われるリスクが高かった。 IOTN DHC 4および5で分類した不正咬合および矯正治療の必要性の有病率は42%であった。 IOTN DHCおよびACで測定されたオーバージェットの増加、より重度の不正咬合、矯正治療の必要性の高さは、いじめられることと関連していた。
傷つきやすい青少年における不正咬合といじめの関係
矯正治療の必要性を自己認識することと、前方オーバージェットの増加との間に興味深い相関関係が示され,先行研究と一致し、年齢に応じて個人の不正咬合に対する意識が高まっていることを示した.一般的な文献では、オーバージェットの増加は、笑顔の審美性に最も影響を与え、口腔関連QOLに影響を与える咬合状態の1つであると報告されており,矯正治療の必要性は、口腔健康関連QOLに2倍のマイナスの影響を与えた。今回の調査結果は、このテーマの臨床的妥当性を補強するものであった。いじめ防止対策は、思春期の子どもたちを支援する上で不可欠な役割を果たす学校環境において効果的でなければならない。結論として,不正咬合はいじめ歴と相関しなかったが,上顎のオーバージェットの増加は、青年の自己認知に影響を与え、いじめの潜在的な条件となることが示唆された。
歯列不正といじめには関係があるのか? システマティックレビュー
すべての研究は言葉によるいじめを評価し、3つの研究では身体的ないじめも検討した。いずれのタイプも不正咬合と関連していることが報告され、極端なオーバージェット(4mm以上、6mm以上、9mm以上)、極端な深い過蓋咬合、前歯の離開や歯が欠損していることが、いじめと最も強い関係を持つ不正咬合のタイプであることが示された。このシステマティック・レビューの結果は、目立つ極端な不正咬合は、児童や青少年のいじめの発生に関係していることを示唆していた。
ブラジルのティーンエイジャーにおける口腔の健康に関連したQOL、矯正治療の必要性、いじめとの関係
Dental Press J. Orthod. 24 (2): 73-80, 2019.
矯正歯科治療は、口腔の健康と機能回復を主な目的としているが、心理的・社会的影響が結局は治療需要の主な理由となっている。目的:ブラジルのティーンエイジャーにおける口腔健康関連QOL(OHRQoL)、矯正治療の必要性、いじめとの関連を明らかにすること。方法:これは横断疫学研究である。不正咬合の評価にはDental Aesthetic Indexを用いた。また、OHRQoLの分析にはOral Health Impact Profile-14を用いた。いじめの調査にはKidscape質問票を用いた。また、以下の変数が含まれた:矯正治療の既往、見た目を良くするために歯を治したいという願望。多変量解析は、OHRQoLの低さを応答変数としたロジスティック回帰を用いて行った。結果:815人のティーンエイジャーが研究に参加した。口腔健康関連QOLと、矯正治療歴(p= 0.0270)、歯並びを治したいという願望(p< 0.0001)、性別(p= 0.0309)、いじめの被害歴(p< 0.0001)、いじめエピソードの頻度(p= 0.0170)、いじめの結果(p< 0.0001)という変数との間には、統計的に有意な関連が認められた。OHRQoL不良の危険因子として、矯正治療歴の欠如(OR=2.191)、いじめの悪影響(OR=3.042)が考えられた。
結論:矯正治療の必要性はOHRQoLと関連しなかったが、いじめと矯正治療歴はこの変数と統計的に有意な関連を示した。
Impact of oral health and body image in school bullying.
Spec Care Dentist. 2019;39 (4):375–379.
不正咬合が児童・青少年のQOLに及ぼす影響:定量的研究のシステマティック・レビュー
質の高い4つの研究が、不正咬合がOHRQOLに悪影響を及ぼし、主に感情的・社会的ウェルビーイングの次元で悪影響を及ぼすと報告していることから、科学的証拠は強いと考えられた。
Impact of bullying due to dentofacial features on oral health-related quality of life
Am J Orthod Dentofacial Orthop. 2014 Dec;146(6):734-9.
doi: 10.1016/j.ajodo.2014.08.011.
結論:本研究は、歯顎顔面の特徴を理由とするいじめと、口腔の健康に関連したQOLへの悪影響との間に有意な関係があることを示した。 この結果は、学童のいじめ問題に取り組むことの重要性を浮き彫りにし、生徒が安全で健康的な環境で教育を受けられるよう、教育当局がいじめ防止プログラムを作成するための重要なデータを提供するものである。
児童・生徒のいじめの対象としての審美的な歯の異常
Esthetic dental anomalies as motive for bullying in schoolchildren
Eur J Dent. 8(1): 124–128, 2014.
口腔を含む顔の審美性は、子供たちのQOLにも深刻な影響を与え、身体的、社会的、心理的な障害を引き起こす可能性がある。審美に関連した歯の異常を有する子どもは、いじめの標的となる可能性がある。本研究では、審美関連の歯の異常が原因で学校や家庭環境においていじめに苦しんでいる患者を紹介し、議論することを目的とした。審美性の欠如がいじめの主な原因である場合、適切な審美的歯科治療を提供することは、彼らのリハビリテーションの重要なステップである。歯科治療後、すべての患者の自尊心、自信、社会性、学業成績が著しく改善し、子供の外見に関する親の満足度も改善した。子供や青少年に対する攻撃的で差別的な行為を防止したり、阻止したりするためには、家庭や学校のケア提供者の双方がいじめについて常に注意を払うことが不可欠である。歯の異常がいじめの動機になることは明らかである。
ヨルダンの小学生におけるいじめ、その学業成績への影響、および一般的な身体的特徴と歯顔貌の寄与について
Al-Bitar ZB, Al-Omari IK, Sonbol HN, Al-Ahmad HT, Cunningham SJ.
Bullying among Jordanian schoolchildren, its effects on school performance, and the contribution of general physical and dentofacial features.
Am J Orthod Dentofacial Orthop. 2013;144 (6):872–878.
いじめの対象となった歯並びは1位で、次いで強さ、体重の順であった。
いじめの対象となる歯顔面の特徴として最も多く報告された3項目は、歯と歯の間隔または歯の欠損、歯の形または色、上顎前歯の突出であった。
結論:本研究は、ヨルダンの学校におけるいじめの高い有病率を示し、多くの子供たちが歯や顔の見た目を理由にいじめを経験していることを示した。
いじめは歯列不正と科学的に関係
Bullying scientifically linked to malocclusion
British Dental Journal, 211: 587- 2011.
学童におけるいじめ-歯の見た目との関係および心理社会的影響:GDPの最新情報
Seehra J, Newton JT, DiBiase AT.
Bullying in schoolchildren - its relationship to dental appearance and psychosocial implications: an update for GDPs.
Br Dent J. 2011; 14; 210 (9):411–415.
学齢期の子どもにおけるいじめは世界的な現象である。 いじめの影響は短期的・長期的であり、生理的・心理的な症状をもたらす。 歯科医療従事者は、いじめを受けている子どもたちに遭遇する可能性が高い。 この叙述的レビューの目的は、いじめの発生率、いじめの種類、いじめの影響、および学童のいじめ対策を目的とした介入について論じることである。 また、歯顔面審美の役割、いじめと不正咬合の存在との関係についても論じている。
規範的矯正治療の必要性と口腔健康関連QOLの関係
Community Dent Oral Epidemiol, 31(6):426-36, 2003.
矯正治療を終了した青少年は、現在治療中の青少年や治療を受けたことのない青少年よりも、日常生活活動に対する口腔保健上の影響が少な。IOTNを他の2つの口腔関連QOL尺度とと組み合わせることで、IOTN単独よりも青年の外見に対する知覚満足度についてより多くの情報が得られた。歯科矯正の必要性を評価する現行の方法は、有効な心理測定学的特性を有する口腔保健関連QOL測定や、必要性の認識測定によって補完されるべきである。
不正咬合・矯正治療が及ぼす心理的・機能的影響 : 岡山大学歯学部附属病院矯正科におけるアンケート調査
Psychological and functional problems of malocclusion and orthodontic treatment on patients and parents:
Questionnaire at the Department of Orthodontics, Okayama University Dental Hospital
Orthodontic waves: Journal of the Japanese Orthodontic Society : 日本矯正歯科学会雑誌 58 (1), 65-75, 1999.
岡山大学歯学部附属病院矯正科における患者および保護者にアンケート調査を実施し, 患者719人(男子233人, 女子486人), 保護者555人(男子患者199人, 女子患者356人)から, 「矯正治療前, 歯並びや口元のことでからかわれたりいじめられたことがあった」と答えたのは男子9.4%, 女子12.1%であった.治療中においては,矯正装置のことで男子6.7%,女子17.2%が,からかわれたりいじめられたことがあると答えていた.また,男子40.0%,女子56.9%は装置を付けているのがはずかしいと答えている.
特に,興味深い結果として,患者の男女のも90%程度が治療してよかったと回答し,その60%程度は将来子どもにも治療を受けさせると答えているが,友人に矯正治療を勧める患者は22%と極端に低下する.子どもの持つ繊細な経済的格差への気遣いであろう.公的医療保障の適用があれば,この結果もいじめの存在も随分変わるであろう.
☛ 本研究では,口唇裂・口蓋裂患者,顎変形症患者は調査から除外.公的医療保障の適用されるこれらの重度歯列不正患者(IOTN Grade5)をふくめると,より高い頻度になるのではないか.
☛ 社会経済的理由から,歯列矯正医療へのアクセスができない子どもたちが,学校において健やかな生活ができるように,公平な医療を保障する権利について.
☛ 子どもの権利条約:
第24条
1.締約国は、到達可能な最高水準の健康を享受すること並びに病気の治療及び健康の回復のための便宜を与えられることについての児童の権利を認める。締約国は、いかなる児童もこのような保健サービスを利用する権利が奪われないことを確保するために努力する。
☛ 歯科矯正の歴史が浅く社会への適応が遅れている我が国においては,不正咬合といじめに関する調査研究はない.西洋諸国では いじめ の対象が,歯列不正や歯並びによる容貌であるのに対し,我が国においてはその対象が 歯列矯正装置 を装着していることが いじめ の対象となっていることが報告されている.これは,すなわち,所得格差など社会経済的状況によって,歯科矯正医療へのアクセスが容易な子どもたちと,十分な医療が受けられない子どもたちがわが国の学校現場には存在しており,子どもたちはこうした不平等を感じることによるものであろう.
☛ 日本学校歯科医会の柘植紳平会長もご自身の体験として,ある不登校になった女子生徒が,歯並びが悪いことを気にし治療を望んでいたが家庭での折り合いが合わず治療ができないことが原因となっていたことをご講演(第28回福岡県学校歯科保健研究大会, 2023/11/18, 時局講演 「学校歯科保健の最新の動向」 )の中で述べている.学校歯科健診は実施されているが,このような自尊心や外見上の問題を改善することは健やかな健康上,大切なことであるが,我が国においては児童・生徒への公的医療保障の適用は放置されており,不登校児の中にこのような事例が含まれている現状は容易に推察される.
文部科学省 今後の健康診断の在り方等に関する意見 平成25年12月
いじめに正面から向き合う「考え、議論する道徳」への転換に向けて(文部科学大臣メッセージ)について(平成28年11月18日)
quality of life in British とはなにか?
(ˈkwɒlɪtɪ əv laɪf)
noun
the general well-being of a person or society, defined in terms of health and happiness, rather than wealth
Even when a condition can be totally cured, there is a period of reduced quality of life that most of us would just as soon avoid.
It is our responsibility to improve the quality of life for ourselves and others.
We have seen a worsening of the quality of life in our cities.
A healthy lifestyle leads to a better quality of life.
Collins English Dictionary. Copyright © HarperCollins Publishers
International Society for Quality of life Research(国際QOL研究学会)
歴史:下妻晃一郎 先生 行動医学研究 Vol.21, No. 1, 4–7, 2015 をご参照.
この概念構造の基本は 1946年にWHOが提唱した健康の定義に基づいている。医療や福祉・介護の分野でQOLを論ずるには、概念の内容と範囲に関してのその分野における共通認識が必要である。医療者間でもよく議論がかみ合わないのは、概念の定義と範囲についての共通認識が不足していることが大きな原因と思われる。
QOLの概念の定義については、ISOQOL(International Society for Quality of life Research)(国際QOL研究学会) などの専門学会で1980–90年代に深い議論が行われている。さらに、健康関連QOL(HRQOL)という概念も1990年代の後半に提唱された。これは、QOLの中でも特に医療などの介入によって健康の改善が見込まれる部分、すなわち、スピリチュアリティと社会面の一部を除いた範囲の概念である。
1949年には、医療者評価による身体的健康尺度である、KarnofskyのPerformance Status(KPS) (後にECOG PSとして広く使われるように なる)が開発されたが、いずれも「主観」を測定する尺度ではなかった。一方、1960年代に入ると、米国のジョン ソン、ニクソンの二人の大統領が、quality of lifeという言葉を政策のスローガンに用いたとされ、一般にその言葉が認知されるようになったとされる。そして、本格的なQOLの概念を測定する自記式尺度の開発が世界的に 活発になったのが1970–80年代以降である。1984年には カナダの内科医であるSchipperが、がん患者用のQOL尺 度を開発し、それを栗原(昭和大学名誉教授)や江口(現、帝京大学教授)らが日本に紹介した。それを参考に、厚生省研究班(班長:栗原稔)で、日本で初めての本格的ながん患者用QOL尺度であるQOL-ACDが1993年に開発された5)。同時期に欧州ではEORTC QLQが、米国ではFACTが開発されており、当時日本は欧米に研究面で後れを取っていなかった。 しかしその後日本では、残念ながらQOL尺度はあまり使われることがない時代が続いた。日本では市民の権利意識が薄かったことや、医学部や看護学部、薬学部など医療専門職の教育において、臨床疫学やEBM (Evidence-Based Medicine)の考え方が21世紀に入るまで殆ど教えられることもなかったことや、医療心理の専門家が育たなかったことも、欧米に後れをとった理由の一つと思われる。

☛ 詳細は引用論文をお読みください.下妻晃一郎 行動医学研究 Vol.21, No. 1, 4–7, 2015
QOLという概念の源を探っていくと、近代自我主体の確立と、個人の生存権や幸福権の追求というモダニティの思想にたどりつく(Nordenfeld 1993、飯田1996)
医学において、治療目標のsurrogate endpointとしてQOLを評価する試みは、1948年のKarnofsky Performance Status Scaleによる化学療法の評価などが始まりで、1980年代になり、急速に数多の疾患特異的なQOL評価尺度が世界中で次々と開発されてきた。
QOL という概念が医学に導入された理由は、数量的検査成績や延命的治療効果をもっぱら重視してきた医療への反省として提唱されたものである(国府1990)
欧米におけるQOLとは四つ葉のクローバー(希望、信仰、愛情、幸福)であり、日本のQOLは、福禄寿(幸福、裕福、長寿)ではないか(飯田)
QOL-Oriented-Medicineは、曲解されているようなEvidence-Based-Medicine の対立軸ではなく、Evidence-Based-Medicine を基盤として、さらに心理的ー社会的ー実存的な存在である個人のオートノミーを包含した医療(Medical Service) を目指す潮流なのである。
このQOLの概念の原点は、近代西欧の自我主体の成立にある。
近代自我主体は、12 世紀のトーマス・アクイナスに始まる。その後、ルネッサンス、宗教革命、科学革命そして産業革命をへて近代の西欧において、個人が自ら選択し、自ら決断するオートノミーとしての個人尊重のあり方が唱えられた。
現代の精神医学や心理学における自我意識、客体としての自己や他者とのかかわりである間主観性などは、この自律性を有する自我主体が存在することによって成立する。そして、自律性を有する自我主体がめざすものとして、精神医学、心理学や健康学(メンタルヘルス)の立場からは、たとえばマズローのいう自我実現などが相当するし、近年治る見込みの無い疾患や、慢性的に症状が持続する疾患における治療目標として掲げられるQOLという概念もこの近代自我主体の考えを底としている。また、社会学的には、近代自我主体は、個人と社会という観点から捉えられ、前述のように、エミリー・ベンサムとジョン・スチュアート・ミルらが国家の干渉を少なくし、各人の利益追求を行うことを主張した。
なによりも大切にすべきは、ただ生きること ではなく、より良く生きることである” (ソクラテス)
矯正歯科医療の結果として共通認識すべきQOLとはどこか?
Angle paradigm 👉 Soft tissue paradigm
健康 と 幸福
個人の問題 と 社会の問題
QOL測定における尺度
health-related QOL:HRQL
人の健康に直接影響するQOLであり,身体的状態,心理的状態,社会的状態,霊的状態,役割機能や全体的well-beingなどが含まれる
non-health related QOL:NHRQL
環境や経済や政治など,人の健康に間接的に影響するが,治療などの医学的介入により直接影響を受けない部分のQOLを意味する 6).
口腔関連QOLのいろいろな尺度:
General Oral Health Assessment Index(GOHAI)
Oral Health Impact Profile(OHIP)
Oral Impacts on Daily Performance (OIDP)
Oral Health-related Quality of Life Model for Dental Hygiene (OHRQL)
Orthognathic Quality of Life Questionnaire(OQLQ)
Index of orthodontic treatment need(IOTN)
child oral health impact profile (COHIP)
様々な口腔関連QOLの尺度が開発され,応用されている.それぞれの尺度には特徴があ り,多様な臨床および研究の条件下で標準となるものは認められていない.
矯正歯科 と Quality of Life
Göranson E, Sonesson M, Naimi-Akbar A, Dimberg L.
EBM NBM
質的研究について
Shaw WC, Addy M, Ray C. Dental and social effects of malocclusion and effectiveness of orthodontic treatment: a review. Community Dent Oral Epidemiol. 1980 Feb;8(1):36-45.
Shaw WC, Addy M, Dummer PM, Ray C, Frude N. Dental and social effects of malocclusion and effectiveness of orthodontic treatment: a strategy for investigation. Community Dent Oral Epidemiol. 1986 Feb;14(1):60-4.
Cunningham SJ, Hunt NP. Quality of life and its importance in orthodontics. J Orthod. 2001 Jun;28(2):152-8.
Tajima M1, Kohzuki M, Azuma S, Saeki S, Meguro M, Sugawara J. Difference in quality of life according to the severity of malocclusion in Japanese orthodontic patients. Tohoku J Exp Med. 2007 May;212(1):71-80.
Shaw WC1, Richmond S, Kenealy PM, Kingdon A, Worthington H. A 20-year cohort study of health gain from orthodontic treatment: psychological outcome. Am J Orthod Dentofacial Orthop. 2007 Aug;132(2):146-57.
Kiyak HA Does Orthodontic Treatment Affect Patients’ Quality of Life? Journal of Dental Education August 2008, 72 (8) 886-894;
It behooves the general dentist and orthodontist to listen carefully to each patient’s understanding of his or her malocclusion and its impact on quality of life domains, including oral function, appearance, social acceptance, and emotional well-being. Only then can the process of patient education and informed consent be successfully completed.
Liu Z, McGrath C, Hägg U. The impact of malocclusion/orthodontic treatment need on the quality of life. A systematic review. Angle Orthod. 2009 May;79(3):585-91. doi: 10.2319/042108-224.1. Review.
CONCLUSIONS: Malocclusion and orthodontic treatment do not appear to affect general or oral health QoL to a measurable degree, despite subjective and objective evidence for improved appearance, oral function, health, and social well-being.
Benson P1, O'Brien C, Marshman Z. Agreement between mothers and children with malocclusion in rating children's oral health-related quality of life. Am J Orthod Dentofacial Orthop. 2010 May;137(5):631-8. doi: 0.1016/j.ajodo.2008.06.033.
Hassan AH1, Amin Hel-S. Association of orthodontic treatment needs and oral health-related quality of life in young adults. Am J Orthod Dentofacial Orthop. 2010 Jan;137(1):42-7. doi: 10.1016/j.ajodo.2008.02.024.
Agou S1, Locker D, Muirhead V, Tompson B, Streiner DL. Does psychological well-being influence oral-health-related quality of life reports in children receiving orthodontic treatment?
Am J Orthod Dentofacial Orthop. 2011 Mar;139(3):369-77.
Zhou Y, Wang Y, Wang X, Volière G, Hu R1. The impact of orthodontic treatment on the quality of life a systematic review. BMC Oral Health. 2014 Jun 10;14:66.
CONCLUSIONS: Findings of this review suggest that there is an association (albeit modest) between orthodontic treatment and quality of life. There is a need for further studies of their relationship, particularly studies that employ standardized assessment methods so that outcomes are uniform and thus amenable to meta-analysis.
Zhou Y, Wang Y, Wang X, Volière G, Hu R1. The impact of orthodontic treatment on the quality of life a systematic review. BMC Oral Health. 2014 Jun 10;14:66.
CONCLUSIONS: Findings of this review suggest that there is an association (albeit modest) between orthodontic treatment and quality of life. There is a need for further studies of their relationship, particularly studies that employ standardized assessment methods so that outcomes are uniform and thus amenable to meta-analysis.
Dimberg L1, Arnrup K2, Bondemark L3. The impact of malocclusion on the quality of life among children and adolescents: a systematic review of quantitative studies. Eur J Orthod. 2015 Jun;37(3):238-47.
Gilchrist F1, Marshman Z1. Does orthodontic treatment improve oral health-related quality of life? Evid Based Dent. 2015 Sep;16(3):86. doi: 10.1038/sj.ebd.6401118.
Dimberg L1, Lennartsson B2, Bondemark L3, Arnrup K4. Oral health-related quality-of-life among children in Swedish dental care: The impact from malocclusions or orthodontic treatment need. Acta Odontol Scand. 2016;74(2):127-33.
, Ana Cláudia de Castro Ferreira Conti, Maurício de Almeida Cardoso, Danilo Pinelli Valarelli and Impact of orthodontic treatment on self-esteem and quality of life of adult patients requiring oral rehabilitation The Angle Orthodontist Sep 2016, Vol. 86, No. 5 (September 2016) pp. 839-845
Conclusions: Orthodontic treatment causes a significant increase in self-esteem and QoL, providing psychological benefits for adult patients in need of oral rehabilitation.
Javidi H1, Vettore M1, Benson PE2. Does orthodontic treatment before the age of 18 years improve oral health-related quality of life? A systematic review and meta-analysis.
CONCLUSIONS: Orthodontic treatment during childhood or adolescence leads to moderate improvements in the emotional and social well-being dimensions of OHRQoL, although the evidence is of low and moderate quality. More high quality, longitudinal, prospective studies are needed.
Bittencourt JM1, Martins LP1, Bendo CB1, Vale MP1, Paiva SM1. Negative effect of malocclusion on the emotional and social well-being of Brazilian adolescents: a population-based study. Eur J Orthod. 2017 Nov 30;39(6):628-633. doi: 10.1093/ejo/cjx020.
Peter E, Baiju R M, Sreela L S, Varghese N O, Varughese JM. Does socioeconomic status and family type influence oral health-related quality of life in individuals with malocclusion? J Indian Orthod Soc [serial online] 2018 [cited 2019 May 3];52:89-93.
Deng X1, Wang YJ1, Deng F1, Liu PL2, Wu Y3. Psychological well-being, dental esthetics, and psychosocial impacts in adolescent orthodontic patients: A prospective longitudinal study. Am J Orthod Dentofacial Orthop. 2018 Jan;153(1):87-96.e2.
Zeraatkar M, Ajami S, Nadjmi N, Golkari A. Impact of oral clefts on the oral health-related quality of life of preschool children and their parents. Niger J Clin Pract. 2018 Sep;21(9):1158-1163.
CONCLUSION:Since oral clefts affect the QoL of children and their families even after the usual treatments, the implementation and maintenance of multidisciplinary interventional strategies are required for establishment of facial esthetics, oral function, and psychological support for such individuals.
Araki M, Yasuda Y, Ogawa T, Tumurkhuu T, Ganburged G, Bazar A, Fujiwara T, and Moriyama K Associations between Malocclusion and Oral Health-Related Quality of Life among Mongolian Adolescents Int. J. Environ. Res. Public Health 2017, 14(8), 902; https://doi.org/10.3390/ijerph14080902
モンゴル人の不正咬合との関連.審美的因子は除外.
Tachiki C, Nishii Y, Takaki T, Sueishi K Condition-specific Quality of Life Assessment at Each Stage of Class III Surgical Orthodontic Treatment —A Prospective Study—Bull Tokyo Dent Coll (2018) 59(1) : 1-14
Ferrando-Magraner E, García-Sanz V, Bellot-Arcís C, Montiel-Company JM, Almerich-Silla JM, Paredes-Gallardo V. Oral health-related quality of life of adolescents after orthodontic treatment. A systematic review. J Clin Exp Dent. 2019 Feb 1;11(2):e194-e202.
1980年代に行われた研究では,社会的階層,人種,年齢や性別によって,子供の歯や顔の容貌による外見といった認識に影響はなかった.

An exploratory study of the cost-effectiveness of orthodontic care in seven European countries.
Deans J, Playle R, Durning P, Richmond S.
Eur J Orthod. 2009 Feb;31(1):90-4. doi: 10.1093/ejo/cjn040. Epub 2008 Oct 14.
Measuring the cost, effectiveness, and cost-effectiveness of orthodontic care.
Richmond S, Dunstan F, Phillips C, Daniels C, Durning P, Leahy F.
World J Orthod. 2005 Summer;6(2):161-70.
Evaluating the cost-effectiveness of orthodontic provision
S Richmond 1, C J Phillips, F Dunstan, C Daniels, P Durning, F Leahy
Dent Update. 2004 Apr;31(3):146-52.
Comparison of treatment costs and outcome in public orthodontic services in Finland.
Pietilä I, Pietilä T, Svedström-Oristo AL, Varrela J, Alanen P.
Eur J Orthod. 2013 Feb;35(1):22-8.
Health economic evaluations in orthodontics: a systematic review.
Sollenius O, Petrén S, Björnsson L, Norlund A, Bondemark L.
Eur J Orthod. 2016 Jun;38(3):259-65.
Research methods in dentistry 10. Assessment of orthodontic treatment need
Kuijpers MA, Kiekens RM.
Ned Tijdschr Tandheelkd. 2005 Jun;112(6):206-10.
| 調査年度 | 対象 | 診断基準 | 発現率 |
| 1971 | 近畿北陸の児童・生徒
20校 12,096名 |
審美的および機能的に,また口腔衛生上,明らかにハンディいキャップを持つと判定される不正咬合 ① 須佐美隆三ら:不正咬合の発現に関する疫学的調査1.不正咬合の発現頻度.日矯歯誌,30: 221-229, 1971. ② 須佐美隆三ら:不正咬合の発現に関する疫学的調査2.不正咬合の発現頻度の年齢分布.日矯歯誌,30: 230-239, 1971. ③ 須佐美隆三:反対咬合の発現.反対咬合―その基礎と臨床.山内和夫,作田 守 編,医歯薬出版,東京,1976, 8-19. ④ 山内和夫,上顎前突の発現.上顎前突―その基礎と臨床.山内和夫,作田 守 編,医歯薬出版,東京,1981, 6-11. ⑤ 須佐美隆三:開咬の発現.開咬―その基礎と臨床.河田照茂,尾関 哲 編,医歯薬出版,東京,1979, 7-17. |
49.6% |
| 1985 |
東京都内の区立の3中学校 生徒929名 |
Discrepancy Index 東京都区内中学生を対象とした不正咬合の発現頻度と歯肉炎に関する研究 |
男: 50.5% 女: 53.6% |
| 2009 | 日本におけるIOTNを用いた不正咬合の疫学調査 | 35.5% | |
| 2005 平成17 |
歯科疾患実態調査 | ||
| 2011 平成23 |
歯科疾患実態調査 | ||
| 2016 平成28 |
歯科疾患実態調査 | ||
| 2022 令和4 |
歯科疾患実態調査 歯科矯正治療の経験の有無(過去に受けた.現在治療中) 被験者 2,267名中175名 |
7.7% | |
| 2024 令和6 |
歯科疾患実態調査 |
☛ 我が国における歯科矯正の公的医療保障(IOTN Grade 5 の一部)に要している医療費は,400億円程度と推計される.
* 診療内容別は,初診,再診,医学管理,注射,処置,画像診断といった分類の「歯科矯正」のみの総計点数.
R1年度 | R2年度 | R3年度 | R4年度 | R5年度 | ||
診療内容別の医療費(単位:億円)* | 55 | 58 | 71 | 79 | 57 | |
歯科疾患分類別の医療費(単位:億円) | 340 | 349 | 410 | 447 | 325 | |
1日当たり医療費(単位:千円) | 12.3 | 12.8 | 13.6 | 14.8 | 15.7 | |
件数(単位:万件) | 180 | 176 | 197 | 202 | 140 | |
出典:
医療保険データベース(厚生労働省)
評価された歯列矯正介入には交叉咬合,機能的装置治療、顎矯正手術が含まれ,ほとんどはヨーロッパ,特にスウェーデンでの実施であった.研究の質は全般的に低く,National Institute for Health and Care Excellence (NICE) チェック リストでは69%の研究が重大な制限を有するとされた.このレビューでは,歯列矯正介入に関する経済評価の欠如,既存の経済評価の限界が示唆され,今後の研究での推奨事項が示された.
問い: 歯列矯正を希望する患者の診察治療の求めは,医療費の支払能力を理由に拒んでもよいか?( 医学的に治療を要する医療とは.医療の公平性について )
☛ 歯科矯正は医学的な治療を要さない自由診療であり,支払い能力を有さない患者を診療しないことは正当化される.
歯科医師法 第四章 業務
第一九条 診療に従事する歯科医師は,診察治療の求があった場合は,正当な事由がなければ,これを拒んではならない
☛ 昭和24年の(通達)では,「 正当な事由」 とは? 「社会通念上健全と認められる道徳的な判断によるべきである」と述べられている.
☛ その後の現在に至る医療を取り巻く状況の変化等を踏まえた応召義務の解釈については,以下の報告書にまとめられている.
応招義務をはじめとした診察治療の求めに対する適切な対応の在り方等について
医療を取り巻く状況の変化等を踏まえた医師法の応召義務の解釈に関する研究について
☛ その中において,医療費不払いの患者については以下のような具体例があげられ,医学的な治療を要さない診療を自由診療と解釈されている.
○以前に医療費の不払いがあったとしても、そのことのみをもって診療しないことは正当化されない。しかし、支払能力があるにもかかわらず悪意を持ってあえて支払わない場合等には、診療しないことが正当化される。
○具体的には、保険未加入など医療費の支払い能力が不確定であることのみをもって診療しないことは正当化されないが、医学的な治療を要さない自由診療において支払い能力を有さない患者を診療しないことなどは正当化される。
また、特段の理由なく保険診療において自己負担分の未払いが重なっている場合には、悪意のある未払いであることが推定される場合もあると考えられる。
課題:医学的に必要な医療(医学的に治療を要する治療)とは何か?
学校歯科健診における受診勧奨の位置づけ.医療,健康(身体的・社会的・精神的)の社会概念の変容と西洋諸国の現状.
☛ 「医学的に必要な歯科矯正」基準 米国における歯科矯正の公的医療保険
☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
① 自由診療とは何か? 公的医療保障の対象でなく,医学的な治療を要さない患者への診療(美容医療など)
歯科矯正学の治療・研究・教育には,なぜ税金が投入され,国民が公平に享受できていないのだろうか?
② 代替療法(保険適用の治療)があることではじめて,自由診療がある.
③ 歯科矯正には自由診療しかなく,経済的に困窮した患者,我が国に生まれた子どもたちは公平な治療アクセスが保障できていない.
④ 歯科矯正は医学的な治療を要さない自由診療であるが,国際疾病分類上の疾病(歯と顎骨の大きさ・位置異常)でもある
☛ 問:学校歯科健診で受診勧奨された児童生徒の歯科矯正治療を,支払い能力が不確定であることをもって拒否できるか?
☛ 歯と顎骨の大きさ・位置異常は医学的な治療を要するか?
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
(昭和二四年九月一〇日)
(医発第七五二号)
(各都道府県知事あて厚生省医務局長通知)
最近東京都内の某病院において、緊急収容治療を要する患者の取扱に当たり、そこに勤務する一医師が空床がないことを理由として、これが収容を拒んだために、治療が手遅れとなり、遂に本人を死亡するに至らしめたとして問題にされた例がある。診療に従事する医師又は歯科医師は、診療のもとめがあった場合には、これに必要にして十分な診療を与えるべきであることは、医師法第一九条又は歯科医師法第一九条の規定を俟つまでもなく、当然のことであり、仮りにも患者が貧困等の故をもって、十分な治療を与えることを拒む等のことがあってはならないことは勿論である。
病院又は診療所の管理者は自らこの点を戒めるとともに、当該病院又は診療所に勤務する医師、歯科医師その他の従業者の指導監督に十分留意し、診療をもとめる患者の取扱に当っては、慎重を期し苟も遺憾なことのないようにしなければならないと考えるので、この際貴管内の医師、歯科医師及び医療機関の長に対し左記の点につき特に御留意の上十分右の趣旨を徹底させるよう御配意願いたい。
記
一 患者に与えるべき必要にして十分な診療とは医学的にみて適正なものをいうのであって、入院を必要としないものまでをも入院させる必要のないことは勿論である。
二 診療に従事する医師又は歯科医師は医師法第一九条及び歯科医師法第一九条に規定してあるように、正当な事由がなければ患者からの診療のもとめを拒んではならない。而して何が正当な事由であるかは、それぞれの具体的な場合において社会通念上健全と認められる道徳的な判断によるべきであるが、今ここに一、二例をあげてみると、
(一) 医業報酬が不払であっても直ちにこれを理由として診療を拒むことはできない。
(二) 診療時間を制限している場合であっても、これを理由として急施を要する患者の診療を拒むことは許されない。
(三) 特定人例えば特定の場所に勤務する人々のみの診療に従事する医師又は歯科医師であっても、緊急の治療を要する患者がある場合において、その近辺に他の診療に従事する医師又は歯科医師がいない場合には、やはり診療の求めに応じなければならない。
(四) 天候の不良等も、事実上往診の不可能な場合を除いては「正当の事由」には該当しない。
(五) 医師が自己の標榜する診療科名以外の診療科に属する疾病について診療を求められた場合も、患者がこれを了承する場合は一応正当の理由と認め得るが、了承しないで依然診療を求めるときは、応急の措置その他できるだけの範囲のことをしなければならない。
三 大病院等においては、受付を始めとし、事務系統の手続が不当に遅れたり、或いはこれらのものと医師との連絡が円滑を欠くため、火急を要する場合等において、不慮の事態を惹起する虞があり、今回の例もかくの如きものに外ならないのであるから、この点特に留意する必要がある。
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
― 欧州大陸における社会保障制度:わが国の医療としての歯科矯正の位置
すべての人々が基礎的な保健医療サービスを、必要なきに、負担可能な費用で享受できる状態
各国の制度的医療についての要点と問題点.
欧州諸国ならびに米国:健康上/well-beingの医学的/医療上の問題として,国家は国民への公平・平等な公的保険医療の適用基準を設置し,子どもの医療を受ける権利を確保している.
欧州ならびに米国における歯列不正への公的医療保険制度,社会的概念を渉猟比較.以下参照.
☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
わが国の医療保険制度は,すべての国民を公的医療保険で保障する「国民皆保険制度」,「現物給付」,「フリーアセス」の3点に集約される.しかしながら,歯科矯正については,日本固有の歴史文化社会的背景から,公的医療保障制度と法制度(学校健診,税制上,専門医制度など)において,国民,各省庁間,医療従事者においてもそのあり方についての解釈や整合性は十分でない.
歯列矯正における健康上 well-being の意義,そして,すべての人々が基礎的な保健医療サービスを、必要なときに、負担可能な費用で享受できる状態の達成,良質かつ適切な歯科医療を国民へ公平に提供するまでには多くの課題が存在している.
ドイツ,英国では,歯と歯列の位置・大きさの異常を障害の程度に応じて5段階に分類.公的医療保険の適用となる歯列正の適用基準がより明確である.わが国における歯科矯正には,民間保険はなく,公的保険の適用範囲も一部の疾患にのみ限られており,そもそも歯と歯列の位置・大きさの異常(国際疾病分類K07)を疾病でないとする日本独自の歴史的文化背景に起因した 「疾病 / 健康概念」 や 「社会通念」 が存在している.政府見解・国民の要望・歯科医療従事者の教育などへの対処が求められる.
Orthodontics と歯科矯正,グローバルな現状とわが国との乖離は,幕末に伝来した歯科・ 歯列矯正の歴史的背景,国民の口腔の健康への意識向上,歯列に対する社会的文化的意識や概念の急速な変遷に起因すると考える.現在の我国では国民に多大な経済的負担を強いており,口腔の健康格差,制度的改正による健康の社会的決定要因の是正が望まれる.
各国の顎矯正手術の頻度:
Finland 出生数 (47,577人, 2018) 歯列矯正適用者24,000人(2018) 外科矯正 300人/年 平均費用 8,530€ https://doi.org/10.1093/ejo/cjad051 0.63%
日本 出生数 (946,060人, 2017) 歯列矯正適用者 不明 外科矯正 3,000人/年 本邦における外科的矯正治療の実態調査 2.37/10万人
Sweden(2010-2014)ICD-10 K07.0~K07.3; 6.3/10万人 手術患者3,000人/5年間
米国(2008) 3人/10万人中
Denmark(2015) 手術患者数1,000人 20人/10万人中 0.02%
顎矯正手術の適応を確立するのは難しいため,様々な治療法が生まれる可能性がある.
考慮すべき重要な問題は,症例のコーディングが外科医間や病院内で異なる可能性があるかどうか.他の国のデータベースと比較して結果を検証すること.
矯正治療や顎矯正手術に資金を提供するための医療制度の違いは、人口における治療患者数に影響を与えるだけでなく、治療の手順にも違いを生じさせる。これまでの研究で、特に米国では、住民が医療保険やメディケイドの適用を受けられないために、顎矯正手術の実施件数が減少していることが示されている[引用8-10]
― 主要国の公的医療保険制度の概要2017(厚生労働省資料を追加改変)
我国の歯科医療は世界で公的医療保障が最も高い国の一つとされているが,「歯科矯正」に限るとその学問体系に関する考察遅れ,その意義と目的が不明瞭となっている.政府見解や歯科医師自身からも美容整形技術であるかのように解釈されており,国民には大きな経済的負担を求められる世界でも奇異な国家となっている.経済的負担から生じる歯科矯正医療へのアクセスの不平等は,口腔の健康格差の社会的決定要因となっている.
矯正歯科専門医の役割は誰のためにあり,その目的と意義は何か? 国民への平等な医療提供制度,口腔の健康格差の是正はいかにるべきか?
☛ 子どもの歯科矯正 への公的医療保険の国際比較(OECD加盟国 2016)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 米国における歯科矯正の公的医療保険.「医学的に必要な歯科矯正」基準
・ 米国の各州における歯科矯正医療費助成メディケイドの比較 2015
☛ 欧米では,歯列矯正のために「子どもが生まれると貯金する」,「歯列矯正は見た目の美容である」,「歯並びが悪い子は貧困と思われる」,「外国人は歯並びの意識が高い」 といった迷信やデマが,矯正歯科医のwebに書かれているのはなぜか?
| 日本 | ドイツ | フランス | スウェーデン | イギリス | アメリカ | ||
| 制度類型 | 社会保険方式 国民保険 | 会保険方式 国民皆保険 | 社会保険方式 国民皆保険 | 税方式による公営の 保健・医療サービス | 税方式による公営の 保健・医療サービス (NHS, National Health Service) | メディケア メディケイド 民間医療保険 | |
| 自己負担 | 0-30% 地方自治体の公費適用(こども医療費助成) | 外来:なし 入院:1日10€ | 外来:30% 入院:20% 薬剤:35% | 無料 ランスティング (地方自治体) | 原則無料 | 民間医療保険 加入率67.3% 2018年 | |
| 歯列矯正への適応 OECD諸国,米国:医学的に必要とされる基準から公的医療保障の適用 | 民間保険なし × ごく一部の疾患のみに適用範囲は限定され,各省庁間の解釈にも相違があり議論を要する▲ | 〇 18才以下 (1) | 〇 16才未満 (2) | 〇 19才未満 (3) | 〇 18才未満 (4) | 〇 メディケイド 21才まで 州による格差+ 国民の71%は民間歯科保険に加入 多数の慈善財団 | |
| 公的医療保険の根拠 | 疾病及び傷害の国際分類 1900年- ※歯・顎骨の大きさ,位置異常は国際的に「疾病」であることを理解 | 「疾病及び関連保健問題の国際統計分類(ICD)」とは,「国際疾病分類」とも呼称され、異なる国や地域から、異なる時点で集計された死亡や傷病のデータの体系的な記録、分析、解釈及び比較を行うため設けられた分類.1900年(明治33年)に国際統計協会により制定されて以来,医学の進歩や社会の変化に伴いほぼ10年ごとに修正が行われ,第2次大戦後はWHOの所管となり世界保健機関憲章に基づいたものとなった.現在国際的には,1990年(平成2年)の第43回世界保健総会で採択されたICD-10が使用されている.厚生労働省大臣官房統計情報部より引用 ICD-11 Version: 02/2022 ICDの概要について ICD-11の国内の公的統計への適用について | |||||
| 健康の定義 1946年 | Health is a state of complete physical, mental and social well-being and not merely the absence of disease or infirmity. | ||||||
| 公的医療保険適応への経過 | 1947: 顔貌の不正による精神的・社会生存上の懊惱苦悶を指摘(高橋新次郎) 1951: WHO加盟 1982: 唇顎口蓋裂 1990:顎変形症 詳細は下表. 1994: こどもの権利条約批准(世界で158番目) 1995: 学校歯科検診(不正咬合の健康診断開始) 2001: 健やか親子21 2014: 障害者権利条約を批准 2015: 健やか親子21(二次) 2019: 成育基本法 歯の矯正への請願 自治体意見書 国民の要望多数 2023: こども家庭庁 | 2001: KIGの適用 2001: 公的医療保険のガイドライン発効 2004:G-BA設立 | 1948: Orthodontic treatment included in the provisions of the National Health Service Act 1986: シャンシェフ報告書 1986: Occlusal Index Committee set up in the aftermath of the 'Committee of Enquiry into Unnecessary Dental Treatment' recommends the introduction of orthodontic indices for NHS treatment | 1947:公的資金を投入すべき不正咬合として,口唇口蓋裂,重篤な上下顎の疾患や外傷に起因する不正咬合,醜状,発音に関係し,正常発育への影響や教育就労に障害をもたらす場合の歯列矯正の基準を示した. 1965: 社会保障法IXI メディケイドプログラム制定. 1967: 社会保障法改正.21歳までのメディケイド,handicapping malocclusionへの給付義務化. 2010: ACA法(Patient Protection and Affordable Care Act(PPACA, オバマケア)成立.Medically necessary orthodontic treatment 2012:10/1以降MedicaidCareの給付対象となる. 適用基準:別項参照 | |||
| 適用基準 | (一部の疾病) 社会通念上必要 〇 容姿の美化X 概念▲ (Social handicapとQoL) 学校健診:〇 議論の整理要 諸外国の現状 子どもの権利 制度/法的な是正 ☛ 健康格差 | KIG (歯科矯正適応グループ) | IOTN | AAO: 医学的に必要な歯科矯正 HLD index HLD(CalMod) Salzmann index など.州による. Medicaid Orthodontic Service | |||
| 歯・歯列の位置や大きさの異常と健康の関係についての国際的な認識. 根底にあるものは,「国民の幸せとは何か」という社会通念や理から,国民が享受できる医療制度や法が構築されてゆく.国民の幸福という国家における医療のあり方を考えるに,健康格差の大きな米国においても日本の終戦直後の時期に,公的資金の投入すべき不正咬合の審査基準は定められており,自由診療を取り入れてきた我国の歯科医療は,諸外国における倫理的実践的次元の医療概念,Social handicap,健康格差の是正や社会保障について学ぶものはないか. | |||||||
ドイツのKIGシステム:2002年1月1日より導入.
アメリカのHLD/HLD CalModなどについて
Relationship of 3 indexes of orthodontic treatment need used by Medicaid and oral health–related quality of life
Camacho D,Rinchuse D, Zullo T, Roche M
AJO-DO 161(4) p574-81,2022
An Overview of Orthodontic Indices
World Journal of Dentistry, January-March 2012;3(1):77-86
ヨーロッパ7カ国における歯科矯正治療の費用対効果に関する研究
6.6.2. 歯列矯正治療
133 OECD 加盟国のうち 12カ国(ベルギー、チェコ、フィンランド、フランス、ギリシャ、ハンリー、 アイスランド、日本、ルクセンブルグ、ノルウェー、ポーランド、スイス、トルコ、イギリス)は、 矯正歯科治療に一部保険を適用している。
ベルギーでは9歳、ポーランドでは12歳、フランスでは16歳、フィンランドとルクセンブルグでは18歳、ノルウェーでは20歳と、年齢制限の異なる子供たちに適用されることがほとんどである。
ハンガリーでは、顔面の奇形、癌、外傷などの病状に限定されており),日本では手術が必要な重篤な症例に限定され,カナダでは歯科矯正治療は一部の州と一部の民間医療保険プランでのみカバーされている。
Table A.16 Coverage of interventions which are at the frontier between health and cosmetics: Orthodontics
Table A.17. Coverage of dental care and prosthesis
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
☛ 子どもの歯科矯正 への公的医療保険の国際比較(OECD加盟国)
☛ こども医療費助成(乳幼児等に係る医療費の援助):少子化対策の一環とて、各を都道府県・各市町村が独自に子どもの医療費を助成するようになり,厚生労働省「乳幼児等に係る医療費の援助について(令和2年度)」参照.47都道府県全てで導入されているが,対象年齢や所得制限の有無などは都道府県によって異なる.
参考: 配布資料:保険診療の理解のために:歯科(令和3年度版)[PDF形式1,129KB]
スライド資料:保険診療の理解のめに:歯科[PDF形式:1,453KB]NEW7月30日
相田潤,他 ライフステージによる日本人の口腔の健康格差の実態:歯科疾患実態調査と国民生活基礎調査から.口腔衛生会誌 66: 458-464, 2016
Manski RJ and Rohde F. Dental Services: Use, Expenses, Source of Payment, Coverage and Procedure Type, 1996–2015 : Research Findings No. 38. November 2017. Agency for Healthcare Research and Quality, Rockville, MD.
https://meps.ahrq.gov/mepsweb/data_files/publications/rf38/rf38.pdf
※ わが国における歯科矯正における制度上の諸問題.ヨーロッパ大陸諸外国との社会保障(医療保険)上の歯科矯正の位置/あり方の違いを理解する.
Traitionally, craniofacial biology has served as the sole scientific basis of orthodontic practice and research. Clearly an overlap of interests does exist between clinical orthodontics and craniofacial biology. However, the specialty is also significantly related to social, economic, and cultural factors. The "new paradigm" recognizes all of these interactions and dictates their integration conceptually and in research aimed at rationalizing orthodontics. Vig PS: Orthodontic controversies: their origins, consequences, and resolution. In Melsen B, ed. Current Controversies in Orthodontics. Chicago: Quintessence, 1991; 269-310. Fig 10-1
適用基準の概要については下記に概略を記した.わが国の歯科界では,公的医療保険についてのあり方,医学的な必要な理由(健康上の理由,国民の社会的幸福)についての考え,歯科治療ではなく歯科医療について考えるべきではないか?
| 日本 | 独逸 | 仏蘭西 | 英国 | 米国 | |
| 適用基準 | 社会保険方式 国民保険 | 社会保険方式 国民皆保険 | 社会保険方式 国民皆保険 | 税方式 公営の保健・医療サービス (NHS, National Health Service) | メディケア メディケイド (民間医療保険) |
| 考え方 | 社会における歯科矯正の医療としてのあり方は,まだまだこれからの分野かもしれない. | Medically Necessary Orthodontic Care | |||
| 自己負担 | 0-30% こども医療費助成 | 外来:なし 入院:1日10€ | 無料 | 無料 | 民間医療保険 加入率67.3% 2018年 |
| 歯列矯正への適応 | 民間保険なし × ごく一部の疾患のみに限定され,各省庁間の解釈にも相違があり議論を要する ▲ | 〇 18才以下 | 〇 16才未満 | 〇 18才未満 | 〇 メディケイド 21才まで 民間医療保険 |
| 決定機関 | 厚生労働省 中央社会保険医療協議会 | G-BA ドイツ連邦合同委員会 | NHS | ||
| 開始 | 2004.1.1 2018: 11億ユーロ(2018) 1,500億円 2020: 歯科矯正の給付は医療費全体の0.5% | ||||
| 背景 | medizinischen Gründen notwendig | 連帯 Solidarity Programme M'T dents | ゆりかごから墓場まで Schanschieff Report 健康格差の是正 | 社会福祉とボランティア文化 Medically Necessary Orthodontic Care | |
| 適用基準 | 頭蓋顎顔面の異常(顎変形症,口唇口蓋裂など先天性疾患にともなうもの),埋伏歯のみ. 法令上(学校保健安全法施行規則),不正咬合について検査(学校保健安全法施行規則第三条九)され,必要な医療を行うよう指示(第九条二)される. 評価基準:諸外国との比較 医療アクセスへの格差と不平等の解消. ① 学校歯科健診で歯列矯正の受診勧奨時の相談料・検査料のみ保険適用される 「歯列・咬合に著しい異常が認められるもの」として,以下の様相を列挙し矯正歯科医への受診勧奨を通知.必要な医療を行うよう指示(第九条二)されるが公的医療保険はないため,医療アクセスへの健康格差/不平等が指摘される. >>学校歯科検診: 1. 下顎前突.前歯2歯以上の逆被蓋 2. 上顎前突.OJ 7-8㎜以上 3. 叢生.隣接歯が歯冠幅径1/4以上重なり合っているもの 4. 正中離開.上顎中切歯の空隙が6㎜以上 5. 開咬.上下前歯切縁間6mm以上 6. その他.これら以外の状態で特に注意すべき咬合並びに特記事項(例えば,過蓋咬合,交叉咬合,鋏状咬合,逆被蓋(たとえ1歯でも咬合性外傷のあるもの),軟組織の異常,過剰歯,限局した著しい咬耗など) ② 別に厚生労働大臣が定める疾患に起因した咬合異常 ③ 前歯及び小臼歯の永久歯のうち3歯以上の萌出不全に起因した咬合異常(埋伏歯開窓術を必要とするもの) ④ 顎変形症(顎離断等の手術を必要とするものに限る。) ☛ 国際疾病分類上,ならびに医学的に必要とされる適用範囲についての諸外国との相違の根拠/相違について文化的社会的見地から考察する. 1. 下顎前突.前歯2歯以上の逆被蓋 2. 上顎前突.OJ 7-8㎜以上 3. 叢生.隣接歯が歯冠幅径1/4以上重なり合っているもの 4. 正中離開.上顎中切歯の空隙が6㎜以上 5. 開咬.上下前歯切縁間6mm以上 6. その他.これら以外の状態で特に注意すべき咬合並びに特記事項(例えば,過蓋咬合,交叉咬合,鋏状咬合,逆被蓋(たとえ1歯でも咬合性外傷のあるもの),軟組織の異常,過剰歯,限局した著しい咬耗など) | KIG 歯列矯正ガイドライン Grad 5 umfasst extrem stark ausgeprägte Zahnfehlstellungen, die aus medizinischen Gründen unbedingt eine Behandlung erforderlich machen. Grad 4 umfasst stark ausgeprägte Zahnfehlstellungen, die aus medizinischen Gründen dringend eine Behandlung erforderlich machen. Grad 3 umfasst ausgeprägte Zahnfehlstellungen, die aus medizinischen Gründen eine Behandlung erforderlich machen. Grad 2 umfasst Zahnfehlstellungen geringer Ausprägung, die zwar aus medizinischen Gründen eine Korrektur erforderlich machen, deren Kosten jedoch nicht von den Krankenkassen übernommen werden. Grad 1 umfasst die leichten Zahnfehlstellungen, deren Behandlung aus ästhetischen Gründen wünschenswert sein kann, jedoch nicht zu Lasten der Krankenkassen. Der Behandlungsbedarf kann sich prinzipiell aus elf Ursachengruppen ergeben. Abhängig vom jeweiligen Schweregrad erfolgt dann die Einstufung in die Grade 1 bis 5: 1. Entwicklungsstörungen im Kopfbereich 2. Zahnunterzahl (Hypodontie) 3. Zahndurchbruchsstörung 4. distale Bisslage (meist durch Rücklage des Unterkiefers) 5. mesiale Bisslage (meist durch vorstehenden Unterkiefer, Progenie) 6. Offener Biss 7. tiefer Biss 8. Bukkalokklusion oder Lingualokklusion (Kreuzbiss im Seitenzahnbereich) 9. Abweichung der Kieferbreiten (z. B. Kopfbiss) 10. Kontaktpunktabweichungen (z. B. Engstand) 11. Platzmangelsituation | IOTN DHC composante morphologique → IOTN ヨーロッパ諸国,アメリカにおける歯科矯正の公的医療保険適用の規準における不正咬合の重篤度(各グレード)の評価分類の規準数値はほぼ同様. ☛ 我が国の学校健診における受診勧奨基準値と諸外国の「医学的な治療必要性を有する基準値」との比較. <保険適用基準値の比較> 日本 欧米諸国 . 上顎前突|7-8mm 6mm以上 下顎前突|2歯の逆被蓋 -3.5mm以上 開咬 |6mm以上 4(2)mm以上 叢生 |歯冠1/4重複 4mm 過蓋咬合| 歯肉外傷 . | Index of Orthodontic Treatment Need (IOTN) Grade 5 ・歯の健康状態に重大な問題がある場合 ・叢生、差し歯、その他の原因により、歯が正常に口腔内に入り込めない場合。 ・歯の欠損が多いこと。 ・オーバージェット9mm以上 ・下顎前歯-3.5mm以上の反対咬合で,機能的問題がある ・口唇裂口蓋裂など頭蓋顔面異常 Grade 4 ・より重度の不規則性で、健康上の理由から治療が必要なもの ・上顎前歯が6mm以上突出 ・正常機能を阻害する-2mm以上の交叉咬合 ・下顎前歯が上顎前歯より3.5mm以上突出 ・歯並びが4mm以上悪い場合。 ・隙間が必要な歯が正常な数より少ない(歯がない)場合。 ・4mm以上のオープンバイト ・機能的な問題を抱えた深い咬み合わせ ・正常な歯の数よりも多い(過剰歯)。 Grade 3 健康上の理由からは通常は治療を要しない大きな不正咬合 ・上顎前歯の突出が4mm未満. ・上の歯の正常な関係を逆転させるもので、正常な機能を阻害する程度が2mm以下のもの。 ・4mm以下の歯並びの悪さ ・4mm以下のオープンバイト ・機能的に問題のない深い咬み合わせ Grade 2: 軽微な歯の不正。 ・上の前歯が少し出ている ・歯並びが少し悪い ・正常機能を妨げない程度の、上下の歯の正常な関係の軽微な逆転。 Grade 1 グレード1はほぼ完成形 | Medically Necessary Orthodontic Care 基準 以下の資格基準Auto-Qualifiers オーバージェット:9mm以上 リバースオーバージェット:3.5mm以上 1つの歯列に対して3歯以上の前方および/または後方の交叉咬合。 側方または前方歯の開咬:2mm以上、1アーチ4本以上の歯牙のもの。 対向する軟組織への咬合接触を示すインピンジングオーバーバイト。 萌出が阻害されているが抜歯の適応がない打痕(第三大臼歯を除く)。 先天性または発達障害(頭蓋顔面異常),外傷または疾病により顎骨および/または歯列に著しい影響を受けている. 先欠歯(第三大臼歯を除く)が、1/4顎につき1歯以上ある. 上顎または下顎歯列弓のいずれかに10mm以上の叢生または空隙がある(第3大臼歯を除く) Smile for A Lifetime Fundation(米国,カナダ) A Smile For Kids(オレゴン州) Colorado Orthodontic Foundation(コロラド州) Sunshyne Smiles Program(サウスダコタ州) |
| 保険適用外 | 審美ブレース セルフライゲーションブラケット 舌側矯正法 |
ブラジル
ブラジル連邦政府は2010年に省令第718号を公布し、統一保健制度(ポルトガル語でSUS)を通じてブラジルの自治体が提供する歯科矯正治療の助成を拡大した。
オーストラリア(NSW州)
IOTN:軽度 中程度 重度 と 中程度は専門医の意見により判定.
☛ 米国と同様の慈善団体.
Give A Smile™: 2004年に設立されたオーストラリア矯正歯科学会(ASO)のチャリティ部門.参加するASO会員,オーストラリア国内の公的な矯正歯科治療待ちリストの患者を対象に,ボランティアで無償で治療を行っている.ASO会員の約60%が参加し,これまでに2,000人以上の患者さんがこのプログラム下での治療を受けている.Give A Smile™は、低所得者層の数百人の子どもたちが,これまで手が届かなかった矯正治療を受けられるように,その過程で公衆衛生システムを推定1千万ドル節約しています。参加した実践者の献身的な努力は、子どもたちに変化と力を与え、最高の人生を送る自信を与えています。
米国 アメリカ(AAO,HLD index, NY州)
1967: 社会保障法改正.21歳までのメディケイド,handicapping malocclusionへの給付義務化.
2010: 患者保護と医療費負担の軽減に関する法律(Patient Protection and Affordable Care Act(通称ACA, PPACA, オバマケア)の成立.Medically necessary orthodontic treatment
2012:10/1以降 MedicaidCareの給付対象. AAOの適用基準:下表参照
ニューヨーク州
ミネソタ州
☛ 2022.1/1より,出生から20歳まで.AAOの基準を適用.
☛
Smiles Change Lives (SCL) (全米.1997設立.適用患者16,000人以上.年間650人:【設立までの物語】 バージニア・ブラウン夫人の寛大さとビジョンによって、全米の何千人もの子どもたちが笑顔で過ごせるようになりました。ブラウン夫人は、大恐慌の時代に育ちました。彼女と妹は共に歯列矯正を必要としていましたが、彼女の両親には一人分の治療費しかありませんでした。しかし、両親は一人分の治療費しか出すことができず、姉が先に矯正治療を受けました。ブラウン夫人が治療を受けられるようになったのは、高校生になってからでした.そのため、歯並びが悪いことを理由に同級生からからかわれ、嘲笑されることに何年も耐えてきました。写真を撮られるのも嫌で、ほとんど笑わなかったそうです。こうした体験から彼女は、いつか自分ができるようになったら、困っている子どもたちを助けるために行動を起こすと誓ったのです。
1983年、ブラウン夫人と亡き夫モーリス・ブラウンは、グレーター・カンザスシティ・コミュニティ財団のドナー・アドバイズド・ファンドでバージニア&モーリス・ブラウン財団を設立しました。これらの資金は、顔や口腔の手術を必要とする子どもたち、特に唇裂・口蓋裂の子どもたちのために使われました。この基金は、当時カンザス大学で行われていた顎顔面外科手術の取り組みに大きな投資を行いました。副鼻腔がんとの闘いで顔に大きな傷を負った夫が亡くなったとき、バージニアは、尊厳と自信を持って生きるために必要な治療を受ける余裕のない子どもたちを助けたいと、これまで以上に強く思うようになったのです。
ヴァージニアは息子のトムと一緒に専門家に会い、若い人たちが医療を受けられない状況について話し合い、自分の慈善活動に最も効果的な方法を探しました。そして、米国には子どもたちが矯正治療を受けられるようなプログラムが存在しないことを知り、ミズーリ大学カンザスシティ校歯学部とのパートナーシップを開始しました。1997年、最初の助成金により、カンザスシティ地域の48人の青少年に治療が提供されました。この取り組みが、重度の歯列不正や顎変形症の子どもたちを支援する非営利団体「バージニア・ブラウン・コミュニティ矯正歯科パートナーシップ」の設立につながったのです。
1997年の設立以来、バージニア・ブラウン・コミュニティー矯正歯科パートナーシップは、現在では全米の子どもたちを支援する非営利団体「スマイルズ・チェンジ・ライブス」へと発展しています。Smiles Change Livesは、支援活動、マーケティング、申請、スクリーニング、矯正治療、ケースマネージメント、評価などを管理しています。1997年以来、何千人もの子どもたちが新しい笑顔と新たな希望を与えられ、自尊心を取り戻してきました。ブラウン一家は、スタッフ、ボランティア、そして全国に750人以上いる歯科矯正医とともに、歯科矯正治療へのアクセスを確保するための道を切り開き続けています。
Smile for A Lifetime Fundation(全米とカナダ,寄付金総額81億円以上で運営されている):財団は、地域社会の子どもたちに自信を持たせ,希望を与え,人生を劇的に変化させることを使命としています.笑顔の贈り物は,恵まれない子供たちにこのすべてを提供することができ,子供たちはこの贈り物を使って自分自身と地域社会をより良くすることができます.スマイル・フォー・ザ・ライフタイムは、通常では治療を受けることができない恵まれない子どもや若者に矯正歯科治療を提供する国際的なプログラムです.歯列矯正の治療費は請求しません.参加する矯正歯科医と矯正歯科製造会社は,リテーナー1セットの費用を含め,無料でサービスを提供します.ご家族が負担するのは,プログラムの費用を賄うための最初の申請料500ドルだけです.
A Smile For Kids(ASK,オレゴン州.適用患者850人以上,協力矯正歯科65医院):オレゴン州内の恵まれない子供たちに矯正治療を提供することで、歯並びの悪さという障害を取り除いています。A Smile For Kidsは、歯並びの悪さが原因で嘲笑やいじめにあい、A Smile For Kidsの援助なしでは「歯列矯正」のための資金がない子供たちを助けることに特に重点を置いています。
Colorado Orthodontic Foundation(コロラド州.適用患者650人以上,協力矯正歯科100医院以上):地域の矯正歯科専門家と提携することで、コロラド州の低所得者層が歯科矯正治療を利用しやすく、かつ安価に受けられるようにすることをミッションとし,歯科矯正医療を受ける余裕のない家庭に対して、歯科矯正治療と教育を提供するために医師と提携した非営利団体.コロラド矯正歯科財団は、ビジネスリーダーや矯正歯科の専門家によって結成され、恵まれない子供や家族が矯正歯科治療の恩恵を受けられるよう支援するために存在している。
Sunshyne Smiles Program(サウスダコタ州.年間25人のサウスダコタ州の子どもたちへ提供):他の方法では治療を受けられないサウスダコタ州の恵まれない子どもたちに歯列矯正治療を提供するための州全体のプログラム.子どもたちは,一般歯科医からの紹介でこのプログラムに参加することができ,参加資格は,子どもの歯列矯正の必要性の度合いと,家族の経済状況に基づいて決定される.
追加として(北米):
Smiles 4 CANADA(カナダ.1981年設立.現在までに600人以上が恩恵を受けている):子供の笑顔はかけがえのないものですが,不正咬合で苦しんでいる場合,それは子供にとって非常に恥ずかしいことです. 矯正治療の利点は誰もが知っていますが,その恩恵を受けられる人すべてが常に手の届くところにあるとは限りません.スマイルズ4カナダは,カナダ矯正歯科振興財団(CFAO)がカナダ矯正歯科医会(CAO)と共同で運営するプログラム.通常では治療費を支払うことができないような若いカナダ人の矯正歯科治療を促進するもので,応募資格は14歳以下(マニトバ州は18歳以下).このプログラムを通じて治療を受けることになった患者さんは,地元の参加歯科矯正医が治療を行い,患者さんのご家族は,通常治療治療の10%未満という少額の費用のみを支払います.
また,メディケイドサービスの説明書に 「Orthodonticsの定義」 が記述されている.適用基準のと合わせて,「歯科矯正医療とはなにか?」 我が国の政府解釈,諸外国における歯科矯正の意義について理解する.
Orthodontics is defined as a corrective procedure for functionally impairing occlusal conditions (including craniofacial abnormalities and traumatic or pathologic anatomical deviations) that cause pain or suffering, physical deformity, significant malfunction, aggravates a condition, or results in further injury or infirmity. Such services must maintain a high standard of quality and must be within the reasonable limits of services customarily available and provided to most persons in the community with the limitations and exclusions specified in this policy.
歯科矯正学とは、痛みや苦痛、身体的変形、重大な機能不全、症状の悪化、またはさらなる損傷や病弱を引き起こす、機能的に損なわれた咬合状態(頭蓋顔面異常や外傷性または病的な解剖学的異常を含む)に対する治療法として定義される。このようなサービスは、高い品質基準を維持しなければならず、本ポリシーで指定された制限と除外を備えた、地域社会のほとんどの人に慣習的に利用・提供されているサービスの妥当な範囲内でなければなりません。
Malocclusion
不正咬合の存在とその影響は、多くの青年にとって重要である.不正咬合は,口腔機能に影響を与え,顔貌を変え,歯の外傷のリスクを高め,生活の質を低下させる可能性のある歯と顎の不整列のことであり,多くの場合にこれらは外見的なものでもあるが,重度の不正咬合では,歯周組織の健康,咀嚼,発話,心理社会的発達に大きな影響を与えています(Abreu 2018).
1988年から1991年にかけて行われた小児の不正咬合の最後の全国調査(Brunelleら、1996年)では,12歳から17歳の約半数が矯正治療を必要としており,メキシコ系アメリカ人と非ヒスパニック系黒人の集団でその必要性が高いことが示された(Proffitら 1998年).また,これらのデータは,12歳から17歳の青少年の66.2%がオーバーバイト(切歯の垂直方向の重なり)が正常範囲であることを示しています.一方、上顎と下顎の前歯に不正な歯並びがなかったのは12%だけであり,大多数の子供たちが何らかの歯列不正の問題を抱えていることが示唆された.カリフォルニア州のラテン系青少年を対象とした小規模な研究(N=507)では,21.5%がクラスII不正咬合(下顎後退),9.1%がクラスIII不正咬合(下顎突出)であることが示された(Silva and Kang 2001).その後の研究では,米国におけるクロスバイトの発生率は,3歳から12歳の子どもで58%であることが示唆された(Bell and Kiebach 2014).2013年には,20歳までの若者に影響を与えるすべての歯科処置の約15%が歯科矯正関連でした(Laniado et al.2017).
口腔と咬合の健康の心理社会的側面は,青少年が仲間との交流を通じて大人のアイデンティティを形成しているため,話す能力,笑顔,社会的状況での交流など,思春期において特に重要である(Grickら 2016; SilkとKwok 2017).この年齢層は矯正装置や歯列矯正で不正咬合を治療する時期であり,ちょうど外見の重要性が高くなります.青少年のこれらの優先順位を認識し,口腔衛生のメッセージを人気や高い自尊心と積極的に結びつけることで,健康的な生涯の習慣を確立することができます(Silk and Kwok 2017)。
口腔保健医療従事者
米国の口腔保健医療従事者は、歯科医師と、歯科衛生士、歯科セラピスト、歯科助手、歯科技工士、地域歯科保健コーディネーター(CDHC)などの関連専門家から構成されています。これらの口腔保健専門家は、単独またはグループの歯科診療所、地域診療所、学術的環境、商業的診療所、病院、および連邦、州、または地方政府の環境などのチーム編成や設定で患者にケアを提供しています。これらの医療提供者の中で最も高度な訓練を受けた歯科医師は、口腔疾患の診断と治療、患者の口腔衛生管理、適な口腔衛生行動に関する患者の教育、そして必要に応じて他の医療提供者に患者を紹介するなどの役割を担っています。
米国歯科医師会(ADA)によると、2020年、米国で活発に開業している歯科医師は201,117人であった。最も多いのはカリフォルニア州とテキサス州でそれぞれ31,059人と15,872人、最も少ないのはワイオミング州とバーモント州でそれぞれ306人と348人であった。全体として、2020年の米国住民10万人当たりの歯科医師数は61人であった。しかし、この数は州によって大きく異なり、コロンビア特別区の104人からアラバマ州の41人までである(米国歯科医師会2021a)。歯科医師対人口比の最適な指標はないが、入手可能な推定では、単独診療の歯科医師は年間約1,350人の患者を管理し、グループ診療の歯科医師は約2,100人を管理している(Bailit 2017)。
歯科医の多くは一般歯科医である。2020年、米国には158,520人の一般歯科医と、以下の専門分野での業務を含む追加の教育訓練を報告したその他の歯科医が42,597人いた。歯科矯正学および歯科顔面整形外科(10,885)、小児歯科(8,561)、口腔顎顔面外科(7,529)、歯周病学(5,723)、歯内療法(5,745)、補綴学(3,733)、歯科公衆衛生(823)、口腔顎顔面病理(431)、口腔顎顔面放射線(164) (アメリカ歯科協会 2021a). 2019年と2020年に歯科麻酔学、口腔顔面痛、口腔医学が専門分野として追加された。
口腔保健の人材には、歯科衛生士、歯科助手、歯科技工士、さらに最近では歯科治療士やCDHCも含まれる。歯科衛生士は、口腔衛生スクリーニングや健康歴の確認、健康増進技術の指導、デンタルX線写真(レントゲン)や口腔内画像の作成、歯面からの硬軟沈着物の除去、予防材料の塗布などを行います。いくつかの州では、追加訓練を受けた衛生士が、州の開業法で認められている局所麻酔薬の投与や特定の修復サービスなど、拡大した機能を行うことができます(Beazoglouら2012)(米国歯科衛生士協会2018)。
米国労働統計局(BLS)の雇用者調査は、2020年に米国で雇用されるフルタイムおよびパートタイムの歯科衛生士が194,830人いると推定したが、一部のパートタイム衛生士は複数の環境で働いているかもしれない(米国労働統計局2020a)。BLSは、2020年に312,140人が歯科助手として雇用されると推定している(米国労働統計局2020b)。そのうちの約25%の歯科助手は、拡張機能(例えば、歯の研磨やシーラントの塗布など)を担っていると報告されている(Baker et al.2015)。2020年、米国では歯科技工士は30,800人であった(米国労働統計局2020c)。また、一般市民に直接義歯治療を行う歯科医療従事者であるデンチュリストは、現在、アリゾナ、コロラド、アイダホ、メイン、モンタナ、オレゴンで法的に開業が認められている(National Denturist Association 2021)。
歯科医療へのアクセス不足に対応するため、ADAは2006年にCDHCプログラムを立ち上げ、地域密着型の予防、ケアコーディネーション、患者ナビゲーションを提供しています。CDHCは、サービスが行き届いていない地方、都市、ネイティブアメリカンのコミュニティで活動し、他の方法では歯科治療を受けられないような人々を専門のプロバイダーにつないでいます(Grover 2017)。現在、カリフォルニア歯科医師会などの州歯科医師会は、CDHCプログラムを承認するために州議会と協力しており、460人のプログラム卒業生が45州で働いている(米国歯科医師会2020a)。
歯科セラピストは、この分野で最も最近確立されたミッドレベルプロバイダーで、歯科医師の全般的かつ直接的な監督のもと、日常の予防および修復ケアを提供します。デンタルセラピストの診療範囲は一般歯科医の約4分の1であり、正確な役割はセラピストの教育や州の規制によって異なる。モデルは様々ですが、歯科セラピストは現在13の州で開業することが許されています。アラスカ(部族領)、アリゾナ、コネチカット、アイダホ(部族領)、メイン、ミシガン、ミネソタ、モンタナ(部族領)、ニューメキシコ、ネバダ、オレゴン、バーモント、ワシントン(部族領)、そしてフロリダ、カンザス、マサチューセッツ、ニューヨーク、ノースダコタ、ウィスコンシンで提案や法案が検討中である。2019年には6つの州で法案が承認され、多くは歯科セラピストと登録歯科衛生士の資格を組み合わせているため、個人は二重に訓練されている。現在、セラピストはアラスカ、アリゾナ、ミネソタ、オレゴン、ワシントンで活動している(米国歯科衛生士協会2020)。
口腔ケアのための新しいミッドレベルプロバイダーモデルを開発・導入している州の中で、アラスカは最も経験が豊富である。地域医療補助者プログラムはアラスカの労働力プログラムで、歯科医師以外の口腔医療提供者であるプライマリー歯科医療補助者(PDHA)、拡張機能歯科医療補助者(EFDHA)、歯科医療補助衛生士(DHAH)、歯科医療補助療法士(DHAT)という4種類の医療機関を創設し、ケアへのアクセスを改善するために範囲を広げたものである。PDHAは、口腔衛生、歯ブラシによる予防、フッ素塗布、栄養と疾病管理のカウンセリングを提供します。PDHAは、歯科画像診断、予防処置、シーラント、外傷性修復治療を提供するための追加訓練を受けることもあります。EFDHAは、歯科医師またはセラピストが虫歯を除去した後に修復物を装着するか、予防処置(ルートプレーニングなし)を提供するためのトレーニングを受けた歯科助手です。追加訓練を受けたEFDHAは、より複雑な作業を行うことができる。PDHAとEFDHAのいずれにおいても、トレーニングは2週間の体系的な指導に続き、プリセプターシップが終了するまで直接指導を受ける期間を含みます。
DHAHは、歯科医療認定委員会(CODA)により承認された局所麻酔コースを修了した登録歯科衛生士で、監督する歯科医師から遠隔操作で局所麻酔を提供することができるようになります。DHATは、2年間の教育プログラムを修了し、基本的な歯科修復処置、抜歯、予防サービスを提供することができるようになります。この4つの新しいクラスの医療従事者は、指導歯科医チームのメンバーであり、歯科医のいない小さな村に治療を提供するために、指導歯科医からリモートで働くことが許可される場合があります。
歯科助手は、歯科医院でさまざまな活動を行います。州によっては、健康歴の採取、画像処理、健康増進法の指導、オフィス管理業務、患者や取引先とのコミュニケーション(米国歯科医師会2021b)、さらに歯科医師の処置の補助などを担当することもある。一部の州では、歯科医師が直接患者ケアを行うのを支援するために、機能拡張型歯科助手の使用を支援しており(Beazoglouら、2012)、彼らの継続教育は、米国歯科助手協会(米国歯科助手協会2021)を通じてサポートされています。
歯科技工士は、歯科医師の詳細な書面による指示に従い、総入れ歯や部分入れ歯、ブリッジ、クラウンやベニア、矯正器具を作製します(米国歯科医師会2021c)。技工士は通常、様々な教育環境の中で2年間のプログラムを通じて教育・訓練を受け、卒業生は準学士号または修了証書を取得する。さらに、少数のプログラムは、歯科技工の4年制バカロレアプログラムを提供している。
さらに、歯学以外の分野で訓練を受けた医療専門家が、さまざまな口腔医療サービスを提供しています。医師、看護師、その他は、周産期医療の一環として女性に、また、小児、高齢者、その他特別なニーズを持つ人々に口腔ケアを提供しています(Institute of Medicine and the National Research Council 2011)。これらの活動には、健康歴の確認、口腔衛生スクリーニング、リスク評価とチャート作成、教育と栄養カウンセリング、ケア調整、および通常歯科衛生士の診療範囲に含まれるその他のサービスが含まれる場合がある(Maxey et al.2017)。さらに、虫歯予防のためのフッ素ワニスを提供する場合もある。しかし、トレーニングや経験の不足、不十分なインフラサポート、システムの制限などが重なり、これらの専門家の多くが口腔保健の推進にもっと関与できるようになる可能性が制限されることが多い。歯科医師以外の医療従事者が口腔保健サービスを提供している数については推定されていない.
歯科診療の技術
歯科診療では、コンピューター、レーザー、スキャニングとミリング技術、診断情報を強化するための最新のX線撮影技術、およびEHRを含む、さまざまな技術が使用されています。コンピュータは歯科医院の基礎技術であり、新しい修復物を作成するためのスキャン技術に接続され、EHRを管理するために使用されます。矯正歯科用のデジタルスキャニングは、アルジネート歯型に大きく取って代わりました。スキャニングにより、スタディモデルを石に流し込む必要がなくなり、治療計画が強化されます。矯正歯科治療が医療上必要な理で完了し、保険会社による審査が必要な場合、得られた模型を安全な手段で簡単に保険会社に渡すことができます。レーザーは、歯を白くするため、歯の虫歯を取り除くため、または軟組織を取り除くために使用されます。スキャニング及びミリング技術は、歯科オフィス内で新しい接着セラミック及び樹脂ベースの複合修復物を製造するために使用される増大するコンピュータ支援設計/コンピュータ支援製造(CAD/CAM)技術の一部である(Trost et al.2006)。
チェアサイドCAD/CAMシステムの使用は、患者の口腔機能及び審美性を回復及び維持するために歯科医師、技師、及び患者が行う時間及び労力を最小限に抑え、高品質の結果を提供するという点で、全ての歯科分科において有望である(Baroudi及びIbraheem 2015)。歯科用コーンビームCTは、歯、骨、軟組織の3次元画像を作成するために使用される新しいX線技術です(米国食品医薬品局2020年)。先進的な歯科医療技術の詳細については、本モノグラフのセクション6を参照。
EHRは、忙しい歯科医院にとって、歯科記録の作成、請求・支払情報・X線写真の保存、他の医療機関のEHRとの情報共有など、多くのタスクを達成できる情報システムである。歯科診療所では、(1)品質、安全性、効率の向上、(2)健康格差の縮小、(3)患者や家族の関与、(4)ケア連携と集団健康の向上、(5)患者の健康情報のプライバシーとセキュリティの維持(医療情報技術国家コーディネーター室2019)のためにEHRを使用するケースが増えている。歯学部付属診療所、FQHC、グループ診療所など多くの大規模歯科医療機関がEHRに移行しているが、EHRのチェアサイドの可能性を十分に活用している歯科医療機関は半数以下である(Moffitt and Steffen 2018)。セクション6では、EHRについてより詳しく解説しています。
遠隔医療には、遠隔地での医療サービスの提供、患者や医療専門家の教育、公衆衛生や管理活動の実施を促進するための技術の使用が含まれる(Daniel et al.)テレデンティストリーには、ライブおよび「ストア&フォワード」方式で遠隔地から提供できる幅広い口腔保健サービスが含まれる。例えば、口腔外科専門医の診察はテレデンティストリーを用いて行うことができるので、患者は処置の前に長距離を移動する必要がありません(追加情報についてはセクション6を参照)。ケアのコストと時間を削減し、専門医へのアクセスを向上させることができます(Banbury et al.2014; Acharya and Rai 2016; Powell et al.2017)。最適な遠隔医療システムは、健康記録と完全に統合されている。遠隔医療連携により、検査や治療の重複など、患者ケアの冗長性のリスクを低減します(Fathi et al.2017)。
専門歯科学および高度一般歯科学プログラム
認定された専門プログラムの数は、2000 年から 2016 年の間に 416 から 457 に増加した。一部の専門分野ではプログラムが減少したが(歯科公衆衛生学が3つ、補綴学が9つ減少)、すべての専門分野で登録者数が増加した。その期間の全体的な登録者数の増加の上位3つの専門プログラムは、口腔顎顔面外科で、848人から1,195人に増加し、小児歯科で、442人から921人に増加し、歯科矯正学で、714人から1,043人に増加した(米国歯科医師会2016)。
た、高度歯科教育登録者数も2000年から2018年にかけて増加した。General Practice Residencyの登録者数は1,063人から1,237人へと微増した。一般歯科の上級教育の登録者数は、614人から924人に増加した(米国歯科医師会2016年、2020f)。
今後の課題
米国では、人口動態、疾病・障害のパターン、ヘルスケアのあり方において、かつてないほどの変化が起きている。科学技術の進歩に遅れをとらないようにする必要性は、複数の情報システムを利用できるようになった歯科と医学においてすでに明白である。インターネットや継続的な歯科教育に加えて、新世紀には画像システム、コンピュータ支援技術、遠隔歯科治療や遠隔医療、診断や治療法の改善、新しい生体材料やその他のバイオテクノロジー製品などが継続的に成長すると思われます。患者の疾病リスクの評価や治療計画において、遺伝情報がたす役割はますます大きくなっていくでしょう。
医療治療の有効性、費用対効果、成果についてはある程度の情報が得られているが、「ベストプラクティス」、すなわちどの治療が、どのような状況下で、どの程度のコストで、どの患者に有効であるかを決定するためには、さらなる研究が必要となる。治療計画には、アウトカム指標と患者の嗜好を取り入れる。既存文献の体系的なレビューにより、歯科・内科治療におけるエビデンスに基づくアプローチを促進することができます。さらに、包括的な診断と治療のコード、および新しい技術を適切に取り入れるためのプロセスも必要となります。
健康専門職が直面する課題は、地域ベースの疾病予防と個人の口腔ケアを拡大し、住民のニーズを満たすことである。ケアへのアクセスと障壁の問題に対処し、ケアを求めるすべての人にケアが行き届くよう、満足のいく解決策を見出さなければならない。
これらの予測される構造的、組織的、およびテーマ的な変化が、口腔ケアを提供する国家の能力と取り組みにどの程度影響するかは定かではない。口腔保健の目標を含む国の健康増進および疾病予防の目標は、重要な指針となるものである。変化したケアシステムが、国民の口腔衛生のニーズと要望への対応にどれだけ成功するかは、いくつかの方法で測定することができる。その中には、国民の健康格差の縮小、国民全体の疾病発生率および有病率の低下、機能的状態の改善、費用の削減、死亡率の低下、健康と生活の質の向上などが含まれる。
公的医療保険制度は,
メディケア(Medicare):
65歳以上の高齢者
65歳未満の身体障害を持つ者
65 歳未満の透析や移植を必要とする重度の腎臓障害を持つ者
メディケイド(Medicaid):
特定の子供が加入できる児童医療保険プログラム(CHIP:Children's Health Insurance Program)
退役軍人が加入できる保険制度(VHA:Veterans Health Administration)などが存在する
これらの制度の対象者以外は、勤務先(雇用主)が加入している民間医療保険へ加入.67.3%(2018年)の人は民間医療保険に加入している.
公的医療保険は、基本的に医療サービスを受けるたびに支払うコーペイ(Co-Payment)6や、保険が適用となるまでに支払わなくてはならないディダクティブル(Deductible)などの保険料の個人負担がなく、事務手数料が民間医療保険と比較して安いというメリットがあるが,医療提供者の選択肢が少ないというデメリットも存在する.メディケアは連邦政府が,メディケイドは州政府と連邦政府によって運営されている.
民間医療保険(Private Health Care Coverage)
加入条件や内容はプランによって異なる。雇用主が提供する保険の場合、中小企業よりも大企業が提供する医療保険の方が良い内容である場合が多い。これには、優秀な人材を獲得・定着させるために福利厚生制度として医療保険を充実させている背景がある。
また、2015 年に定められた医療保険制度改革法(ACA:Patient Protection and Affordable Care Act、通称「オバマケア」)によって、従業員が50 人上在籍する企業には医療保険の提供が義務付けられたため、保険加入者のほとんどが企業を通じて保険プランに加入している。
企業が提供する保険に加入する場合は、企業側が保険料の一定割合を負担する場合がほとんどであるため、個人で加入するよりも費用負担が少なくなる。一方で、企業を通じて医療保険に加入する場合は、企業が用意したプランや内容以外は選択できない。企業によって選択肢が全くない場合もあれば、通常プランに加えてさらに充実した内容のプランを用意している場合もある。ただし、内容の充実したプランの場合は保険料が高くなるため、個人負担分も通常プランより増えることとなる.
2020年の年間平均の保険料は,単身プランで7,470ドル,家族プランで21,334ドルとなっており,毎年5%程度上昇している.
従業員50人以上の企業は,医療保険の提供義務があり(従業員がそのオファーを却下した場合は提供する必要はない),従業員数が50人未満の企業は医療保険の提供義務はない.保険未加入者に対する罰金は,2019 年から廃止となったが,州によっては保険加入義務や保険未加入の場合の罰金を独自に法制化している.2021 年1 月時点で、個人に保険加入義務を課しているのは、カリフォルニア、マサチューセッツ、バーモント、ニュージャージー、ロードアイランドの5 州と、コロンビア特別区(ワシントンDC)となっている.
イギリス(IOTN)
ドイツ(KIG)
G-BA: 連邦合同委員会(G-BA)は、ドイツにおける歯科医師、医師、心理療法士、病院、健康保険基金などの共同自治体の最高意思決定機関である。法定健康保険の給付カタログをガイドラインという形で決めている。
Grundsatzprogramm des Berufsverbandes der Deutschen Kieferorthopäden (BDK) e.V.
ドイツ口腔保健省の報告書
IGES Institute (2018) Orthodontic treatment measures
Kieferorthopädische Behandlungsmaßnahmen
治療品質基準について
ドイツ矯正歯科学会
Qualitätssicherung in der Kieferorthopädie
J Orofac Orthop 2019 80:279–288
A+ 優れた結果,いかなる制限もない達成可能な最高の結果.
A 良結果、通は目指すべき
B 望ましい結果が十分に達成されておらず、改善の余地がある。
C 目標とする結果が得られていないため、改善が必要
検査結果の評価
治療計画の評価
治療経過の評価
治療結果の評価
保定中の評価
総合的な評価
ドイツの KIG 基準 (= Kieferorhopädische Indikationsgruppen、治療の必要性に関するドイツの指標)
PAR Index
フランス(IOTN)
Ministère de la Santé et de la Prévention フランス政府 健康・予防省
100% Santé dentaire 100% 歯の健康
Remboursement des soins dentaires 歯科診療報酬 矯正歯科
Fédération Française d'Orthodontie(FFO) フランス矯正歯科連盟
Société Française d’Orthopédie Dento-Faciale (SFODF) フランス歯科顎顔面矯正学会
Syndicat Français des Spécialistes en Orthodontie (SFSO) フランス矯正歯科専門医連合
Association dentaire française (ADF) フランス歯科協会
フランスの小学生における歯科矯正治療の必要性:歯科矯正治療の必要性指標を用いた疫学調査
不正咬合と口腔機能障害:フランスの小学生359人を対象とした包括的疫学調査
Malocclusions and oral dysfunctions: A comprehensive epidemiological study on 359 schoolchildren in France
Clin Exp Dent Res 2023 Apr;9(2):332-340
https://onlinelibrary.wiley.com/doi/10.1002/cre2.719
☛ Pertinence et indications des actes d’orthodontie ガイドライン
【はじめに】 適切な矯正治療を、適切な時期に、適切な場所で、適切な患者さんへ。
適正な矯正歯科医療とは、治療の適応症と非適応症、すなわち正しく適切な矯正歯科治療を提供することに焦点を当てたものです。
- 使いすぎない(オーバーユース):不必要な、コストのかかる、正当化されないケア。
- どちらも少なすぎる(underuse):ケアの不足、患者さんのチャンスの喪失。
したがって、該当する歯科矯正処置は、医療上の有益性(機能的能力の改善、生活の質の向上など)が期待され、その最終目的が、リスク(う蝕リスク、歯根吸収など)を抑えながら患者の口腔内の健康状態を改善する、必要かつ適切な処置である。
歯科矯正学は、形態的・規範的な考察を超えて、何よりも生理的・社会的機能の回復を目的とした医学分野です。そのため、個人の健康にも寄与しています。
WHOでは、健康を「身体的、精神的、社会的に良好な状態」と定義しています。FDIにとって、「口腔の健康は多面的であり、話す、笑う、嗅ぐ、味わう、触る、噛む、飲み込む、表情で感情を表現するなどの能力を、痛みや恥ずかしさなしに、自信を持って、頭蓋顔面複合体の病態と同様に含む」のだそうです。
また、FDIは、口腔衛生:
- "健康"、"身体"、"精神 "を構成する重要な要素です。個人と集団の価値観と行動に影響される連続体の一部である。
- は、生活の質に不可欠な生理的、社会的、心理的特性を反映しています。
- は、個人の進化する経験、認識、期待、および適応能力に影響される」。
フランスでは、FFOの支援のもと、矯正歯科学会が、矯正治療に関連する医療効果をより適切に評価し、矯正治療の適応と妥当性のより良い理解に貢献するために、既存の優良事例に関する勧告を更新する必要があると考えるようになりました.
このガイドラインは、次のような問いに答えることを目的としています。
- 診断のプロセスや治療の必要性の評価はどのように行われるのですか?
- 矯正治療で期待される医療効果とは?
- 推奨される適応症は?
- 治療に伴う潜在的なリスクは?
これらの提言は、ODFとODMFの実務担当者に宛てたものです。さまざまな矯正治療技術の比較評価は、この報告書では触れていません。
イタリア
今まで記載してきたように,欧州諸国では,IOTN分類をもとにした歯列不正の重症度分類によって公的医療保障の適用を判定評価している.イタリアにおいても,Grade 3, 4, 5 を適応としている.しかし,ISEEを併用評価することによって,助成金の負担割合を区分している.
ISEE = Indicatore della Situazione Economica Equivalente(等価経済状況指標)
(=「世帯の経済状況を等価化した指標」)
ISEEは,イタリア政府(Ministero del Lavoro e delle Politiche Sociali:労働社会政策省)と
INPS(国立社会保障機構) が共同で運用している.世帯の 年間所得(reddito)、金融資産(patrimonio
mobiliare)、不動産資産(patrimonio immobiliare)、家族構成(nucleo familiare)
などを総合的に評価し,「その世帯の経済力」
をひとつの数値で示す制度である.歯科矯正だけでなく,各種の社会サービス(医療、教育、住宅、奨学金など)における減免・免除の判定基準として使われている.
各州により若干の相違はあるが,IOTN Grade1-3の場合の治療費は全額患者負担.
IOTN Grade 5:社会・健康上の脆弱性がある場合,患者はISEEによる自己負担金を支払う義務がある.
すべての医療機関は、IOTN Grade 4 5 に対する矯正歯科治療の提供を確保するよう努めている.
ISEEが 6,000 を超える患者は、矯正歯科検診(160ユーロ)の費用を常に支払う義務がある.
0~14 歳の患者**で、IOTN 指数が 4 および 5(または重篤な全身性疾患のある患者では IOTN 3)の患者に対する矯正歯科治療
重篤な全身疾患***のある患者)
⮚ ISEE < 6,000
ユーロ :無料(矯正治療および矯正装置)
⮚ ISEE
6000ユーロ以上10,000ユーロ未満 :必要な場合は自己負担額が発生し、矯正装置は患者負担
⮚
ISEE 10,000ユーロ以上15,000ユーロ以下 :矯正治療および矯正装置の費用は患者負担
0~14歳**の患者に対する矯正歯科治療および IOTN 5(または重篤な全身疾患を伴うIOTN 3および4)の患者に対する矯正歯科治療
全身疾患***)
⮚ ISEE > 15,000 ≤
25,000 :矯正治療および矯正装置の費用患者負担 150 ユーロ/学期.
⮚ ISEE
> 25,000 ≤ 35,000 ユーロの場合:矯正治療および矯正装置の費用は患者負担 300 ユーロ/学期.
⮚ ISEE 35,000ユーロ 以上 :治療費および矯正装置の費用は患者負担 450ユーロ/学期.
*顎骨の異常(IOTN 4~5)が確認され、顎顔面外科による矢状、垂直、横方向の矯正(単独または併用)が必要な不正咬合の場合。
**いずれの場合も、16歳に達するまで治療の完了が保証されます。
***
口腔顎顔面に関与する障害、全身性疾患、希少疾患または症候群を患っている患者、および歯科的・顎顔面的外傷によりリハビリテーション目的の矯正治療が必要な患者。
https://www.inps.it/servizi-online/isee
イタリアの小児および青年における不正咬合の有病率と矯正歯科治療の必要性に関する因子
European Journal of Public Health 17(6): 637–641, 2007.
日本(現行制度と学校歯科健診)

スウェーデン
スウェーデン医療・社会的評価機関 Statens beredning för medicinsk och social utvärdering
疾病 / 病気 / 健康とは何か? 疾患の文化的概念,とらえかた(社会的価値の多様性について)
健康の定義
病,病気,疾病,疾患( illness/disease)
疾病,障害,死因の国際統計分類
ICD
健康寿命
統計法により,国勢統計、国民経済計算その他国の行政機関が作成する統計のうち,総務大臣が指定する特に重要な統計を「基幹統計」として位置付け,この基幹統計を中心として公的統計の体系的整備を図ることとしている.患者調査も基幹統計の一つとなっている.
国勢調査,患者調査などの基幹統計調査は,公的統計の中核となる基幹統計を作成するための特に重要な統計調査であり,正確な統計を作成する必要性が特に高いことなどを踏まえ,一般統計調査にはない特別な規定(下記)が定められている.
報告義務:幹統計調査に対する正確な報告を法的に確保するため、基幹統計調査の報告(回答)を求められた者が、報告を拒んだり虚偽の報告をしたりすることを禁止しており(第13条)、これらに違反した者に対して、50万円以下の罰金が定められています(第61条)。
かたり調査の禁止:被調査者の情報を保護するとともに、公的統計制度に対する信用を確保するため、基幹統計調査について、その調査と紛らわしい表示や説明をして情報を得る行為(いわゆる「かたり調査」)を禁止しており(第17条)、これに違反した者に対して、未遂も含めて2年以下の懲役又は100万円以下の罰金が定められています(第57条)。
地方公共団体による事務の実施:基幹統計調査は、全数調査や大規模な標本調査として行われることが少なくなく、国の職員だけで、限られた期間内に調査を円滑に終えることは困難です。そこで、調査を円滑かつ効率的に実施するため、調査事務の一部を法定受託事務として、地方公共団体が行うこととすることができるとされています(第16条)。地方公共団体が行う事務の具体的な内容は、個々の基幹統計調査ごとに、政令(国勢調査令、人口動態調査令及び統計法施行令)で定められています。
なお、調査に要する経費は、国が全額支出します(地方財政法第10条の4)。
☛ 問い: なぜ,法令上の報告義務のある基幹統計の中で,政府は 「歯の位置関係,不正咬合」 といった歯科矯正の疾病を除外しているのだろうか?
【患者調査における歯科矯正の疑問】:病院及び診療所を利用する患者について,その傷病状況等を明らかにする本調査は,統計法に基づく基幹統計『患者統計』の作成を目的とするのであるが,国際疾病分類に基づいた患者調査では,歯の位置異常や顎骨の異常といった国際的な不正咬合の疾病名がない.患者調査では,傷病名の中に 『歯科矯正』 という分類項目が苦肉の策だろうか 他の傷病名 と並んでいるのであるが,これの定義はどのようになっているのだろうかという疑問.
国際疾病分類の第11回改訂版 (ICD-11)は2018年にリリースされ,ICD-DAと統合され,矯正歯科領域における顎顔面,歯・歯列の異常を疾患分類している.プリント版に加えて,Browseによる検索が容易にデジタル化され,疾病概念を説明するコンテンツも記載されている.疫学,臨床,研究目的で,今後の我が国における歯科矯正の疫学調査に有用と思われる. 2022.1から5年程度の移行期間を経て ICD-11は実施される.社会保障審議会 (統計分科会疾病、傷害及び死因分類部会) において日本語化など検討中
☛ わが国における歯科医療の政策について,グローバルな視点でみると,歯科矯正の医療技術や研究成果は国民へ公平に配分できていない.なぜ歯科矯正は公的医療保障が適用できないのかという多くの国民の声,国会での請願,これらの疑問に対し,多くの歯科医たちは,『そう決まっているから』 という考えしか持っていない.『ルールは与えられ,守るべきもの』 という意識が強く,変えられるものだという意識がほとんどない.また,政府の各省庁による見解も混迷しており,総務省や財務省では,「歯科矯正は医療」としての見解が述べられているが,厚生労働省では,「歯科矯正は疾病や傷病ではない」 と省長官における対立があり,国民は迷惑しているのである.こうした長年の結果から,わが国の歯科矯正医療への公平なアクセスが制限されたまま放置され,医学的に必要な歯列不正の医療を受けられない国民が多く放置されたままとなり,多くの子どもは必要な医療を受けることができない状態がつづいている.
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
平成21(2009)年 3 月 23 日付
官報 号外 第57号 16頁
告示 総務省告示 第176号
統計法(平成19年法律第53号。以下「法」という。)第28条第1項及び附則第3条の規定に基づき、法第2条第9項に規定する統計基準として、疾病、傷害及び死因に関する分類を次のように定め、平成21年4月1日から施行し、同日以後に作成する公的統計(法第2条第3項に規定する公的統計をいう。)の表示に適用する。
平成6年総務庁告示第75号は、平成21年3月31日限り廃止する。
平成21年3月23日
総務大臣 鳩山邦夫
1 統計基準の名称疾病、傷害及び死因の統計分類
2 疾病、傷害及び死因の統計分類を設定する目的
公的統計を疾病、傷害及び死因別に表示する場合において、当該公的統計の統一性と総合性を確保し、利用の向上を図ることを目的とする。
3 分類表
(1)疾病、傷害及び死因の統計分類基本分類表
一 疾病、傷害及び死因の統計分類基本分類表
第XI章消化器系の疾患
口腔,唾液腺及び顎の疾患 (K00-K14)
K07 歯顎顔面(先天)異常[不正咬合を含む]
K07.0 顎の大きさの著しい異常
K07.1 顎と頭蓋底との関係の異常
K07.2 上下歯列弓の位置的関係の異常
K07.3 歯の位置異常
K07.4 不正咬合,詳細不明
K07.5 歯顎顔面の機能的異常
K07.6 顎関節障害
K07.8 その他の歯顎顔面の異常
K07.9 歯顎顔面の異常,詳細不明
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
昭和42(1967)年 12 月 28 日付
官報 号外 第175号 2頁
告示 行政管理庁告示 第152号
統計調査に用いる産業分類並びに疾病、傷害及び死因分類を定める政令(昭和26年政令第127号)第3条の規定に基づき、分類の名称および分類表を次のように定め、昭和43年1月1日から施行する。
昭和32年行政管理庁告示第63号は、この告示の施行の日から廃止する。ただし、昭和42年12月31日までに実施する統計調査の結果の表示については、なお従前の例によることができる。
昭和42年12月28日
行政管理庁長官 木村 武雄
一 分類の名称疾病,傷害および死因の統計分類
二 分類表
524 不正咬合を含む歯,顎,顔面の異常
524 .0 下顎の大きさの著しい異常
524 .1 顎と頭蓋底の関係の異常
524 .2 上下歯列弓の位置的関係の異常
524 .3 歯の位置異常
524 .4 詳細不明の不正咬合
524 .5 歯,顎,顔面の機能的異常
524 .9 その他および詳細不明
- - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - - -
☛ 問い: わが国において 「歯や列弓の位置/位置関係の異常」 は疾病でないとされているのはなぜか?
政府答弁:
発言URL: 歯科矯正につきましては、疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象といたしております。 これは、我が国の公的医療保険は疾病や負傷の治療等に対して保険給付することを目的としておりますけれども、歯科矯正治療につきましては審美的な要素も大きいため、原則的に保険適用外となっているためでございます。
☛ 患者は病気(illness)を苦しみ,医師は疾病(disease)を扱うと言われるが,国際的な医療概念から外れている日本独自の政府答弁の原因は,われわれ医療提供者側にも責任はないか? 歯科矯正学の学問体系に関する総論的な考察が遅れ,矯正治療の意義と目的が不明瞭となっているとの指摘がなされてきた.この社会的苦痛 social suffering に関する医療的意義は高橋 19471,鈴木ら 19782 によっても指摘されている.医療は社会との契約の基礎であること.医師の利益より患者の利益を優先すること.健康に関する専門的助言を社会に与えることなど医療倫理原則について.
☛ 歯科矯正のあり方,現状の考察,修正すべき点はどこか? 諸外国の現状との乖離
咬合異常,歯列不正,不正咬合 ⇒ 歯の位置異常,歯列関係の異常,歯周病,顎関節疾患などの疾患/疾病の結果として生じるもの.咬合という概念に関するドグマ
【 参考】:
1. 不正咬合並びにこれに依りて招来される顎骨の異常,乃至は顔貌の不正(勿論顎骨の異常が原因で不正咬合を生ずることも多いが)等は單に患者の咀嚼,發音等の諸機能を阻害するにのみならず,患者自身の精神上にも頗る重大な影響を及ぼし,これがため自らを卑下し,社會生存上常に大なる損失を招きつゝあることは吾々經驗するところである。例へば圖1-2のやうな甚だしい不正咬合に於いては,その顔貌上に及す影響も極めて大であつて患者自らもその點に關し,懊惱苦悶せることは明らかである。かくの如き場合に於ける矯正施術の目的は,單に齒牙の正常なる機能を恢復するばかりでなく,進んで顔面の不正おも改善することにより,より重大な意義を有することは明である。 高橋新次郎: 矯正齒科學 理論と實際 第六版 第一章 矯正齒科學の意義 1947
2. 技術を中心とした治療学の進歩は,不正咬合の治療効果を高め,治療に伴う歯根吸収などの障害を避け,術後の安定を一層確実にするための努力の表現であって,このこと自体,非難されるべきではない.しかし,一方では,技術的進歩のみが独走して,そのあとにかずかずの矛盾が残されたという面がないとはいえない.とくに,歯科矯正学の学問体系に関する総論的な考察が遅れ,矯正治療の意義と目的とは,ともすれば不明瞭となり,このため歯科矯正学は,学生諸君からも,そしてときには矯正専門医からも,あたかも美容整形技術の一部であるかのように受け取られる結果を招いている.歯科矯正学は,現在,もう一度そのあり方について考える時期に来ているといえる.そして,学問の進歩とともに,また時代の流れと社会の変化とともに,常に考え続けるものでなければならない.歯科矯正学実習書 実習総論 p.1 医歯薬出版 昭和53 1978
☛ 問い: 歯科医師の医療行為として,歯科矯正学の技術や知識は格差なく国民へ公平に配分されているか?
☛ 問い: 歯科医師の医療行為として,歯科矯正学の技術や知識は格差なく国民へ公平に配分されているか?
国家資格を経た歯科医師(あるいは矯正歯科の標榜,学会の認定医や専門医を名乗る歯科医師),歯科矯正専門医の存在意義,医療として国民への公平性について矛盾はないか?
【国民の声と現状について】
平成10年(1998)3月31日 公明党広島県本部と歯科矯正の保険適用を求める会より1万人を超える署名簿を厚生省(小泉厚生大臣)へ提出.
平成10年4月7日 第147回国会 議院 国民福祉委員会 第5号
その後の全国の自治体からの意見書や議決
平成12年03月29日 三鷹市議会
平成12年03月30日 東京都議会
平成29年09月15日 甲府市議会
平成30年06月22日 甲斐市議会
令和元年06月26日 第198回国会 衆議院 厚生労働委員会 第23号
子供の歯科矯正への保険適用の拡充に関する請願(宮川典子君紹介)(第二一二三号)
令和元年06月11日 第198回国会 参議院 内閣委員会 第23号
地方自治法の規定による自治体からの衆・参議院議長,内閣総理大臣,財務,文部科学,厚生労働大臣への意見書.
令和2年03月23日 山梨県議会
令和2年03月25日 兵庫県議会
令和2年06月25日 東村山市
令和3年03月11日 鳴沢村議会
令和3年09月03日 山梨県中央市議会
令和3年09月24日 山梨県上野原市議会
令和3年09月29日 習志野市議会
令和3年09月30日 大月市議会
令和3年10月21日 奈良県議会
令和3年12月02日 広島市議会
令和3年12月09日 大和高田市
令和4年03月28日 令和3年度 第1回東京都歯科保健対策推進協議会
子供の矯正歯科治療医療保険適応の経緯と矯正歯科分野における今後の取り組み
【 子どもの歯列矯正についての議論】
☛ 厚生労働省,文部科学省,財務省(歯列を矯正するための費用)
第211回国会 参議院 予算委員会 令和5年3月1日 会議録 ☛ 動画
子どもの医療費負担,各自治体における公費負担との兼ね合い,子どもの歯科矯正の必要性について
第208回国会 参議院 厚生労働委員会 第7号 令和4年4月7日 会議録 ☛ 動画
子どもの歯列矯正は将来の疾病予防のために資する
令和3年度 第1回東京都歯科保健対策推進協議会 令和4年03月28日 会議資料
会議録,意見交換西井先生説明資料(講演内容は会議録にきさいされているので参照)
子供の矯正歯科治療医療保険適応の経緯と矯正歯科分野における今後の取り組み
第208回国会 参議院 消費者問題に関する特別委員会 第4号 令和4年3月15日 会議録 ☛ 動画
子どもの歯科矯正治療の保険適用について
第204回国会 子どもの歯科矯正への保険適応の拡充に関する請願(厚生労働委員会 令和3年6月16日採択)
第204回国会 衆議院 文部科学委員会 第16号 令和3年5月26日 会議録 ☛ 動画(3h:10m:30s から)
児童生徒の歯科矯正に対する保険適用を求め声についての政府の対応について
第204回国会 参議院 文教科学委員会 第13号 令和3年5月20日 会議録 ☛ 動画
学校歯科健診における歯科矯正の問題点について
第200回国会 どもの歯科矯正に保険適応の拡充を求めることに関する請願(厚生労働委員会 令和元年12月)
【請願要旨】
第198回国会 参議院 内閣委員会 第23号 令和元年6月11日
経済的理由による健康格差の歯列矯正について
第132回国会 衆議院 予算委員会第四分科会 第1号 平成7年2月20日
歯科の矯正治療について
第51回国会 衆議院 社会労働委員会 第4号 昭和41年2月24日
西欧諸国の社会保障と日本の国情について
参考として:「 口唇口蓋裂の保険導入までの議論」 ⇒ 10年以上の期間を要している
第51回国会 衆議院 社会労働委員会 第4号 昭和41年2月24日
口蓋裂,言語障害者に対する政府の治療対策,治療施策現状,言語障害者の基本調査について
西欧諸国の社会保障と我が国の国情
第51回国会 参議院 予算委員会第四分科会 第3号 昭和41年3月31日
第51回国会 衆議院 社会労働委員会 第38号 昭和41年5月26日
第76回国会 衆議院 社会労働委員会 第1号 昭和50年11月11日
第82回国会 参議院 社会労働委員会 第2号 昭和52年10月25日
昭和53 1978年 医療法改正により,標榜診療科 「矯正歯科」 「小児歯科」 の追加
昭和57 1982年 唇顎口蓋裂の保険導入
☛ 問い: 良質かつ適切な矯正歯科医療を,国民へ格差なく公平に提供できる医療制度とはどのようなものか?
専門医制度は誰のため? 本質,国民の健康格差と矯正歯科医療の役割.医療制度の正:
医療としての公平性.健康は人権であるという視点から,すべての国民に負担可能な費用で医療サービスを提供すること.過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であり専門職の役割であること.常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること.
健康と疾病/病/病気の概念について:
☛ 問い: 国民の税金を財源とする大学での研究結果は,なぜ国民へ格差なく公平に提供できていないのか?
大学における研究活動は,「科研費」と呼ばれる科学研究費助成事業(文部科学省が所管),「研究者自らの自由な発想に基づく学術研究を推進する」と謳い,人文社会科学から自然科学までのすべての研究分野,基礎から応用までのあらゆる学術研究が対象となる.
国民の税金が財源となり,全国の大学歯学部,歯科矯正に関する研究機関から提出される研究計画は、ピア・レビュー方式(専門分野の近い複数の研究者による審査)によって厳しく,高い透明性をもって評価される.
研究内容は,厚生労働大臣の定める歯科矯正へ保険適用される疾患についてに限られたものではなく,歯の移動速度を速める,装置の開発など,保険適用されない領域,すなち国民の公平な医療を享受できない分野へも適用され支給されており,財源の使用目的には矛盾はないだろうか?
― WHOによる国際疾病分類 ICD Version: 02/2022― 歯科矯正領域の疾病 Disease
厚生労働統計(患者調査)の疑問:患者調査における疾病分類上の歯科矯正とはなんぞ?
統計法により,国勢統計、国民経済計算その他国の行政機関が作成する統計のうち,総務大臣が指定する特に重要な統計を「基幹統計」として位置付け,この基幹統計を中心として公的統計の体系的整備を図ることとしている.患者調査も基幹統計の一つとなっている.
国勢調査,患者調査などの基幹統計調査は,公的統計の中核となる基幹統計を作成するための特に重要な統計調査であり,正確な統計を作成する必要性が特に高いことなどを踏まえ,一般統計調査にはない特別な規定(下記)が定められている.
報告義務:幹統計調査に対する正確な報告を法的に確保するため、基幹統計調査の報告(回答)を求められた者が、報告を拒んだり虚偽の報告をしたりすることを禁止しており(第13条)、これらに違反した者に対して、50万円以下の罰金が定められています(第61条)。
かたり調査の禁止:被調査者の情報を保護するとともに、公的統計制度に対する信用を確保するため、基幹統計調査について、その調査と紛らわしい表示や説明をして情報を得る行為(いわゆる「かたり調査」)を禁止しており(第17条)、これに違反した者に対して、未遂も含めて2年以下の懲役又は100万円以下の罰金が定められています(第57条)。
地方公共団体による事務の実施:基幹統計調査は、全数調査や大規模な標本調査として行われることが少なくなく、国の職員だけで、限られた期間内に調査を円滑に終えることは困難です。そこで、調査を円滑かつ効率的に実施するため、調査事務の一部を法定受託事務として、地方公共団体が行うこととすることができるとされています(第16条)。地方公共団体が行う事務の具体的な内容は、個々の基幹統計調査ごとに、政令(国勢調査令、人口動態調査令及び統計法施行令)で定められています。
なお、調査に要する経費は、国が全額支出します(地方財政法第10条の4)。
【患者調査における歯科矯正の疑問】:病院及び診療所を利用する患者について,その傷病状況等を明らかにする本調査は,統計法に基づく基幹統計『患者統計』の作成を目的とするのであるが,国際疾病分類に基づいた患者調査では,歯の位置異常や顎骨の異常といった国際的な不正咬合の疾病名がない.ないので患者調査では,傷病名に中で『歯科矯正』という分類項目が苦肉の策だろうか他の傷病名と並んでいるのであるが,これの定義はどのようになっているのだろうかという疑問.
国際疾病分類の第11回改訂版 (ICD-11)は2018年にリリースされ,ICD-DAと統合され,矯正歯科領域における顎顔面,歯・歯列の異常を疾患分類している.プリント版に加えて,Browseによる検索が容易にデジタル化され,疾病概念を説明するコンテンツも記載されている.疫学,臨床,研究目的で,今後の我が国における歯科矯正の疫学調査に有用と思われる. 2022.1から5年程度の移行期間を経て ICD-11は実施される.社会保障審議会 (統計分科会疾病、傷害及び死因分類部会) において日本語化など検討中
☛ 不正咬合は,以下に分類される.
DA0E.5 Malocclusion
All ancestors up to top
- 13 Diseases of the digestive system
- Diseases or disorders of orofacial complex
- DA0E Dentofacial anomalies
- DA0E.5 Malocclusion
Description:
WHO_EN: Malocclusion is the atypical relationship between maxillary and mandibular teeth which may interfere with the efficiency of excursive movements of the mandible that are essential for the effective mastication process.
WHO_ZH: 错牙合畸形是上颌和下颌牙齿之间的非典型关系,可能会影响下颌骨漂移运动效率,这对于有效咀嚼过程至关重要。
不正咬合とは,効果的な咀嚼に欠かせない下顎骨の左右・前後の滑走運動効率に影響を与えるような,上下顎の歯の非典型的な位置関係をいう.
叢生,捻転,正中離開,移転歯,上顎前突,下顎前突,開咬,正中偏位,交叉咬合,過蓋咬合といった,上下顎の咀嚼運動に影響するような不正咬合を国際疾病分類 K07.0 ~ K07.6, p.69-71 に記載.我国においては,各省庁間において,不正咬合や咀嚼機能という概念(厚生労働省),美容,審美的要素,社会通念上など(財務省),歯列咬合(文部科学省)といった解釈で説明される.国際的な疾病概念からの乖離.国民の要望,医療従事者(歯科医師)との認識の相違もある.わが国独自の社会的・文化的背景,歯科の歴史経過,公的医療保険から歯科矯正が欧州諸国から立ち遅れていることで生じている社会疫学・公衆衛生上の諸問題について知る.
☛ 英国,独逸:歯列咬合の異常を健康に障害を与える程度によって5段階に分類.IOTN
ICD-11における歯科矯正領域の疾患:
ICD-10 と ICD-11 の歯科矯正領域における疾病分類のコード対応表
| ICD-10 / ICD-DA | ICD-11 | |||||||||
| ClassKind | Depth | Code | Chapter | Title | ClassKind | Depth | Code | Chapter | Title | |
| category | 1 | K07 | XI | Dentofacial anomalies [including malocclusion] | category | 1 | DA0E.Z | 13 | Dentofacial anomalies, unspecified | |
| category | 2 | K07.0 | XI | Major anomalies of jaw size | category | 2 | DA0E.0Z | 13 | Major anomalies of jaw size, unspecified | 顎の大きさの著しい異常 |
| category | 2 | K07.1 | XI | Anomalies of jaw-cranial base relationship | category | 2 | DA0E.1 | 13 | Anomalies of jaw-cranial base relationship | 顎と頭蓋底との関係の異常 |
| category | 2 | K07.2 | XI | Anomalies of dental arch relationship | category | 2 | DA0E.2 | 13 | Anomalies of dental arch relationship | 上下歯列弓の位置関係の異常 |
| category | 2 | K07.3 | XI | Anomalies of tooth position | category | 2 | DA0E.3 | 13 | Anomalies of tooth position | 歯の位置異常 |
| category | 2 | K07.4 | XI | Malocclusion, unspecified | category | 2 | DA0E.5Z | 13 | Malocclusion, unspecified | 不正咬合,詳細不明 |
| category | 2 | K07.5 | XI | Dentofacial functional abnormalities | category | 2 | DA0E.6 | 13 | Dentofacial functional abnormalities | 歯顎顔面の機能的異常 |
| category | 2 | K07.6 | XI | Temporomandibular joint disorders | category | 2 | DA0E.8 | 13 | Temporomandibular joint disorders | 顎関節症 |
| category | 2 | K07.8 | XI | Other dentofacial anomalies | category | 2 | DA0E.Z | 13 | Dentofacial anomalies, unspecified | |
| category | 2 | K07.9 | XI | Dentofacial anomaly, unspecified | category | 2 | LD22 | 20 | Syndromes with dental anomalies as a major feature | |
ICD-11 for Mortality and Morbidity Statistics (who.int)
Description
A congenital or acquired abnormality in which the dental and oral structures deviate from normal form, function, or position.
- - 以下は,ICD-DA 第3版(WHO 1995)に関する記述 - - - - - - - - -
日本語版 国際疾病分類 歯科学及び口腔科学への適用 第3版 平成13年12月(厚生労働省),CD-ROM版
CHAPTER XI
Diseases of the digestive system
Diseases of oral cavity, salivary glands and jaws
K00 Disorders of tooth development and eruption
K01 Embedded and impacted teeth
K02 Dental caries
K03 Other diseases of hard tissues of the teeth
K04 Diseases of pulp and periapical tissues
K05 Gingivitis and periodontal diseases
K06 other disprders of gingiva and edentulous alveolar ridge
K07 Dentofacial anomalies [including malocclusion] 歯顎顔面(先天)異常[不正咬合を含む]
K07.0 Major anomalies of jaw size 顎の大きさの著しい異常 (顎変形症:1990 保険適用)
Excludes: acromegaly 末端肥大症<先端巨大症>(E22.0)(顎変形症:1990 保険適用)
hemifacial atrophy or hypertrophy 顔面半側の委縮又は肥大 (Q67.4) 2004保険適用
Robin's syndrome ロバン症候群 (Q87.0) 2002保険適用
unilateral condylar hyperplasia 片側性下顎頭過形成 (K10.81) (顎変形症:1990 保険適用)
unilateral condylar hypoplasia 片側性下顎頭形成不全 (K10.82) (顎変形症:1990 保険適用)
K07.00 Maxillary macrognathism [maxillary hyperplasia] 大上顎症[上顎過形成]
K07.01 Mandibular macrognathism [mandibular hyperplasia] 大下顎症[下顎過形成]
K07.02 Macrognathism, both jaws 大顎症,上下顎
K07.03 Maxillary micrognathism [maxillary hypoplasia] 小上顎症[上顎低形成]
K07.04 Mandibular micrognathism [mandibular hypoplasia] 小下顎症[下顎低形成]
K07.05 Micrognathism, both jaws 小上顎症[上顎低形成]
K07.08 Other specified jaw size anomalies その他の明示された顎の大きさの異常
K07.09 Anomaly of jaw size, unspecified 顎の大きさの異常,詳細不明
K07.1 Anomalies of jaw-cranial base relationship 顎と頭蓋底との関係の異常(顎変形症:1990 保険適用)
K07.10 Asymmetries 顎の非対称
Excludes: hemifacial atrophy 顔面半側委縮 (Q64.40) 2004 保険適用
hemifacial hypertrophy 顔面半側肥大 (Q67.41) 2008 保険適用
unilateral condylar hyperplasia 片側性下顎頭萎縮 (K10.81) (顎変形症:1990 保険適用)
unilateral condylar hypoplasia 片側性下顎頭形成不全 (K10.82) (顎変形症:1990 保険適用)
K07.11 Mandibular prognathism 下顎前突(症)
K07.12 Maxillary prognathism 上顎前突(症)
K07.13 Mandibular retrognathism 下顎後退(症)
K07.14 Maxillary retrognathism 上顎後退(症)
K07.18 Other specified anomalies of jaw-cranial base relationship その他の明示された顎と頭蓋底との関係の異常
K07.19 Anomaly of jaw-cranial base relationship, unspecified 顎と頭蓋底との関係の異常,詳細不明
☛ わが国において1990年に公的医療保険となった「顎変形症」という保険請求上の病名は,統計法上の疾患コードではK07.
☛ 傷病名「顎変形症」は,顎顔面の変形をともなう疾患群のうち治療法として「顎離断術」が選択された場合に「顎変形症」と呼ばれる.K07 歯顎顔面(先天)疾患[不正咬合を含む]の一部に該当する.
☛ 疾患/傷病への保険給付ではなく,治療方法によって疾病名が決定され保険給付されるため,最善の治療方法の選択する場面において,患者の自律性,無危害原則との衝突がある.特に,ボーダーライン症例の治療方針の決定では,患者の経済的状況が影響を与えることもあり,医療倫理原則上のジレンマが生じる場合がある.公平な術式選択のための医療倫理(詳細な連携医療,治療計画立案,治療同意)が求められる.術式による保険給付ではない保険適用基準の是正を要する.
☛ 顎離断を望まない,歯列改善のみで容貌改善を希望しない場合,あるいはその逆に経済的理由からの顎離断術の選択を主張される場合もあり,医療倫理上のジレンマを実際に経験する.
☛ 公的医療保険の適用基準として:傷病名なのか治療方法なのか?顎離断の根拠,制度上のジレンマについて.
☛ 顎変形症の意義と目的:顔貌,歯列,顎機能などの優先順位.
K07.2 Anomalies of dental arch relationship 上下歯列弓の位置関係の異常(我国では疾病とは認められず,公的医療保険の適用外)
K07.20 Disto-occlusion 遠心咬合
K07.21 Mesio-occlusion 近心咬合
K07.22 Excessive overjet [horizontal overbite] 過剰なオーバージェット[水平的オーバーバイト]
K07.23 Excessive overbite [vertical overbite] 過剰なオーバーバイト<過蓋咬合>[垂直的オーバーバイト]
K07.24 Openbite 開咬
K07.25 Crossbite (anterior, posterior) 交叉(差)咬合(前歯部,臼歯部)
K07.26 Midline deviation 正中偏位
K07.27 Posterior lingual occlusion of mandibular teeth 下顎歯の後臼歯部舌側咬合<鋏状咬合>
K07.28 Other specified anomalies of dental arch relationship その他の明示された上下歯列弓の位置関係の異常
K07.29 Anomaly of dental arch relationship, unspecified 上下歯列弓の位置関係の異常,詳細不明
K07.3 Anomalies of tooth position 歯の位置異常(我国では疾病とは認められず,公的医療保険の適用外)
K07.30 Crowding そう<叢>生
Imbrication インブリケーション<うろこ<鱗>状配列>
K07.31 Displacement 転位
K07.32 Rotation 捻転<回転>
K07.33 Spacing 空隙
Diastema 歯隙
K07.34 Transposition 移転<位置交換>
K07.35 Embedded or impacted teeth in abnormal position 異常位の埋伏歯 2018 保険適用
Excludes: embedded or impacted teeth in normal position 正常位の埋伏歯 (K01.0, K01.1)
K07.38 Other specified anomalies of tooth position その他の明示された歯の位置異常
K07.39 Anomaly of tooth position, unspecified 歯の位置異常,詳細不明
☛ K07.2 とK07.3 歯列の位置関係,歯の位置異常は,わが国では疾病として認められていないため公的保険適用外となることから,国民に過剰な費用負担を強いる結果となっている.学校健診で指摘されるが医療を受けられないということから,請願や自治体からの意見書が国会へ多数出ている.
↪ 歯並びの価値について:社会的文化的概念のグローバル化による変遷.国民の要望の変化.医療社会学的視座から.
K07.4 Malocclusion, unspecified 不正咬合,詳細不明(我国では疾病とは認められず,公的医療保険の適用外)
K07.5 Dentofacial functional abnormalities 歯顎顔面の機能的異常(我国では疾病とは認められず,公的医療保険の適用外)
Excludes: bruxism [teeth-grinding] 歯ぎしり (F45.82)
K07.50 Abnormal jaw closure 閉口異常
K07.51 Malocclusion due to abnormal swallowing 異常えん<嚥>下による不正咬合
K07.54 Malocclusion due to mouth breathing 口呼吸による不正咬合
K07.55 Malocclusion due to tongue, lip or finger habits 舌,口唇又は指の習癖による不正咬合
K07.58 Other specified dentofacial functional abnormalities その他の明示された歯顎顔面の機能的異常
K07.59 Dentofacial functional abnormality, unspecified 歯顎顔面の機能的異常,詳細不明
K07.6 Tempromandibular joint disorders(顎関節症として保険適用)
K07.60 Temporomandibular joint-pain-dysfunction syndrome [Costen]
Excludes: current temporomandibular joint dislocation (S03.0) and strain (S03.4) diseases listed in Chapter XIII
K07.61 Clicking (snapping) jaws
K07.62 Recurrent dislocation and subluxation of temporomandibular joint
Excludes: current injury (S03.0)
K07.63 Pain in temporomandibular joint, not elsewhere classified
Excludes: temporomandibular joint-pain-dysfunction syndrome [Costen] (K07.60)
K07.64 Stiffness of temporomandibular joint, not elsewhere classified
K07.65 Osteophyte of temporomandibular joint
K07.68 Other specified temporomandibular joint disorders
K07.69 Temporomandibular joint disorder, unspecified
☛ 叢生,捻転,正中離開,移転歯,上顎前突,下顎前突,開咬,正中偏位,交叉咬合,過蓋咬合など,国際疾病分類 K07.0 ~ K07.6, p.69-71 に記載.我国においては,各省庁間において,不正咬合や咀嚼機能という概念(厚生労働省),美容,審美的要素,社会通念上など(財務省),歯列咬合(文部科学省)といった解釈で説明される.国際的な疾病概念からの乖離.国民の要望,医療従事者(歯科医師)との認識の相違もある.わが国独自の社会的・文化的背景,歯科の歴史経過,公的医療保険から歯科矯正が欧州諸国から立ち遅れていることで生じている社会疫学・公衆衛生上の諸問題について知る.
☛ 英国,独逸:歯列咬合の異常を健康に障害を与える程度によって5段階に分類.IOTN
☛ 医療とは何か.病気/疾病とは何か.国民の幸福.Well-being.感情(喜怒哀楽)と健康
☛ 子どもの歯列矯正の受診についての格差:健康格差対策の進め方
<子どもの歯の矯正についての議論>
☛ 動画 子どもの歯科矯正,各自治体における公費負担との兼ね合い
☛ 動画 子どもの歯列矯正は将来の疾病予防のために資する
☛ 動画 子どもの歯科矯正治療の保険適用について
☛ 動画 児童生徒の歯科矯正に対る保険適用を求める声についての政府の対応について(3h10m30sから)
☛ 動画 学校歯科健診における歯科矯正の問題点について
☛ (政府見解....)我が国の医療保険制度においては、基本的に、疾病、負傷等の発生を保険事故として保険給付が行われていることから、歯科矯正については、唇顎口蓋裂等の先天性疾患に起因する咬(こう)合異常や顎変形症による歯列不正など、疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象としている
↪ 政府は 「咬合異常,歯列不正」 という概念を疾患としているようであり,「歯の位置異常,歯列関係の異常」 は疾患でないという解釈をしているのかもしれない.
↪ わが国の歯科界のドグマ.☛ 咬合という概念に関するドグマ
☛ 医療倫理の問題解決の視点
1. 目前の診察治療での規範:
2. 組織(病院・診療所)での規範:
3. 社会全体でなすべき規範:
・ 健康は人権であるという視点.生権 健康権 生命権 幸福追求権
・ すべての国民に負担可能な費用で医療サービスを提供すること.
・ 過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること.
・ 常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること.
Global Health 101, 邦訳 グローバル ヘルス 世界の健康と対処戦略の最新動向
歯列矯正の必要性
Need for Orthodontic Treatment in Pupils Aged between 12 and 15 in the Valencian Region (Spin)
IOTN-DHC指標を用いた場合、12歳での治療の必要性は12.6%、15歳では7%であった。IOTN-ACで判断した場合、治療の必要性は12歳で4.3%、15歳で0.9%であった。DAI指標を用いた場合、12歳での必要性は30.1%、15歳では20.9%であった。性別や社会経済状況による矯正治療の必要性に統計的な有意差は認められなかったが、社会経済的背景の低い学童で必要性が高まることが判明した。
Malocclusions and Orthodontic Treatment in a Health Perspective: A Systematic Review
― 歯科疾患実態調査
調査の目的本調査は、わが国の歯科保健状況を把握し、8020運動(歯科保健推進事業等)の種々の対策の効果についての検討等、今後の歯科保健医療対策を推進するための次期の目標設定に必要な基礎資料を得ることを目的とする。
1 矯正歯科治療の経験の有無、性・年齢階級別(3歳以上)
2 矯正歯科治療の経験の有無、地域・性・年齢階級別(3歳以上)

【解釈】
被験者数が少ないこと,矯正歯科の経験の定義(部分矯正,全顎矯正,床矯正など)が不明.
本格的だとすれば,85才以上の女性で歯列矯正を受けた方もいる
一般的に,12-18歳で受けるとすれば,そのまま日本における普及率の推移とも読める.
先行研究では,人口の35-40%が歯列矯正の必要とされ,女性では過半数が通院加療している
被験者の所得水準を追加すると,健康の社会的決定要因としての経済的要因が見えるだろう
学校歯科検診では不正咬合の要治療患者は5%程度.海外では35%程度.
問い: 8020達成者は,健康で咬み合わせが良い.のは本当か? (因果関係と相関関係の区別)
☛ 8020達成者は,高所得・高学歴であり,高い生活水準から高度な医療を受けた健康格差の結果である.
8020運動の意味と問題点 日本補綴歯科学会雑誌 49巻2号 p.168-178, 2005.
「8020運動」と社会疫学からみた口腔ケア 朱 珉 国府台経済研究,27(1),133-148 (2017-03-31)
↪ 教育年数の長さ(学歴),生活状況と暮らし向きと(所得)と 残存歯数の関係
良い咬み合わせで自立したシニアへ 8020 No.14 2015
↪ 港区(平均所得日本一の地域)の事例
高齢者における所得格差と残存歯数の関連:JAGES2013新潟市データ 日本公衆衛生雑誌 64(4) 190-19 2017
所得格差が比較的小さいと考えられる日本の地方都市においても,個人レベルの要因を調整後に地域レベルの所得格差と残存歯数の間に関連が認められた。高齢者の残存歯数は永久歯への生え変わり以降,長い時間をかけて形成されたものであり,機序は明らかではないが,所得分配の不平等が住民の健康状態を決めるとする相対所得仮説は,今回対象となった高齢者の残存歯数において支持される結果であった。
歯科診療所が多い地域、所得水準が高い地域、教育水準が高い地域では、歯科疾患の初期段階で受診する傾向が強く、所得水準や教育水準が低い地域では、歯科疾患が進行してから受診する傾向が強い。地域の所得水準や教育水準が歯科医療の利用率に影響を及ぼしているようである。
BMC Public Health. 2019; 19: 691.
Socioeconomic status and remaining teeth in Japan: results from the Toyama dementia survey
日本人の社会経済的地位と残存歯:富山県認知症実態調査の結果
社会疫学の視点:(健康に影響を及ぼす因子)
① 生物としての個体
↳ 細胞,遺伝子,生活習慣,ライフスタイル
② 個人の社会経済的因子
↳ 学歴,所得,家族形態,友人など社会的サポートな
③環境としての社会
↳ 所得格差(不平等),医療制度,社会構造などの社会的決定要因
| 日本の専門教育や学会 | 日本政府の見解 | 諸外国の現状 | |
| 公的医療保険の概念:①疾病/病気を基準とするため「誘因」の除去は自己責任として医療保険の対象とならない.②疾病発生して初めて公的医療保険対象となる.歯・歯列・顎の位置や大きさの異常は,成長発育に関連する疾患,先後天的疾患? | ☛動画 子どもの歯科矯正 各自治体における公費負担との兼ね合い ☛動画 子どもの歯列矯正は将来の疾病予防のために資する ☛動画 学校歯科健診における歯科矯正の問題点について
| 公的医療保険の概念:健康を基準(WHO1946: physical, mental and social well-being) 生活の質QOL,口腔の健康,機能の改善とし,社会的問題として捉えている. 国際的康概念 国際疾病分類 など 「障がい」として不正咬合をとらえる. 障がいの社会モデル | |
| 2012 第3版 新しい歯科矯正学 永末書店 | 2019 第6版 歯科矯正学 医歯薬出版 | 英国矯正歯科学会BOS 米国矯正歯科学会 ドイツ矯正歯科学会 | |
| A 生理的障害 ① 咀嚼機能障害 ② 発音障害 ③ 顎骨の発育に及ぼす障害 ④ 齲蝕発の誘因 ⑤ 歯周疾患の誘因 ⑥ 外傷の誘因 ⑦ 補綴修復を困難にする ⑧ 顎関節症の誘因 B 心理的障害 | ① 齲蝕の誘因 ② 歯周疾患の誘因 ③ 外傷の誘因 ④ 歯根吸収の誘因 ⑤ 咀嚼機能障害 ⑥ 筋機能障害 ⑦ 顎骨の発育異常 ⑧ 発音障害 ⑨ 審美的な欲求と心理的な背景 | ☛(政府見解....)我が国の医療保険制度においては、基本的に、疾病、負傷等の発生を保険事故として保険給付が行われていることから、歯科矯正については、唇顎口蓋裂等の先天性疾患に起因する咬(こう)合異常や顎変形症による歯列不正など、疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象としている. 参考: ☛ 国際疾病分類 ☛ 単に疾病であるかどうかより, ☛ 疾病による障害(健康への影響程度(IOTNなど) | ① 生活の質QOL,Well-being 社会的,幸福,自尊心,対人関係の向上など ② 口腔の健康と機能の改善 清掃性(歯垢による齲蝕,歯周病) 外傷の予防 発音障害 ☛ 諸外国では,医療・健康の観点から歯の位置異常の障害程度について述べる.我国では咬合や上顎前突,下顎前突,開咬といった分類の視点から述べる.文化社会的に概念的に異なる視点. |
| 医学モデルの概念 | 社会モデルの概念 | ||
☛ これらの医学的・医療上の問題や誘因としての歯の位置異常を矯正することは,わが国では公的医療保険となっていない.すべての国民に負担可能な費用で医療サービスを提供すること,また過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること.
※ 障害者権利条約における障害の考え方
1980 国際障害分類
機能障害,能力障害,社会的不利
2001 国際生活機能分類
身体機能・身体構造,活動,参加
翻訳:
equality 平等
inequality 格差 不平
fairness 公正
helthcare 保健医療(public health も含む広い活動)
health care system 保健医療制度
medical care syastem 医療制度
― 医療制度は社会的ニーズへの対応にどの程度関与すべきか?
目の前にある問題はもちろん,人生の問いや,社会の問題を見つけ,挑み続けるために学ぶ.
学びで少しづつ世界は変えて行ける. いつでも,どこでも,誰でも,学ぶことができる世の中へ 旺文社
① 政府
② 医療提供者(歯科医師,特に矯正歯科専門医)
保険者
③ 国民
問い: 国民の声:「なぜ日本の歯科矯正は公的医療保険の適用でないのか?」
基本的問いの復習:
① 歯科矯正は何か? 医療? 目的,意義
② 公的医療保障とは何か? 公平/平等/健康格差
③ 医療とは何か?
② 歯科医師(矯正歯科医):
① 政府:
☛ 関係学会の回答も参考にしながら,中医協において議論を行う.関係省庁において連携し,必要な取り組みを行う.という珍回答である
↳ 関係学会:矯正歯科学会
↳ 中医協:中央社会保険医療協議会
↳ 関係省庁:こども家庭庁,厚生労働省,文部科学省,財務省,総務省など?
健康の社会的決定要因(SDOH: Social Determinants of Health)
医療は政府が責任を提供すべきか?
イギリス Yes 82%
カナダ Yes 63%
ドイツ Yes 56%
アメリカ Yes 33%
日 本 Yes ?
☛ 関係学会の回答も参考にしながら,中医協において議論を行う.関係省庁において連携し,必要な取り組みを行う.という珍回答である
↳ 関係学会:矯正歯科学会 ↳ 中央社会保険医療協議会 ↳ こども家庭庁,厚生労働省,文部科学省,財務省,総務省など?
☛ 国民の要望等:請願,自治体意見書
① 政府
② 医療提供者(歯科医師,特に矯正歯科専門医)
保険者
③ 国民
① 政府(関係省庁:厚生労働省,文部科学省,財務省,総務省など)
我が国の医療保険制度においては、基本的に、疾病、負傷の発生を保険事故として保険給付が行われていることから、歯科矯正については、唇顎口蓋裂等の先天疾患に起因する咬(こう)合異常や顎変形症による歯列不正など、疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象としているところであり、歯科医師がこうした疾患を疑って診察、検査等の必要な診療を行った場合も保険給付の対象としている。 保険給付の対象となる歯科矯正の範囲については、これまでも、安全性、有効性等の観点から、中央社会保険医療協議会(以下「中医協」という。)において議論の上、拡充してきているところであり、引き続き、関係学会の見解等も参考にしながら、中医協において議論を行ってまいりたい。 また、学校保健安全法(昭和三十三年法律第五十六号)第十三条第一項の規定により行われる児童生徒等の健康診断(以下単に「健康診断」という。)における咬合異常や歯列不正の検出は、児童生徒等に対し歯科矯正の勧奨を行うことを第一義的な目的とするものではなく、学習面を含む学校生活への配慮やう蝕(しよく)予防など、児童生徒等の将来を見据えた生活指導を行うことを重視すべきものであると考えている。 その上で、健康診断において咬合異常や歯列不正を指摘された児童生徒等に対して、学校と地域の歯科医療機関との間で連携しながら、養護教諭や学校歯科医による健康相談等の充実が図られるよう周知する。 引き続き、関係省庁において連携し、必要な取組を行ってまいりたい。
(注:国際的には咬合異常や歯列不正は疾病であるためこの回答は謎であること.日本語版 国際疾病分類 歯科学及び口腔科学への適用 第3版 平成13年12月(厚生労働省))
☛ 関係学会の見解を参考にし, + 中医協において議論をする
↳ 関係学会の見解が求められている(45年前の英国に類似する状況.複数学会の乱立.不必要な歯列矯正,治療の質 ⇒ シャンシェフ報告からIOTONの提案の事例)
日本矯正歯科学会:矯正歯科治療における標準治療の指針(by 日本矯正歯科学会 2022.9.12版)の見解.
3. 疾患としての不正咬合
(ア) 不正咬合は ICD11(世界保健機関(WHO)の国際疾病分類第11版の症例分類)において“不正咬合は、効率的な咀嚼に重要な下顎運動を阻害するような正常ではない上下顎の歯の関係”と定義づけられている。また、口腔・顎顔面の異常は先天的、後天的な原因によって生じる形態的、機能的、位置的な歯と口腔の異常な状態と記されている。
(イ) 不正咬合の病態はさまざまであり、顎と歯の形態不全、歯の萌出や顎骨の成長など成育過程の障害、口腔の生理的機能不全などの原因、さらには、う蝕、歯周病、口腔習癖などによっても生じる。そして不正咬合は咀嚼や発語機能、外傷のリスク、顎関節の状態に影響を及ぼすことがある。さらに患者の心理社会的な問題に影響を及ぼす。そのため、不正咬合は患者の QOL を低下させることが知られている2-6)。
↳ 上記の関係学会見解は,「疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象としている」 とする「我が国の医療保険制度における保険給付の原則」に合致している.
↳ 不正咬合は疾病である.厚生労働省監修「国際疾病分類」
↳ 「審美的要素が大きい」 と理由から,保険給付の対象外としているということの解決策はすでに諸外国にて実施されている.
☛ 「審美性のおおきさ」 についての判断し,その判断基準(OTONなど)を関係学会と決定し,多くの国民の要望に沿うように制度正する政策立案が望ましいのではないか?
↳ 子どもの歯科矯正の保険導入について
↳ 現在の我が国の歯科においては,歯科疾患実態調査,国民生活健康調査といった調査は行われているが,健康における社会的決定要因の因子として,被験者の所得格差に関する因子がないため,統計の信頼性についての見直しが必要であろう.8020達成者は,高所得,高学歴であることがいくつかの報告から読み取れる.調査結果による政策は国民の実態とかけはなれたものになっていないか?
相田ら: 国民皆保険制度において歯科保険を充実させることが国民の歯の喪失を防ぐことにつながる可能性が示された。日本では英国よりも無歯顎の格差は小さいものの、格差自体は存在するため、今後、より格差を是正できるような社会保障制度を構築していく必要があると考え。
↳ そのうえで,中医協にて議論する
☛ 中医協における歯科のビジョン_令和3年12月10日 歯科医療(その2)
1.歯科医療を取り巻く状況について
2.地域包括ケアシステムの推進について
Ø 地域における歯科医療機関と施設・行政等係機関との連携
Ø 医療機関間の連携
Ø 安心・安全で質の高い歯科医療の推進のためのICTの活用、研修等
3.生活の質に配慮した歯科医療の推進等
Ø 口腔疾患の重症化予防
Ø 各ライフステージに応じた口腔機能の管理
Ø 歯科固有の技術の評価
☛ 中医協における議論 令和3年8月4日 歯科医療(その1)について
議事録(以下の歯列矯正に関する発言が確認できるが,その後の歯科医師委員の追加なし)
○間宮委員
ありがとうございます。
小児の口腔機能管理の件、小さい頃から歯医者さんに診てもらって、口の中の健康を維持するのは非常に大事だと私も思っていますので、これは進めていっていただきたいのですけれども、歯科の矯正の治療がまだまだ自由診療であるということが多く見られていて、実際、矯正治療をしたほうがいいという状態の子も、親御さんによってはお金がないので治療できないということもあります。
子供の頃にきちんと歯列とかかみ合わせを矯正することによって、大人になってからも歯の健康を維持するということは非常に重要というか、できると思いますので、なるべく矯正治療を保険でできるようにしていっていただきたいと思います。これは矯正をした経験のある人たちからデータを取って、矯正は有効なのだということが分かれば、保険適用を拡大していく必要があるのかなと。
15歳未満の子供に対する管理料ということではありますけれども、矯正というか、歯の成長、口の成長は、15歳以上も成長するわけであって、成人ぐらいまでは管理が必要と思いますので、その辺りも検討していっていただきたいと思います。
平成14年診療報酬改定における「かかりつけ歯科医初診料」の算定要件の緩和,及び平成16年診療報酬改定における「かかりつけ歯科医再診料」の単価の引上げに係る贈収賄.日歯連事件(にっしれんじけん),中医協汚職事件(ちゅうきょうおしょくじけん)とは,歯科診療報酬を巡って2004年春に日本歯科医師連盟による汚職や,日歯会長選に絡む横領と政界に絡む選挙買収や闇献金が発覚した事件.日歯連幹部6人,中医協委員2人,自民党国会議員2人,自民党派閥会計責任者,地方議員5人ら計16人が起訴され全員の有罪が確定した.この影響により中央社会保険医療協議会は根拠法が改正され,診療側委員を削減し公益側委員の増員するといった改正が行われた.
② 医療提供者(歯科医師,特に矯正歯科専門医,関係学会など)
☛ 社会保障の政策選択は,国民がどう生きてどう死ぬか,歯科矯正のあり方の選択であるが,
☛ 矯正歯科は自由診療のため保険適用外になります.という政府見解の説明に限定されている.
保険療自体を行っていない矯正歯科医もおり,経済的理由から医療を享受できない患者への関心が少ない.
☛ 我国の国民(患者)も,医療について理解し,諸外国の現状を知り,自国の制度は国民の要望で変わりうることを理解する.
【医療倫理の視点】についてのより深い理解は,われわれ歯科矯正医にこそ必要ではないだろうか?
目前の診察治療での規範:
組織(病院・診療所)での規範:
社会全体でなすべき規範:
・健康は人権であるという視点.生存権 健康権 生命権 幸福追求権
・すべて国民に負担可能な費用で医療サービスを提供すること.
・過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること.
・常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること.
→ 歯列不正・不正咬合と健康: well-being 上の健康格差のある医療領域
③ 国民
【国民の声と現状について】
平成10年(1998)3月31日 公明党広島県本部と歯科矯正の保険適用を求める会より1万人を超える署名簿を厚生省(小泉厚生大臣)へ提出.
平成10年4月7日 第147回国会 参議院 国民福祉委員会 第5号
そ後の全国の自治体からの意見書
平成12年03月9日 三鷹市議会
平成12年03月30日 東京都議会
平成29年09月15日 甲府市議会
令和元年06月26日 第198回国会 衆議院 厚生労働委員会 第23号
子供の歯科矯正への保険適用の拡充に関する請願(宮川典子君紹介)(第二一二三号)
令和元年06月11日 第198回国会 参議院 内閣委員会 第23号
地方自治法の規定による自治体からの衆・参議院議長,内閣総理大臣,財務,文部科学,厚生労働大臣への意見書.
令和2年03月25日 兵庫県議会
令和2年06月25日 東村山市
令和3年09月03日 山梨県中央市議会
令和3年09月24日 山梨県上野原市議会
令和3年09月30日 大月市議会
令和3年10月21日 奈良県議会
令和3年12月02日 広島市議会
令和3年12月09日 大和高田市
令和4年03月25日 橿原市議会
【 子どもの歯列矯正のについての最近の議論】
☛ 厚生労働省,文部科学省,財務省(歯列を矯正するための費用),東京都
第211回国会 参議院 予算委員会 令和5年3月1日 会議録 ☛ 動画
子どもの医療費負担,各自治体における公費負担との兼ね合い
子どもの歯科矯正の必要性について
第208回国会 参議院 厚生労働委員会 第7号 令和4年4月7日 会議録 ☛ 動画
子どもの歯列矯正は将来の疾予防のめに資する
令和3年度 第1回東京都歯科保健対策推進協議会 令和4年03月28日 会議資料
会議録,意見交換西井先生説明資料(講演内容は会議録参照)
子供の矯正歯科治療医療保険適応の経緯と矯正歯科分野における今後の取り組み(スライド)
第208回国会 参議院 消費者題に関する特別委員会 第4号 令和4年3月15日 会議録 ☛ 動画
子どもの歯科矯正治療の保険適用について
第204回国会 子どもの歯科矯正への保険適応の拡充に関する請願(厚生労働委員会 令和3年6月16採択)
第204回国会 衆議院 文部科学委員会 第16号 令和3年5月26日 会録 ☛ 動画(3h:10m:30s から)
児童生徒の歯科矯正に対する保険適用を求める声についての政府の対応について
第204回国会 参議院 文教科学委員会 第13号 令3年5月20日 会議録 ☛ 動画
学校歯科健診における歯科矯正の問題点について
第200回国会 子どもの歯科矯正に保険適応の拡充を求めることに関する請願(厚生労働委員会 令和元年12月)
【請願要旨】
― 誰の歯科矯正治療を優先するべきか?(医療資源の倫理,コモンズの悲劇)
歯科矯正医療の必要性に関する議論:
専門的ー技術的次元 ⇒ 道徳的ー実践的次元(ペルトナー)
歯科矯正についての議論から,歯科矯正の適用への議論へ
↪ 歯科矯正は美容的要素もある.(政府,一般歯科医)
↪ 米国,欧州における道徳的ー実践的議論として,歯科矯正医療の適用を「医学的に必要な歯科矯正(IOTNのGrade5,4,3)」と,「美容目的」であるものを区別した議論.
↪ 不必要,過剰,無益な医学的な歯科矯正医療をなくす.
適用基準と治療評価:
各国における公的医療保険の適用基準:
IOTN, KIG, HLD(CalMod), Salzman index, PAR Index, ICON
治療必要度数(IOTN: Index of Treatmet Need )の背景(イギリスの事例から)
① シャンシエフ報告書(Schanschieff Report)について:
The Schanschieff report. Br Dent J. 1986;160:315.
1980年代中頃までの英国は,複数の矯正歯科団体が乱立し,我国の現状と類似する状況にあった.この当時,不必要な治療が横行したり,不十分な治療結果の患者の存在について,社会問題として提起され,当時の厚生大臣の依頼で1986年に報告書(Schanschieffレポート)がまとめられた.その内容はこの懸念を十分示すものであったのであるが,これに対してそれぞれの各学会は危機感をもち強くその内容を非難した.
(下記文献より引用)1969年から1974年まで、スティーブンはBSSOの名誉書記を務め、当時分裂していたイギリスの矯正歯科専門医の長所と短所を見抜く力を身につけました。彼はBSSOの会長(1976-1977)、コンサルタント矯正医グループの会長(1979-1981)、そして再編成されたBSSOの第2代理事長(1984-1987)に就任しました。この最後の任期中に、Schanschieff Committee of Enquiry into Unnecessary Dental Treatmentの報告書が発表され(1986年12月)、スティーブンは、英国の4つの矯正歯科学会を代表して、その報告書の根拠のない結論の多くに反論する合同委員会の立ち上げに重要な役割を果たしました.
1975年、スティーブンはBSSOの将来について、遠大な視野に立ったディスカッションペーパーを提出し、BSSO評議会に統一を提唱しました。この論文はその後、英国の他のすべての矯正歯科学会にコピーされました。しかし、1986年にSchanschieff Reportが出版されるまで、ほとんど進展はなく、最終的に彼のアドバイスに従って統一する必要性をすべての関係者が確信し、1994年10月2日に統一英国矯正歯科学会の最初の会合で頂点に達しました。1996年、スティーブンは2代目BOS会長に就任しました。
② シャンシエフ報告書の余波
The development of an index of orthodontic treatment priority
Brook PH, and Shaw WC
European J Orthodontics 11: 309-320, 1989.
Schanschieffレポートを受けて,マンチェスター大学のBrookとShawは,スウェーデン歯科医師会が使用していた治療優先度の指標に基づいて,治療必要度数(IOTN;Index of Orthodontic Treatment Need)を開発した.
IOTNは、不正咬合による歯や周囲組織の完全性に対する潜在的リスクのうち最も高いものに従って、矯正治療の必要性を評価する.1990年までに病院での治療に採用され、2006年からはプライマリーケアでNHS治療を受ける患者を定義するようになった.当初は不正咬合の軽い患者の不必要な治療を避けるために使用されていたが,2006年以降は,医療資源の配分の視点から,治療サービスを公平かつ透明な方法で割り当てる際のふるいとして使用されるようになった.
IOTNの導入により,矯正歯科医は矯正治療の必要性の評価を標準化でき,さらに歯科公衆衛生の見地からも,歯列矯正の供給計画を立てるためのツールと認識されている.
IOTNには、歯科保健要素(DHC)と審美要素(AC)の2つのカテゴリーがある.
Shaw W. Dentofacial irregularities. In: Pine C (ed). Community Oral Health. London: Elsevier Science Limited, 2002. p. 104-11.
Dental and social effects of malocclusion and effectivenessof orthodontic treatment: a review
W C Shaw, M Addy, C Ray
Community Dent Oral Epidemiol. 1980 Feb;8(1):36-45.
Dental and social effects of malocclusion and effectiveness of orthodontic treatment: a strategy for investigation
William C. Shaw,Martin Addy,Paul M. H. Dummer,Collete Ray,Neil Frude
Community Dentistry and Oral Epidemiology 14 (1), 60-64, 1986-02
Difference in Quality of Life According to the Severity of Malocclusion in Japanese Orthodontic Patients
Tajima Mayumi,Kohzuki Masahiro,Azuma Shiori,Saeki Shuichi,Meguro Makiko,Sugawara Junji
The Tohoku Journal of Experimental Medicine 212 (1), 71-80, 2007
IOTN
| Grade | Level of orthodontic treatment need |
|---|---|
| 5 | Very great |
| 4 | Great |
| 3 | Moderate |
| 2 | Little |
| 1 | No need |
| Letter | Occlusal trait |
|---|---|
| a | Overjet – recorded to the most prominent part of the most prominent incisor |
| b | Reverse overjet with no masticatory or speech problems |
| c | Crossbite |
| d | Displacement of contact points where teeth deviate from the line of the arch, worst displacement recorded, spacing inline of the arch not included |
| e | Open bite |
| f | Deep bite |
| g | Good occlusion |
| h | Hypodontia |
| i | Impacted due to lack of space ≤4 mm |
| l | Posterior lingual crossbite |
| m | Reverse overjet with masticatory or speech problems |
| p | Defects of the cleft lip and palate |
| s | Submerged deciduous teeth |
| t | Partially erupted teeth, tipped and impacted against adjacent teeth |
| x | Presence of supernumerary teeth |
| IOTN Dental health component | 5 | 4 | 3 | 2 | 1 |
|---|---|---|---|---|---|
| Missing teeth | 5h = extensive hypodontia + restorative implications >1 tooth missing per quadrant requiring pre-restorative orthodontic treatment 5s = submerging primary teeth 5i = impeded eruption/impaction | 4h = less extensive hypodontia requiring orthodontic treatment for pre-restorative or space closure | |||
| Overjet | 5a = OJ >9 mm 5m = ROJ >3.5 mm+ masticatory and speech difficulties | 4a = OJ 6.1-9 mm 4b = ROJ >3.5 mm with no masticatory and speech difficulties | 3a = OJ 3.6-6 mm + incompetent lips 3b = ROJ 1.1-3.5 mm | 2a = OJ 3.6-6 mm + competent lips 2b = ROJ 0.1-1 mm | |
| Crossbite | 4c = x-bites + >2 mm discrepancy between RCP and ICP 4l = posterior lingual x-bite | 3c = x-bite + 1.1-2 mm discrepancy between RCP and ICP | 2c = x-bite with up to 1 mm discrepancy between ICP and RCP | ||
| Displacement of contact point | 4d = contact point displacement >4 mm 4t = partially erupted teeth, tipped and impacted against adjacent teeth 4x = supplemental teeth | 3d = contact point displacement 2.1-4 mm | 2d = contact point displacement 1.1-2 mm | Minor irregularity | |
| Overbite (including open bite) | 4e = lateral or anterior open bite >4 mm 4f = increased + complete OB + gingival or palatal trauma | 3e = lateral or anterior open bite 2.1-4 mm 3f = increased + complete OB with no gingival trauma | 2e = lateral or anterior open bite 1.1-2 mm 2f = increased OB >3.5 mm and no gingival contact |
| Score | Need for treatment |
|---|---|
| 1/2 | No need |
| 3/4 | Slight need |
| 5/6/7 | Moderate need |
| 8/9/10 | Definite need |
The aesthetic component of the IOTN developed by Evans and Shaw 1987.
ドイツ口腔保健省の報告書
IGES Institute (2018) Orthodontic treatment measures
Kieferorthopädische Behandlungsmaßnahmen
治療品質基準についての各国のガイドライン
ドイツ矯歯科学会
Qualitätssicherung in der Kieferorthopädie
J Orofac Orthop 2019 80:279–288
A+ 優れた結果,いかなる制限もない達成可能な最高の結果.
A 良結果、通は目指すべき
B 望ましい結果が十分に達成されておらず、改善の余地がある。
C 目標とする結果が得られていないため、改善が必要
検査結果の評価
治療計画の評価
治療経過の評価
治療結果の評価
保定中の評価
総合的な評価
ドイツの KIG 基準 (= Kieferorhopädische Indikationsgruppen、治療の必要性に関するドイツの指標)
PAR Index

115回 歯科医師国家試験
― 歯科矯正(歯の位置,歯列異常への医学的介入)に適切な時期
諸外国の治療ガイドライン
‣ドイツ
‣イギリス
‣アメリカ
日本における不正咬合の発現頻度(IOTN)
日におけるIndex of Orthodontic ThreatmentNeedを用いた不正咬合の疫学調査
Ortod ave-Jpn Ed 2009; 68(3): 142-154
小学6年~中学1年生(新潟県農村部3校と市内中心部1校,首都圏近郊埼玉県1,東京都心部1校,福岡県農村部1校の計7校)の口腔内診査を矯正歯科医3名が実施した.653名のうち同意が得られた497名について実施され,歯列矯正経験者72名を除外し,425名について調査したところ,Grade4以上の歯列矯正の必要となる者は35.5%であった.
医療保険制度の体系
経済的特徴
医師誘発需要理論
情報の非対称
モラル ハザードの問題と対応策
逆選択
Ethical considerations regarding the timing oforthodontic treatment
Laurance Jrrod
AJO-DO, 113(1) .85-90,1998.
A. Moral hazard in health insurance: What we kow and how we know it.
Einav, L. and Finkelstein A.
J European Economic Association, 16(4): 957-982, 2018.
Ethics for orthodontists
Wendy E. Mouradian, M. Lena Omnell, and Bryan Williams
Angle Orthod (1999) 69 (4): 295–299.
Abstract: 子どもの最善の利益や未成年者の意思決定における倫理的問題について,口唇口蓋裂の児童で,医学的適応ある矯正歯科治療を受けるため両親が来院しなかったケースを紹介.患者の利益,危害の回避,両親の意思尊重の必要性など,このケースでの倫理的特徴が議論され,米国歯科医師会および米国医師会の倫理規定が参照される.倫理的ジレンマとして,矯正歯科医の子供に対する義務,親の自律性尊重との葛藤.親の自主性は、子供に重大な危害を及ぼす可能性がある時点まで尊重される.歯科矯正医の第一の倫理的責任は,両親ではなく子供に対するものであり,医学的適応ある治療を提供する歯科矯正医は,親の意思決定が問題となる場合,頭蓋顔面チームまたは病院のソーシャルワーカーを関与させるべきである.
Ethical dilemmas in orthodontics
BJMMR, 16(3): 1-8, 2016.
Abstract: 歯科矯正医が子どもの最善の利益を擁護する際に直面しうる倫理的ジレンマの一例としての臨床事例.5歳の女児.乳歯列期の反対咬合を主訴に私のクリニックに来院した.矯正歯科医が考える子どもの利益と、親の自主性を尊重する必要性との間に葛藤がありました。母親は矯正治療の効果に疑問と不安を抱いており、この年齢で娘の治療を開始することに消極的であった。矯正歯科治療において重要な人間的価値があるにもかかわらず,矯正歯科医が治療中に遭遇する倫理的問題は絶え間なく存在する.これらの価値観には、痛みの防止、通常の会話や食事のための口腔機能の維持と回復,患者の身体的外観の維持と回復,および自分自身の健康に対するコントロールと責任の感覚の促進が含まれる場合がある.歯科矯正医が扱うのは主に子供であり,倫理的な問題が発生するのは、特に道徳的な不確かさがある場合です.医学と歯学の倫理的伝統と行動規範は、歯科矯正医が金銭的な取り決めに関係なく患者の利益のために行動すること、そして時には自分自身を危険にさらすことさえも要求している。小児の場合、この患者への関心はさらに顕著となり、患者の意思を尊重するという歯科矯正医の関心と相反する場合がある。
― 我国の法令上における不正咬合,歯列・咬合,歯科矯正,矯正治療の取り扱い
| 所管 官庁 | 執行 | 法令 | 法令の解釈・補足(説明文・回答・答弁・事務連絡・マニュアルなど) | |||||||
| 財務省 | 国税庁 | 所得税法施行令 第207条 (医療費の範囲) 第二百七条 法第七十三条第二項(医療費範囲)規定す政令で定める対価は、次に掲げるものの対価のうち、その病状その他財務省令で定める状況にじて一般的に支出される水準を著しく超えない部分の金額とする。 一 医師又は歯科医師による診療又は治療 | 歯列を矯正するための費用 発育段階にある子供の成長を阻害しないようにするために行う不正咬合の歯列矯正のように、歯列矯正を受ける者の年齢や矯正の目的などからみて社会通念上歯列矯正が必要と認められる場合の費用は、医療費控除の対象となりますが、容姿を美化し又は容貌を変えるための歯列矯正の費用は、医療費控除の対象とはなりません(所得税法施行令第207条、所得税基本通達73-4)。 将来の就職や結婚を考慮しての歯列矯正は、一般的に容姿を美化し又は容貌を変えるためのものであると認められ、この場合の費用は、医療費控除の対象とはなりません。 答弁:第84回国会 参議院 大蔵委員会 第2号 昭和53年2月9日 ☛ 子どもの矯正の大部分は医療の対象であり医療費に含める.特殊な例というのは美容のためだけにやる,健康上の理由はないんだということに該当する場合は問題がある.(国税庁直税部長) 法令解釈通達 法第73条《医療費控除》関係 所得税基本通達73-4 (健康診断及び美容整形手術のための費用) 73-4 いわゆる人間ドックその他の健康診断のための費用及び容姿を美化し、又は容ぼうを変えるなどのための費用は、医療費に該当しないことに留意する。ただし、健康診断により重大な疾病が発見され、かつ、当該診断に引き続きその疾病の治療をした場合には、当該健康診断のための費用も医療費に該当するものとする。 | |||||||
財務省と厚生労働省の医療概念の議論と考え方: ① 容貌の美化とは何か? 美容のためだけにやる.健康上の理由はないという歯列矯正はあるか? ② 容貌を変えるとは 歯並びを治す(歯や歯列の位置異常を矯正する)ことで,結果として容貌(口唇や側貌)は変わる.容貌を変えるだけの歯列矯正はないのではないか? お役人の知識不足や誤解. ☛ 答弁などから解釈すると,「美容のためだけや健康上の理由はない」という歯列矯正はどういう場合かと考えると.犬歯を吸血鬼のように出してほしいという奇人や映画俳優がいるかもしれないが,このような場合以外の歯列矯正は,国際疾病分類における歯の位置異常,歯列弓の異常という「疾病」を,正常な位置や大きさへ改善するものである.我国における八重歯はかわいいといった日本の社会的文化的背景のあるものを「疾病」と定義することには,まだ少し社会的な合意が必要かもしれない. ☛ 「容姿を美化し,容ぼうを変える」とは,疾病の有無によって解釈が異なる. ☛ 疾病による醜の改善(歯・歯列の位置・大きさの異常,腫瘍や外傷による身体の変形や欠損) ⇒ 歯科矯正,形成外科 ☛ 疾病のない状態からの容姿,容ぼうを変える.健康上の理由がない. ⇒ 美容医療,美容外科 ☛ 歯の位置,歯列弓の異常を国際疾病分類に準じて,疾病と認めるかどうか ☛ 諸外国に準じ,重篤なものから保険適用を拡大する | ||||||||||
| 例えば,公的医療保険の対象疾患である「顎変形症」の場合,歯や歯列の位置や大きさの異常を改善すると,結果として容貌の改善も得られる(財務省のいう美化という変化が起こる)が,これは疾病からの肉体的・精神的・社会的な健康回復が目的. 善 ↔ 悪 正 ↔ 不正 正常 ↔ 異常 美 ↔ 醜 健康:疾病でないこと(日本) well-being(WHO, 諸外国) ☛ 公的医療制度に歯科矯正が適用されている欧米諸国では,WHOの健康概念の Social handicap ,すなわち醜状(教育・就労における障害),発音障害を健康の一部と捉えている.我国では健康は疾病でないこととの概念が未だにあり,社会的・精神的な健康概念の立ち遅れ,身体加工に対する歴史的,社会文化的会計から,国民の口腔の健康格差がある. ☛ well-being 幸福追求権,個人の尊厳,社会的健康格差 | ||||||||||
| 歯列矯正料の収入すべき時期 | 【照会要旨】 歯列矯正には通常数年の治療期間を必要としますが、歯科医師が歯列矯正治療を行う場合には、矯正装置の代金及び装着料のほか、その矯正治療の全期間を通ずる基本料金としての性質を有する報酬(以下「基本料」といいます。)を、治療の開始当初において患者に請求し、一括受領している事例が少なくありません。 基本料及び矯正料(以下「基本料等」といいます。)については、その収入計上時期についてどのように取り扱うべきですか。 【回答要旨】 基本料等の収入計上時期については、歯科医師と患者の契約の実態に応じ、次のとおりとなります。 1 矯正装置の装着など一定の役務の提供を行った時に基本料等の全額について請求し受領することとしている場合には、基本料等の全額についてその一定の役務の提供を了した日の収入金額とします。 2 期間の経過又は役務の提供の程度等に応じて、所定の基本料等を請求し受領することとしている場合には、その期間が経過した日又はその役務の提供を了した日の収入金額とします。 3 1及び2以外の場合はそれぞれ次によります。 イ 支払日が定められている場合には、その支払日とします。 ロ 支払日が定められていない場合には、その支払を受けた日(請求があった時に支払うべきものとされている場合には、その請求の日)とします。 ハ ただし、イ及びロのうち、支払日が矯正治療を完了した日後とされているものについては、矯正治療を完了した日とします。 | |||||||||
| 文部科学省 | 学校保健安全法 (目的) 第一条 この法律は、学校における児童生徒等及び職員の健康の保持増進を図るため、学校における保健管理に関し必要な事項を定めるとともに、学校における教育活動が安全な環境において実施され、児童生徒等の安全の確保が図られるよう、学校における安全管理に関し必要な事項を定め、もつ学校教の円滑実施との成果の確保に資することを目的とする。 (健康診断の方法及び技術的基準等) 第十七条 健康診断の方法及び技術的基準については、文部科学省令で定める。 学校保健安全法施行令 (検査の項目) 第二条 就学時の健康診断における検査の項目は、次のとおりとする。 六 歯及び口腔の疾病及び異常の有無 学校保健安全法施行規則 第二章 健康診断 第一節 就学時の健康診断 (方法及び技術的基準) 第三条 九 歯及び口腔の疾病及び異常の有無は、齲歯、歯周疾患、不正咬合その他の疾病及び異常について検査する。 (事後措置) 第九条 学校においては、法第十三条第一項の健康診断を行つたときは、二十一日以内にその結果を幼児、児童又は生徒にあつては当該幼児、児童又は生徒及びその保護者(学校教育法(昭和二十二年法律第二十六号)第十六条に規定する保護者をいう。)に、学生にあつては当該学生に通知するとともに、次の各号に定める基準により、法第十四条の措置をとらなければならない。 一 疾病の予防処置を行うこと。 二 必要な医療を受けるよう指示すること。 三 必要な検査、予防接種等を受けるよう指示すること。 四 療養のため必要な期間学校において学習しないよう指導すること。 五 特別支援学級への編入について指導及び助言を行うこと。 六 学習又は運動・作業の軽減、停止、変更等を行うこと。 七 修学旅行、対外運動競技等への参加を制限すること。 八 机又は腰掛の調整、座席の変更及び学級の編制の適正を図ること。 九 その他発育、健康状態等に応じて適当な保健指導を行うこと。 第四章 学校医、学校歯科医及び学校薬剤師の職務執行の準則 (学校歯科医の職務執行の準則) 第二十三条 学校歯科医の職務執行の準則は、次の各号に掲げるとおりとする。 一 学校保健計画及び学校安全計画の立案に参与すること。 二 法第八条の健康相談に従事すること。 三 法第九条の保健指導に従事すること。 四 法第十三条の健康診断のうち歯の検査に従事すること。 五 法第十四条の疾病の予防処置のうち齲う歯その他の歯疾の予防処置に従事すること。 六 市町村の教育委員会の求めにより、法第十一条の健康診断のうち歯の検査に従事すること。 七 前各号に掲げるもののほか、必要に応じ、学校における保健管理に関する専門的事項に関する指導に従事すること。 2 学校歯科医は、前項の職務に従事したときは、その状況の概要を学校歯科医執務記録簿に記入して校長に提出するものとする。 別表第一
| 学校歯科健診 不正咬合診断とその事後処置の医療義務/医療倫理について ☛ 文部科学省令:健康診断の方法 ◎ 健康診断 ◎ 健康診断マニュアル ◎ 【事務連絡】児童,生徒,学生 1 「歯列・咬合」の欄 歯列の状態、咬合の状態について、 異常なし、 定期的観が必要、 専門医(歯科医師)による診断が必要、 の3区分について、それぞれ 0、1、2で記入する。  ☛ 就学時の健康診断マニュアル 平成29年度改訂 日本学校保健会 ☛ 学校保健法施行令,施行規則では,不正咬合は疾病として記載されている. ↳ 国際疾病分類(ICD-10)でも同様. ICD-11 Version: 02/2022 ICDの概要について ICD-11の国内の公的統計への適用について ☛ 健康診断後の事後処置として,21日以内に結果を児童又は生徒本人と保護者へ通知し,結果に基づいた,疾病の予防処置を行い,又は治療を指示し,並びに運動及び作業を軽減する等適切な措置をとる. ← 具体的には,左記参照. ※ 多くの自治体意見書,国民の請願.日本に生まれた子どもたちの健やかな口腔の健康発育が達成できるよう,「子どもの歯科矯正の保険適用」を実現にはどうすればよいだろうか? Q: ①法令上, ②公益財団法人日本学校保健会 ③日本学校歯科医会 の3者における健康診断の目的の相違,医療従事者の義務と倫理的問題について ↳ それぞれの立場での「健康の社会的決定要因」への対応の事例を考える. 学校歯科健診における事後措置の問題点について (不正咬合の事後処置に対する健康の社会的決定要因への制度是正について) 参考: ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国) ☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010) ☛ 米国において公的医療保険となる「医学的に必要な歯科矯正」の基準 ●子どもの歯科矯正への保険適用による下記の解消は? 文部科学省初等中等教育局健康教育・食育課 学校歯科健康診断における歯列・咬合の検査について(事務連絡 令和4年3月30日) 学校歯科健康診断における歯列・咬合の事後処置についてのお願い(令和4年4月7日) 学校における健康診断の在り方等に関する意見 学校における健康診断は、家庭における健康観察を踏まえ、学校生活を送るに当たり支障があるかどうかについて、疾病をスクリーニングし健康状態を把握するという役割と、学校における健康課題を明らかにして健康教育に役立てるという、大きく二つの役割がある。このことについて、学校関係者や保護者の間で、共通の認識を持つことが重要である。 (3)歯と口腔(こう<う)の領域 〇歯科検診におけるむし歯や歯肉炎等の結果を踏まえ、歯と口腔(こう<う)の課題だけではなく、子供の健康そのものの保持増進を固るという取組が必要になってくる。すなわち、生活習慣病の予防という観点にも注目し、健康相談や保健指導と関連させながら、歯科検診の更なる充実を図ることが必要となる。歯科検診は「疾病発見型のスクリーニング」ではなく「健康志向(健康増進)型のスクリーニング」であることに意義がある。 〇今後は、歯列咬合(しれつこうごう)及び顎関節についても大きな課題となってくる。これらは、「食べ物を取り込み、食べる」機能、「表情をつくり、話す」機能及び「運動を支え、体のバランスをとる」機能等に直接関わっており、生活の質に関係してくるため、学校歯科医はもちろん、教諭、養護教諭をはじめとする教職員にも、その重要性の共有が求められている。 ☛ 学校では,心や身体の疾病の通院加療のために,授業を欠席したり早退することへの理解と配慮,個人個人の障害や体の多様性を理解許容し,生徒,先生もお互いに助け合う社会を学ぶしくみ. 児童生徒等の健康診断マニュアル 平成27年度改訂 公益財団法人 日本学校保健会 歯及び口腔の疾病及び異常の有無(p.44~) p.84: 第2章 健康診断時に注意すべき疾病及び異常 健康診断を実施する際に,念頭に置いた方がよい疾患及び異常等について,診療科ごとに記述する. 5 歯科口腔外科関連 3 歯列(歯並び)と咬合(噛み合わせ) 歯が健全な状態にあっても,歯列不正・咬合異常があると,咀嚼や発音(構音)などの口腔の機能は十分に営まれないこともある.また,これらの所見は顔貌を特徴付け,ときに児童生徒の心理状態にも影響を及ぼす.歯列不正・咬合異常の直接的な原因になる爪噛み,指しゃぶりなどの口に関する習癖や,口呼吸の誘因になる鼻咽頭疾患が見られるときは,改善のための対処が必要である.健康診断での歯列不正・咬合異常の検出は,不正・異常を有する児童生徒等に対し矯正治療の勧めをすることが第一義的な目的ではなく,給食などの学校生活や,発音などの学習上影響を及ぼす口腔機能への配慮や,むし歯,歯周病なども発生しやすいなどの将来を見据えての生活指導を重視すべきである. ↳ Q:歯科の健康診断を行ったところ歯列不正・咬合異常があった.診断を行った医師・歯科医師は,学校保険安全法施行規則にも記載されているように,患者が必要な医療を受けるように指示する医学的・医療倫理上の義務がある.しかしながら,このマニュアルでは,必要な医療を受けるのではなく,給食でうまく噛めない児童や,発音がうまくできない児童に配慮し,むし歯や歯周病の誘因になることの生活指導を重視すること,矯正治療の勧めをすることが目的ではないと書かれている. 矯正歯科治療に関する相談,また学校生活での矯正治療中の発音,摂食など機能上の問題などの課題が見られる場合は,養護教諭及び学校歯科医との健康相談を通じての連携が大切であり,学校歯科医はかかりつけ歯科医との連携の橋渡しをすることが重要である. 4. 歯列・咬合の健康診断の判定基準について *歯列咬合に関しては、小学校低学年から中学校にかけては乳歯から永久歯への交換が行われることと顎骨の成長発育が盛んなことから、変化の激しい時期に当たり、短時間で判断するのは容易ではない。 大切なことは、学校における歯科健康診断での判定は、矯正治療の必要性を判断するということではない。将来、口腔の健康、全身の健康にとってどのようなリスクが考えられるかを、学校保健教育の視点から教育し、認識させることが必要である。 ☛ 日本学校歯科医会の健康診断マニュアルでは,健康診断の目的は治療の必要性を判断することではないと記載されている.以下の問題について議論する. ↳ 法令上・医療倫理上の問題点 ↳ 医師,歯科医師の義務について ↳ 児童生徒の社会経済的な健康格差への配慮は? ☛ そうであれば,社会的決定要因としての制度是正すべきではないか? 参考: ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国) ☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010) ☛ 米国において公的医療保険となる「医学的に必要な歯科矯正」の基準 歯列・咬合については、子どもの発達段階に応じた保健指導・健康相談を重要視し、口腔機能の発達及びその重要性、家庭との連携の視点から保健調査票の活用等について留意する必要がある。 0:異常なし 1:定期的観察が必要 2:専門医(歯科医師)による診断が必要 *矯正治療中のものは判定「1」に含む。 *判定「2」については「保健調査票」の活用により、家庭との連携・個別の保健指導や健康相談を重視し、本人・保護者等の意向により矯正治療を行わない場合等は、経過観察として管理する場合もある. | ||||||||
初等中等教育局 健康教育・食育課 | 学校歯科健康診断における歯列・咬合の検査について | 学校歯科健康診断における歯列・咬合の検査について(事務連絡 令和4年3月30日) 学校医:公益財団法人 日本学校保健会 学校歯科医:公益財団法人 日本学校歯科医会 学校薬剤師:日本薬剤師会 学校薬剤師部会(日本学校薬剤師会は2011に学校薬剤師会へ移行) | ||||||||
公益社団法人 日本学校歯科医会 学校歯科健康診断における歯列・咬合の事後処置についてのお願い(令和4年4月7日) ☛ 非常に長く難解な言い回し文章であり,たとえば英訳は不可能で,具体的に何をお願いしようとしているのか理解が難しい.おそらく,学校健診で不正咬合・咬合異常を指摘された子どもたちの中には,それぞれの経済的理由により,我が国においては未だ公的医療保険の対象となっていない歯列矯正医療へのアクセスが困難な患者が多くいる.こうした事実は,われわれ矯正歯科医は臨床の現場において,日常的に日々接しており大変残念なことであり何とかしたいと思っている. 例えば,歯列矯正を希望して受診された親子.検査後の診断において50万円~100万円程度の医療費を提示すると,娘:お母さん,やっぱり治療はしたくない.保護者(母):なんで..保護者と娘(中学生)が親子げんかになる.家庭の事情を思う娘と,娘の口元をきれいにしたいと思う母.こういうシーンは何度もあったが,我が国は未だに歯列矯正は美容らしい. 子どもの権利条約の締結国として,また国民の声,多くの自治体意見書などに声を傾け,ガラパゴス化している我が国の子供の歯科矯正に関する健康格差の是正をお願いしたい. 社会全体でなすべき規範: ・健康は人権であるという視点.生存権 健康権 生命権 幸福追求権 子ども権利条約 ・すべての国民に負担可能な費用で医療サービスを提供すること ・過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること ・常に視点は低・中所得の人々におくことで,国家としての健康指標の改善が初めてなされること 参考: ☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国) ☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010) ☛ 米国において公的医療保険となる「医学的に必要な歯科矯正」の基準 ― 歯列不正は誰の責任か? 患者 ・子ども/児童 ・保護者/親 ・養護教諭 医療従事者 ・学校歯科医 ・矯正歯科学会 ・厚生労働省 ・文部科学省 ●社会(伝統的な慣行)→ 健康の社会的決定要因 ・政策立案者(衆議院議員/参議院議員) | ||||||||||
| 学校教育法 第九章 大学 第八十三条 大学は、学術の中心として、広く知識を授けるとともに、深く専門の学芸を教授研究し、知的、道徳的及び応用的能力を展開させることを目的とする。 ② 大学は、その目的を実現するための教育研究を行い、その成果を広く社会に提供することにより、社会の発展に寄与するものとする。 | ② 我が国における歯科矯正学は,社会経済的要因による医療へのアクセスに格差があることから,その成果が国民へ広く公平に提供することができいるとはいえない.所得格差による受診機会の社会的勾配が認められる. 解決策: 社会的決定要因(医療制度)の是正により,子どもの健康に関する問題(子どもの権利条約など)を解消し,社会経済的な医療アクセスへの不平等を取り払う. | |||||||||
| 総務省 | 統計法 第一章 総則 (目的) 第一条 この法律は、公的統計が国民にとって合理的な意思決定を行うための基盤となる重要な情報であることにかんがみ、公的統計の作成及び提供に関し基本となる事項を定めることにより、公的統計の体系的かつ効率的な整備及びその有用性の確保を図り、もって国民経済の健全な発展び国民生活向上に与するとを目とする。 (定義) 第二条 この法律において「行政機関」とは、法律の規定に基づき内閣に置かれる機関若しくは内閣の所轄の下に置かれる機関、宮内庁、内閣府設置法(平成十一年法律第八十九号)第四十九条第一項若しくは第二項に規定する機関又は国家行政組織法(昭和二十三年法律第百二十号)第三条第二項に規定する機関をいう。 9 この法律において「統計基準」とは、公的統計の作成に際し、その統一性又は総合性を確保するための技術的な基準をいう。 (統計基準の設定) 第二十八条 総務大臣は、政令で定めるところにより、統計基準を定めなければならない。 | 「疾病、傷害及び死因の統計分類」 「疾病及び関連保健問題の国際統計分類:International Statistical Classification of Diseases and Related Health Problems(以下「ICD」と略)」とは、異なる国や地域から、異なる時点で集計された死亡や疾病のデータの体系的な記録、分析、解釈及び比較を行うため、世界保健機関憲章に基づき、世界保健機関(WHO)が作成した分類である。 国際疾病分類:K07 - 歯顎顔面(先天)異常[不正咬合を含む] K07.0 - 顎の大きさの著しい異常 ☛ 統計法では,顎変形症 K07 の大区分の記載.区分詳細の上下歯列弓の位置関係の異常,歯の位置異常,不正咬合については空欄.「傷病名」の分類として総務大臣により定められているが,国際分類との十分な整合性が得られていない.
| ||||||||
| 地方自治法 第一編 総則 第一条 この法律は、地方自治の本旨に基いて、地方公共団体の区分並びに地方公共団体の組織及び運営に関する事項の大綱を定め、併せて国と地方公共団体との間の基本的関係を確立することにより、地方公共団体における民主的にして能率的な行政の確保を図るとともに、地方公共団体の健全な発達を保障することを目的とする。 第九十九条 普通地公共団体の議会は、当該普通地方公共団体の公益に関する事件につき意見書を国会又は関係行政庁に提出することができる。 | 自治体からの意見書: 1998年10月31日に公明広島県本部の方とそれから歯科矯正の保険適用を求める会の方々が一万人を超える署名簿を厚生省に提出して、小泉厚生大臣に快く受け取っていただいた 平成10年4月7日 第147回国会 参議院 国民福祉委員会 第5号 その後の自治体からの意見書 平成12年3月29日 三鷹市議会 平成12年3月30日 東京都議会 平成29年9月15日 甲府市議会 第198回国会 衆議院 厚生労働委員会 第23号 令和元年6月26日 子供の歯科矯正への保険適用の拡充に関する請願(宮川典子君紹介)(第二一二三号) 令和元年6月11日 第198回国会 参議院 内閣委員会 第23号 地方自治法(左記)の規定による自治体からの衆・参議院議長,内閣総理大臣,財務,文部科学,厚生労働大臣への意見書. 令和2年3月25日 兵庫県議会 令和2年6月25日 東村山市 令和3年9月3日 山梨県中央市議会 令和3年9月24日 山梨県上野原市議会 令和3年9月30日 大月市議会 令和3年10月21日 奈良県議会 令和3年12月2日 広島県議会 令和3年12月9日 大和高田市 令和4年3月25日 橿原市議会 - - - 各自治体の文面例① 歯科矯正への保険適用に関する意見書 健康な身体を保つために、歯は重要な働きをしている。しかし、近年子どもたちの嗜好は、固いものより軟らかいものを好む傾向があり、噛むことが少なくなったこともあって、顎の発達が悪く歯並びの悪い子どもが多くなったと言われている。 乱れた歯並びや不正咬合は、外見の悪さやそれによる心的な影響だけでなく、虫歯や歯周病、顎関節症などの原因にもなり、更には、脳の発達にまで悪い影響を与えると言われている。このような理由から、既に学校の歯科検診に歯並びの項目が設けられたところである。 また、大人になってから歯並びが悪くなった場合でも、上手に噛めないことにより、食物の消化が悪いなど、健康に様々な影響が現れるため、中年からの歯科矯正の意義を認める歯科医もいる。 不正咬合は、歯科矯正により、ほぼ 100%治るところである。しかし、歯科矯正で、健康保険が適用されるのは唇顎口蓋裂や顎変形症などの顎の手術を伴う特殊な場合だけで、それ以外の場合は、治療費が一般的に50万円から 100万円と余りにも高額で全額自己負担のため、治療を断念する人も少なくない。 よって、東京都議会は、政府に対し、国民の健康増進に資するため、医療上の機能回復を目的とする歯科矯正を保険適用の対象とするよう強く要請する。 以上、地方自治法第99条第2項の規定により意見書を提出する。 平成12年3月30日 東京都議会議長 渋谷守生 内閣総理大臣 厚生大臣 自治大臣 あて提出 - - - 文面例② 子どもの歯の矯正治療に保険適用を求める意見書 現在、歯の矯正治療の保険適用範囲は、特定の手術が必要な場合や、特定の疾患に起因するものなどごく狭い範囲に限定されており、原則として保険が適用となっていない。そのため、義務教育である小中学校の健康診断の結果、「要治療」と診断された場合であっても全額自己負担で治療しなければならない。歯並びが悪いと、全身の健康に大きな悪影響を与えることをはじめ、職業選択にも影響が出ることが懸念される。 一般的に永久歯からの歯の矯正治療には、精密検査で5万円程度、矯正費用は30万円~70万円、毎回の診察には5千円~1万円と、総額で65万円~95万円かかるとされている。このような中、保険適用がされないままでは、経済的理由により子どもの歯の治療ができないという家庭が生じることが指摘されている。 日本学校歯科医会によると「歯並びが悪いと全身に影響を及ぼすため、健診項目から『歯列・咬合』を外すことはできない」としている。学校健診で要治療となり受診した際に保険が適用されない項目は『歯列・咬合』だけであると、指摘されている。 東京都歯科保険医協会の調査では、小中学校歯科健診で「要治療」とされた子どもの受診率は47.41%という調査結果が出ている。 学校健診の結果、「要治療」と診断され、治療の受診結果を学校に提出することが求められているにも関わらず、保険が適用されないということは制度として不整合があると考える。 よって、美容整形に該当しない子どもの歯の矯正治療に保険適用をすることを求める。 以上、地方自治法第99条の規定により意見書を提出する。 ●●県議会 | |||||||||
| 厚生労働省 | 成育基本法(略称:平成30年12月14日公布) 成育過程にある者及びその保護者並びに妊産婦に対し必要な成育医療等を切れ目なく提供するための施策の総合的な推進に関する法律(平成三十年法律第百四号) 成育過程にある者及びその保護者並びに妊産婦に対し必要な成育医療等を切れ目なく提供するための施策の総合的な推に関す法律施令(令元年政令第百七十号) 成育医療等協議会 健やか親子21(第2次) | 成育医療等の提供に関する施策の総合的な推進に関する基本的な方針(令和3年2月) Ⅰ 成育医療等の提供に関する施策の推進に関する基本的方向 1 成育医療等の現状と課題 (少子化の進行及び人口減少) (出産年齢の上昇と平均理想子ども数、平均予定子ども数の低下). (女性の健康に関する課題) (妊産婦の特性と診療における配慮) (妊産婦のメンタルヘルス) (低出生体重児の割合の増加) (子どものこころの問題) 子どもの発達特性,バイオサイコソーシャルの観点(身体的・精神的・社会的な観点) (学童期・思春期における全般の問題) この時期に科学的根拠に基づいた健康に関する正しい知識を身に付けること、自身の心身の健康に関心を持つことは、生涯の健康づくりのための行動変容に向けた大事な一歩となる。こうした観点から、性に関すること、肥満や痩せなど自身の体に関すること、 運動や食生活などの生活習慣に関すること、がんに関することなど健康教育の充実 (10 代における問題) (食生活等生活習慣に関する課題) (妊産婦及び乳幼児における口腔) 妊産婦については、ホルモンバランスの変化、嗜好の変化等によって、う蝕や歯周病が進行しやすいため、口腔清掃がより重要となる時期である。また、乳幼児についても、う蝕の予防のみならず、歯周病の初期である歯肉炎予防を行うとともに、しっかりと噛んで食べることができるよう、歯並びや噛み合わせ、口腔機能の観点からの対策等を行うことも重要である。保護者が乳幼児の歯と口の健康を管理することができるようになるためにも、家庭や保育所、幼稚園等において、歯磨きやよく噛むことの重要性についての教育が重要である。 ☛ 歯,歯列の大きさ・位置異常という疾病による口腔機能の低下に対して歯科矯正の保険適用がない. 基本的な方針に合致していないため,制度の是正が必要? 成長過程にある子どもの口腔の成育医療を切れ目なく提供する(国民の健康格差). (子どもの歯科矯正の保険適用による経済的負担からの健康格差の解消). (児童虐待) (父親の孤立) (子育て世代の親を孤立させない地域づくり) (自然災害時や感染症発生時等における課題) 2 成育医療等の提供に関する施策の推進に向けた基本的な考え方. 3 関係者の責務及び役割. Ⅱ 成育医療等の提供に関する施策に関する基本的な事項. 1 成育過程にある者及び妊産婦に対する医療. (1)周産期医療等の体制 . (2)小児医療等の体制. (3)その他成育過程にある者に対する専門的医療等. 2 成育過程にある者等に対する保健 . (1)総論 (2)妊産婦等への保健施策. (3)乳幼児期における保健施策 (4)学童期及び思春期における保健施策. しっかりと噛んで食べることができるよう、健全な口腔機能の保持・増進を図る。 ☛ 上記に同じ (5)生涯にわたる保健施策. (6)子育てや子どもを育てる家庭への支援. 3 教育及び普及啓発 (1)学校教育及び生涯学習. (2)普及啓発 4 記録の収集等に関する体制等 (1)予防接種、乳幼児健康診査、学校における健康診断に関する記録の収集、管理・活用等に関する体制、データベースその他の必要な施策 (2)成育過程にある者が死亡した場合におけるその死亡原因に関する情報の収集、管理・活用等に関する体制、データベースその他の必要な施策 (3)ICTの活用による成育医療等の施策の推進 5 調査研究 6 災害時等における支援体制の整備 7 成育医療等の提供に関する推進体制等 これからの小児歯科医療のあり方について(日本小児歯科学会) | ||||||||
| 医政局 歯科保健課 | 健康日本21(歯の健康) 国民の健康の増進に関する基本的な方向として ①健康寿命の延伸と健康格差の縮小 ②生活習慣病の発症予防と重症化予防の徹底 ③社会生活を営むために必要な機能の維持及び向上 ④健康を支え、守るための社会環境の整備 ⑤栄養・食生活、身体活動・運動、休養、飲酒、喫煙及び歯・口腔の健康に関する生活習慣の改善及び社会環境の改善 の5つを掲げ、この5つの方向に沿った 53 項目の具体的な目標を設定 歯・口腔の健康についての5項目は現在歯科保健課で議論しているところらしい. 歯科疾患実態調査 この調査は、わが国の歯科保健状況を把握し、歯科口腔保健の推進に関する基本的事項及び健康日本21(第二次)において設定した目標の評価等、今後の歯科保健医療対策を推進するための基礎資料を得ることを目的とする. | ☛ 「健康格差の縮小」は,健康日本21の基本的方向の最優先課題であるが,歯列矯正を経済的理由から享受できない子供が多い. ⇒ 自治体意見書,請願が多数. 成育基本法の理念との整合性について 歯科疾患実態調査 主な調査事項 1)性別 2)生年月日 3)歯や口の状態 4)歯をみがく頻度 5)歯や口の清掃状況 6)フッ化物応用の経験の有無 7)顎関節の異常 8)歯の状況 9)補綴の状況 10)歯肉の状況 11)歯列・咬合の状況 果の概要:学童期の被調査者数が少ない(15-19才: 51名,総数でも3,820名).結果については信頼性,バイアスに注意を要する. | ||||||||
| 健康局 健康課栄養指導室 | 健康日本21<平成12~24年度> 健康日本21(歯の健康)PDF 健康日本21(第二次) 健康増進法 第三章 国民健康・栄養調査等 (国民健康・栄養調査の実施) 第十条 厚生労働大臣は、国民の健康の増進の総合的な推進を図るための基礎資料として、国民の身体の状況、栄養摂取量及び生活習慣の状況を明らかにするため、国民健康・栄養調査を行うものとする。 健康増進法施行規則 第三章 国民健康・栄養調査等 (国民健康・栄養調査の実施) 第十条 厚生労働大臣は、国民の健康の増進の総合的な推進を図るための基礎資料として、国民の身体の状況、栄養摂取量及び生活習慣の状況を明らかにするため、国民健康・栄養調査を行うものとする。 (国民健康・栄養調査の調査事項) 第一条 健康増進法(平成十四年法律第百三号。以下「法」という。)第十条第一項に規定する国民健康・栄養調査は、身体状況、栄養摂取状況及び生活習慣の調査とする。 4 第一項に規定する生活習慣の調査は、調査従事者が、被調査者ごとに、厚生労働大臣の定める調査票を配布し、次に掲げる事項が記入された調査票の提出を受けることによって行う。 六 歯の健康保持習慣の状況 | 令和元年 国民健康・栄養調査報告2019(令和2年12月) 第98表 歯の本数の分布(p.222) -年齢階級別,人数,割合-総数・男性・女性,20歳以上 第99表 咀嚼の状況(p.223) -年齢階級別,人数,割合-総数・男性・女性,20歳以上 第100表 食べ方や食事中の様子(p.224) -年齢階級別,人数,割合-総数・男性・女性,20歳以上 ☛ | ||||||||
| 保険局 医療課 | 医療法 健康保険法 保険医療機関及び保険医療養担当規則(療担規則) (診療の具体的方針) 第二十条 医師である保険医の診療の具体的方針は、前十二条の規定によるほか、次に掲げるところによるものとする。 九 歯科矯正 歯科矯正は、療養の給付の対象として行つてはならない。ただし、別に厚生労働大臣が定める場合においては、この限りでない。 | 歯科矯正は、別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生(支)局長に届け出た保険医療機関において行う別に厚生労働大臣が定める疾患に起因した咬合異常、前歯及び小臼歯の永久歯のうち3歯以上の萌出不全に起因した咬合異常(埋伏歯開窓術を必要とするもの)又は別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生(支)局長に届け出た保険医療機関において行う顎変形症(顎離断等の手術を必要とするものに限る。)の手術の前後における療養に限り保険診療の対象とする。 <別に厚生労働大臣が定める場合> ① 別に厚生労働大臣が定める疾患に起因した咬合異常 ② 前歯及び小臼歯の永久歯のうち3歯以上の萌出不全に起因した咬合異常(埋伏歯開窓術を必要とするもの)平成30年(2018)改訂により追加, 令和4年(2022)改訂により「小臼歯」を追加. ③ 顎変形症(顎離断等の手術を必要とするものに限る。)平成2年(1990)改訂により追加,平成8年(1996)より顎口腔機能診断施設基準が追加. 令和4年度診療報酬改定の概要【歯科】,p.77. 歯科矯正治療は不正咬合(歯並びが悪い)患者に対する治療であるが、咀嚼機能の改善と同時に、審美的(美容的)要素も大きいため、原則的に保険給付外となっている。 ただし、疾患に起因する咬合異常が認められる場合、3歯以上の永久歯萌出不全又は顎変形症(顎離断等の手術を必要とするものに限る)に限り、保険給付の対象としている。 | ||||||||
| 生活保護法 第一章 総則 (この法律の目的) 第一条 この法律は、日本国憲法第二十五条に規定する理念に基き、国が生活に困窮するすべての国民に対し、その困窮の程度に応じ、必要な保護を行い、その最低限度の生活を保障するとともに、その自立を助長することを目的とする。 | ||||||||||
| 歯科口腔保健の推進に関する法律(通称:歯科口腔保健法) (的) 第一条 この法律は、口腔の健康が国民が健康で質の高い生活を営む上で基礎的かつ重要な役割を果たしているとともに、国民の日常生活における歯科疾患の予防に向けた取組が口腔の健康の保持に極めて有効であることに鑑み、歯科疾患の予防等による口腔の健康の保持(以下「歯科口腔保健」という。)の推進にし、基本理を定め、並びに国及び地方公共団体の責務等を明らかにするとともに、歯科口腔保健の推進に関する施策の基本となる事項を定めること等により、歯科口腔保健の推進に関する施策を総合的に推進し、もって国民保健の向上に寄与することを目的とする。 | ||||||||||
| 外務省 | 児童の権利条約(児童の権利に関する条約) 第1部 第1条 この条約の適用上、児童とは、18歳未満のすべての者をいう。ただし、当該児童で、その者に適用される法律によりより早く成年に達したものを除く。 第24条 1 締約国は、到達可能な最高水準の健康を享受すること並びに病気の治療及び健康の回復のための便宜を与えられることについての児童の権利を認める。締約国は、いかなる児童もこのような保健サービスを利用する権利が奪われないことを確保するために努力する。 2 締約国は、1の権利の完全な実現を追求するものとし、特に、次のことのための適当な措置をとる。 (a) 幼児及び児童の死亡率を低下させること。 (b) 基礎的な保健の発展に重点を置いて必要な医療及び保健をすべての児童に提供することを確保すること。 (c) 環境汚染の危険を考慮に入れて、基礎的な保健の枠組みの範囲内で行われることを含めて、特に容易に利用可能な技術の適用により並びに十分に栄養のある食物及び清潔な飲料水の供給を通じて、疾病及び栄養不良と闘うこと。 (d) 母親のための産前産後の適当な保健を確保すること。 (e) 社会のすべての構成員特に父母及び児童が、児童の健康及び栄養、母乳による育児の利点、衛生(環境衛生を含む。)並びに事故の防止についての基礎的な知識に関して、情報を提供され、教育を受ける機会を有し及びその知識の使用について支援されることを確保すること。 (f) 予防的な保健、父母のための指導並びに家族計画に関する教育及びサービスを発展させること。 3 締約国は、児童の健康を害するような伝統的な慣行を廃止するため、効果的かつ適当なすべての措置をとる。 4 締約国は、この条において認められる権利の完全な実現を漸進的に達成するため、国際協力を促進し及び奨励することを約束する。これに関しては、特に、開発途上国の必要を考慮する。 | |||||||||
| こども家庭庁 | こども政策の基本理念 | 全てのこどもの健やかな成長、 Well-beingの向上 常にこどもの最善の利益を第一に考え、こどもに関する取組・政策をわが国社会の真ん中に据えて(「こどもまんなか社会」)、こどもの視点で、こどもを取り巻くあらゆる環境を視野に入れ、こどもの権利を保障し、こどもを誰一人取り残さず、健やかな成長を社会全で後押し。 〇そのための新たな司令塔として、こども家庭庁を創設。 こども家庭庁設置法 第一章 総則 第二章 こども家庭庁の設置並びに任務及び所掌事務等 第二節 こども家庭庁の任務及び所掌事務等 (任務) 第三条 こども家庭庁は、心身の発達の過程にある者(以下「こども」という。)が自立した個人としてひとしく健やかに成長することのできる社会の実現に向け、子育てにおける家庭の役割の重要性を踏まえつつ、こどもの年齢及び発達の程度に応じ、その意見を尊重し、その最善の利益を優先して考慮することを基本とし、こども及びこどものある家庭の福祉の増進及び保健の向上その他のこどもの健やかな成長及びこどものある家庭における子育てに対する支援並びにこどもの権利利益の擁護に関する事務を行うことを任務とする。 2 前項に定めるもののほか、こども家庭庁は、同項の任務に関連する特定の内閣の重要政策に関する内閣の事務を助けることを任務とする。 3 こども家庭庁は、前項の任務を遂行するに当たり、内閣官房を助けるものとする。 (所掌事務) 第四条 こども家庭庁は、前条第一項の任務を達成するため、次に掲げる事務をつかさどる。 一 小学校就学前のこどもの健やかな成長のための環境の確保及び小学校就学前のこどものある家庭における子育て支援に関する基本的な政策の企画及び立案並びに推進に関すること。 二 子ども・子育て支援法(平成二十四年法律第六十五号)の規定による子ども・子育て支援給付その他の子ども及び子どもを養育している者に必要な支援に関すること(同法第六十九条第一項の規定による拠出金の徴収に関することを除く。)。 三 就学前の子どもに関する教育、保育等の総合的な提供の推進に関する法律(平成十八年法律第七十七号)に規定する認定こども園に関する制度に関すること。 四 こどもの保育及び養護に関すること。 五 こどものある家庭における子育ての支援体制の整備並びに地域におけるこどもの適切な遊び及び生活の場の確保に関すること。 六 こどもの福祉のための文化の向上に関すること。 七 母子家庭及び父子家庭並びに寡婦の福祉の増進に関すること。 八 第四号から前号までに掲げるもののほか、こども、こどものある家庭及び妊産婦その他母性の福祉の増進に関すること。 九 こどもの安全で安心な生活環境の整備に関する基本的な政策の企画及び立案並びに推進に関すること。 十 独立行政法人日本スポーツ振興センターが行う独立行政法人日本スポーツ振興センター法(平成十四年法律第百六十二号)第十五条第一項第七号に規定する災害共済給付に関すること。 十一 青少年が安全に安心してインターネットを利用できる環境の整備等に関する法律(平成二十年法律第七十九号)第八条第一項に規定する基本計画の作成及び推進に関すること。 十二 こどもの保健の向上に関すること(児童福祉法(昭和二十二年法律第百六十四号)の規定による小児慢性特定疾病医療費の支給等に関することを除く。)。 十三 妊産婦その他母性の保健の向上に関すること。 十四 成育過程にある者及びその保護者並びに妊産婦に対し必要な成育医療等を切れ目なく提供するための施策の総合的な推進に関する法律(平成三十年法律第百四号)第十一条第一項に規定する成育医療等基本方針の策定及び推進に関すること。 十五 旧優生保護法に基づく優生手術等を受けた者に対する一時金の支給等に関する法律(平成三十一年法律第十四号)の規定による一時金の支給等に関すること。 十六 こどもの虐待の防止に関すること。 十七 いじめ防止対策推進法(平成二十五年法律第七十一号)の規定によるいじめの防止等に関する相談の体制その他の地域における体制の整備に関すること。 十八 前二号に掲げるもののほか、こどもの権利利益の擁護に関すること(他省の所掌に属するものを除く。)。 十八の二 こども基本法(令和四年法律第七十七号)第九条第一項に規定するこども大綱の策定及び推進に関すること。 十九 少子化社会対策基本法(平成十五年法律第百三十三号)第七条第一項に規定する大綱の策定及び推進に関すること。 二十 子ども・若者育成支援推進法(平成二十一年法律第七十一号)第八条第一項に規定する子ども・若者育成支援推進大綱の策定及び推進に関すること。 二十一 前号に掲げるもののほか、子ども・若者育成支援(子ども・若者育成支援推進法第一条に規定する子ども・若者育成支援をいう。次項第三号において同じ。)に関する関係行政機関の事務の連絡調整及びこれに伴い必要となる当該事務の実施の推進に関すること。 二十二 子どもの貧困対策の推進に関する法律(平成二十五年法律第六十四号)第八条第一項に規定する大綱の策定及び推進に関すること。 二十三 大学等における修学の支援に関する法律(令和元年法律第八号)の規定による大学等における修学の支援に関する関係行政機関の経費の配分計画に関すること。 二十四 こども、こどものある家庭及び妊産婦その他母性に関する総合的な調査に関すること。 二十五 所掌事務に係る国際協力に関すること。 二十六 政令で定める文教研修施設において所掌事務に関する研修を行うこと。 二十七 前各号に掲げるもののほか、法律(法律に基づく命令を含む。)に基づきこども家庭庁に属させられた事務 2 前項に定めるもののほか、こども家庭庁は、前条第二項の任務を達成するため、行政各部の施策の統一を図るために必要となる次に掲げる事項の企画及び立案並びに総合調整に関する事務(内閣官房が行う内閣法(昭和二十二年法律第五号)第十二条第二項第二号に掲げる事務を除く。)をつかさどる。 一 こどもが自立した個人としてひとしく健やかに成長することのできる社会の実現に向けた基本的な政策に関する事項 二 結婚、出産又は育児に希望を持つことができる社会環境の整備等少子化の克服に向けた基本的な政策に関する事項 三 子ども・若者育成支援に関する事項 3 前二項に定めるもののほか、こども家庭庁は、前条第二項の任務を達成するため、内閣府設置法第四条第二項に規定する事務のうち、前条第一項の任務に関連する特定の内閣の重要政策について、当該重要政策に関して閣議において決定された基本的な方針に基づいて、行政各部の施策の統一を図るために必要となる企画及び立案並びに総合調整に関する事務をつかさどる。 | 妊娠前から、妊娠・出産、新生児期、乳幼児期、学童期、思春期、青年期の一連の成長過程において、良質かつ適切な保健、医療、療育、福祉、教育を提供。 安全で安心して過ごせる多くの居場所を持ちながら、様々な学びや体験ができ、幸せな状態(Well-being)で成長できるよう、家庭、学校、職域、地域等が一体的に取り組む。 教育、福祉、保健、医療、雇用などに関係する機関や団体が密接にネットワークを形成し支援。18歳など特定の年齢で一律に区切ることなく、こどもや若者が円滑に社会生活を送ることができるようになるまで伴走。 | |||||||
- - - - - - - - - - - - - - - - - - - - - - - - - - - -
以下は,各国の歯科医療における公的保険政策に関するもの.
日本:
国会会議録検索システム :昭和22年(1947)7月7日の第1回 衆議院 厚生委員会 第2号~
第75回国会 衆院 社労働委員会 第24号 昭和50年6月26日
歯科医療に関する諸問題について
医の倫理の荒廃
差額徴収 診療拒否 領収書
マル秘文書
脱保険の問題 など
子どもの歯列矯正のついての議論
☛ 厚生労働省,文部科学,財務省(歯列を矯正するための費用)
第211回国会 参議院 予算委員会 令和5年3月1日 会議録
☛ 動画 子どもの医療費負担
各自治体における公費負担との兼ね合い
子どもの歯科矯正の必要性について
第208回国会 参議院 厚生労働委員会 第7号 令和4年4月7日 会議録
☛ 動画 子どもの歯列矯正は将来の疾病予防のために資する
第208回国会 参議院 消費者問題に関する特別委員会 第4号 令和4年3月15日 会議録
☛ 動画 子ども歯科矯治療の保険適用について
第204回国会 子どもの歯科矯正への保険適応の拡充に関する請願(厚生労働委員会 令和3年6月16日採択)
| 請願要旨 | |
| 子どもの歯や口腔の健康は、発育期における顎・顔面の骨格形成や咀嚼、発声(構音)、表情の発出等、良好な状態に維持・増進される必要がある。しかし、学校歯科健診という法定健診で疾患として指摘された咬合異常(不正咬合)は、健診結果の指示に従い受診しても保険適用外の治療となり放置されることも多い。学校健診には歯科だけでなくほかの健診もあるが、歯科のように保険適用外となる治療などな。さらに、保険適用外となっている歯科矯正については、初診料や相談料はもちろんのこと必要となる検査についても保険が適用されないため、受診すらできない子どもたちがいる。学校保健安全法による健診の場で指摘されたにもかかわらず対応できないというのは法の趣旨に反するものである。 ついては、子どもの歯科矯正に対する保険適用基準を拡充及び検討・実施されたい。 | |
| 処理経過(所管省庁における処理要領) 【主な所管省庁:厚生労働省】 | |
| 我が国の医療保険制度においては、基本的に、疾病、負傷等の発生を保険事故として保険給付が行われていることから、歯科矯正については、唇顎口蓋裂等の先天性疾患に起因する咬(こう)合異常や顎変形症による歯列不正など、疾患と咬合異常や歯列不正との関係が明らかな場合に保険給付の対象としているところであり、歯科医師がこうした疾患を疑って診察、検査等の必要な診療を行った場合も保険給付の対象としている。 保険給付の対象となる歯科矯正の範囲については、これまでも、安全性、有効性等の観点から、中央社会保険医療協議会(以下「中医協」という。)において議論の上、拡充してきているところであり、引き続き、関係学会の見解等も参考にしながら、中医協において議論を行ってまいりたい。 また、学校保健安全法(昭和三十三年法律第五十六号)第十三条第一項の規定により行われる児童生徒等の健康診断(以下単に「健康診断」という。)における咬合異常や歯列不正の検出は、児童生徒等に対し歯科矯正の勧奨を行うことを第一義的な目的とするものではなく、学習面を含む学校生活への配慮やう蝕(しよく)予防など、児童生徒等の将来を見据えた生活指導を行うことを重視すべきものであると考えている。 その上で、健康診断において咬合異常や歯列不正を指摘された児童生徒等に対して、学校と地域の歯科医療機関との間で連携しながら、養護教諭や学校歯科医による健康相談等の充実が図られるよう周知する。 引き続き、関係省庁において連携し、必要な取組を行ってまいりたい。 |
第204回国会 衆議院 文部科学委員会 第16号 令和3年5月26日 会議録
☛ 動画 児童生徒の歯科矯正に対する保険適用を求める声についての政府の対応について
第204回国会 参議院 文教科学委員会 第13号 令和3年5月20日 会議録
☛ 動画
第200回国会 子どもの歯科矯正に保険適応の拡充を求めることに関する請願(厚生労働委員会 令和元年12月)
【請願要旨】
☛ 疾病,負傷/病気の概念 ↔ 健康の増進とは
☛ 日本と欧米諸国における健康概念・医療目的の違いを理解する.
健康の定義は1946年に制定された.その後,英国では1947年に,米国では1948年に,歯列矯正は公的医療制度や資金投入すべき疾患に用された.Health is a state of complete physical, mental and ocial well-being and not merely the absence of disease or infirmity.
→ 日本においては,医療保険の給付は疾病・負傷に対するものに限定するという見解がが政府よりなされているが,学会の見解等も参考にしながら議論を行ってゆくとの回答.
→ 欧米では,well-being(WHO)肉体的・
→ UHC と 公衆衛生,グローバルヘルスの視座:
例えば,疾病・負傷でない保険給付として:
禁煙(2006):習慣ではなく依存症と診断し病気と捉えた.
肥満
不妊治療(2022):不妊治療の経済的負担の軽減を図るため.子供を持ちたいという方々の気持ちに寄り添い,少子化に対処し、誰もが安心できる社会保障(医療保険)制度を構築するという理由で保険適用が実現されたことが政府方針に記載されている.43才未満.人工授精・体外受精・顕微授精・胚培養・胚凍結・胚移植.
健康は人権であること.すべての国民に負担可能な費用で医療サービスを提供すること,また過大な医療費負担によって経済的破綻に陥ることがないように国民を保護することは国家の義務であること Global Health 101, 邦訳 グローバル ヘルス 世界の健康と対処戦略の最新動向
歯の位置異常,不正咬合による口腔衛生の健康格差.疾病,負傷と保険給付の概念 → 健康(肉体的,精神的,社会的)
| 政府見解 | 出典:第208回国会 参議院 厚生労働委員会 第7号 令和4年4月7日 会議 第208回国会 参議院 消費者問題に関する特別委員会 第4号 令和4年3月15日 会議 京都新聞(2021年10月14日) 請願要旨と処理経過(所管省庁における処理要領) 中央社会保険医療協議会 総会 第485回議事録(2021年8月4日) ☛ 対策 |
| 歯科矯正が保険適用にならない理由 ① | 公的医療保険は、疾病や負傷に伴う療養に給付するもの.歯科矯正は見た目などの審美的な要素も含まれるので、原則として適用外にしている ☛ 叢生,捻転,正中離開,移転歯,上顎前突,下顎前突,開咬,正中偏位,交叉咬合,過蓋咬合などは疾病であること.WHO「国際疾病分類 歯科学及び口腔科学」 にて コード分類(K07.0 ~ K07.6, p.69-71 )され,口腔(歯と顎)の 疾病 Disease として国際的に認知されている(厚生労働省翻訳).我国の歯科矯正の学問体系,審美的要素があるという理由から公的医療保険から除外されている社会文化的背景,経過を知る. ☛ 病気とは何か.医療とは何か.国民の幸せ.Well-being.病気と文化 ☛ 不妊治療,禁煙指導など:病気の概念の変化と捉え方,国民の幸福とは何かの原点へwell-being( ↪ 国民の経済的負担,国民の幸福追求権,口腔の健康格差の是正 |
| 歯科矯正が保険適用にならない理由 ② | 医療費の膨張で保険財政が厳しさを増していることも、保険適用外にしている ☛ 健康は人権であること.すべての国民に負担可能な費用で公平な医療サービスを提供すること,過大な医療費負担によって経済的破綻に陥ることがないように国民を保護すること,健康格差の是正は国家の義務であること ☛ 国民医療費の概況(令和元年2019年度) ↪ 歯科診療医療費は総医療費の 6.8%,保険財政上の影響は下記. ☛ 歯列不正の改善による歯周病予防,健康増進など? ☛ 適用範囲,制度設計からの試算.国民の口腔の健康格差の是正 |
| 歯科矯正が保険適用にならない理由 ③ | 歯科矯正に保険を適用した場合の費用を試算したデータはない ☛ そのようなことはないので下記参照. ☛ 例;平野吉子:歯並びの歯科矯正治療への医療保険適用の検討―健全な永久歯列をめざした予防的医療のミクロ経済分析 大阪府立大學經濟研究. 2009, 55(1), p.101-119 歯並びの歯科矯正治療への医療保険適用に関する財政的考察 |
| 歯科矯正が保険適用にならない理由 ④ | 今後どうしていくかは、関係学会の意見も踏まえて検討していく余地がある ☛ どうしていくか・・・・・> 医療倫理上,健康格差の是正,幸福追求権 関係学会からの意見 歯科界の自由診療に対する歴史 ↪ プロフェッショナリズム.医療と社会との契約の基礎.医師の利益より患者の利益を優先すること. |
| 歯科矯正が保険適用にならない理由 ⑤ | 保険給付の対象となる歯科矯正の範囲については、これまでも、安全性、有効性等の観点から、中央社会保険医療協議会(以下「中医協」という。)において議論の上、拡充してきているところであり、引き続き、関係学会の見解等も参考にしながら、中医協において議論を行ってまいりたい ☛ 第485回中央社会保険医療協議会にて,子どもの歯科矯正の保険適用についての要望発言が間宮委員からあるが議事録では全く議論されず終了.上記④の関係学会の意見待ちかと思われる. ☛ 我国の歯科矯正医療は,ごく一部の疾患を除くと公的にも民間にも医療保険制度がなく,国民は過大な経済的負担を強いられており,OECD諸国でも特異な国である.口腔の健康格差(歯列矯正),公的医療制度の是正 |
☛ 今後の課題:工程表,実態調査,ガイドライン,施設基準,制度設計(診療の流れと適用範囲:欧州諸国)
- - - - - - - - - - - - - - - - - - - - - - - - - - -
Oral health care in Europe: Financing, access and provision
6.6. 健康と美容のフロンティアである介入の範囲
129. 健康と美容のフロンティアに位置する治療がいくつかある。美容整形は一般に保険適用外である。しかし、場合によっては、再建手術や形成手術は「美容」とはみなされず、適用される可能性がある(例:けがの結果を修正する手術、乳房切除後の再建、唇裂や口蓋裂など特定の先天性欠損を治療するために必要な手術など)。乳房再建に関連する OECD 諸国の慣行は、均質ではない。歯列矯正治療も、医療上の必要性と美容上の目標との間の境界線が、少なくとも一般人の観点からは曖 昧である例である。
6.6.1. 乳房再建
130. 両側および対側の乳房切除術は、がん治療の一環として行われることがあるが、近年、家族歴および/またはBRCA1/BRCA2の疾患原因となる変異を有する高リスク女性の間で予防医療として用いられることも多くなっている。
131. 乳房切除後、切除した乳房の形や外観を再建するために乳房再建手術が行われることがあり、OECD諸国では一般に乳がん治療の不可欠な一部として乳房再建手術が行われている。具体的なインプラントの種類や必要条件は国によって異なるが、韓国を除くほとんどの国で、この手術は患者に対して公的に保険が適用されている。しかし、予防的リスク軽減のための乳房切除術とそれに続く乳房再建術は、一部の医療制度(例えば、米国では保険契約により異なる)でのみカバーされている。
132. 乳房再建を国別に評価するHTAは一般に行われていない。しかし、数年前、乳房再建手術の5つの方法を比較したアメリカの研究では、自家組織の使用は費用対効果が高く、インプラントを使用した方法はそうでないことがわかった(Grover et al.、2013)。オランダでは、従来から保険適用されている人工乳房の挿入術よりも、2015年に条件付き適用が認められた自家脂肪移植法の使用に関して、今後数年間データを収集し、費用削減の度合いを検証する予定である。
6.6.2. 歯列矯正治療
133. 歯列矯正治療は、混み合った歯や曲がった歯の位置を矯正し、歯へのダメージや歯や顎の異常な発達を防ぐことを目的としている。OECD 加盟国のうち 12 カ国(ベルギー、チェコ、フィンランド、フランス、ギリシャ、ハンガリー、 アイスランド、日本、ルクセンブルグ、ノルウェー、ポーランド、スイス、トルコ、イギリス)は、 矯正歯科治療に一部保険を適用している。ベルギーでは9歳、ポーランドでは12歳、フランスでは16歳、フィンランドとルクセンブルグでは18歳、ノルウェーでは20歳と、年齢制限の異なる子供たちに適用されることがほとんどである。ハンガリーでは、顔面の奇形、癌、外傷などの病状に限定されており)、日本では手術が必要な重篤な症例に限定されている。カナダでは、歯科矯正治療は一部の州と一部の民間医療保険プランでのみカバーされています。
Table A.16 Coverage of interventions which are at the frontier between health and cosmetics: Orthodontics
Table A.17. Coverage of dental care and prosthesis
☛ 「子どもの歯科矯正」 への公的医療保険の国際比較(OECD加盟国)
英国: イギリスの歴史
イギリス政府の運営する公的保険医療制度(NHS, National Health Service)は,税収などによる一般財源から賄われているため,医療機関を原則無料で利用可能(処方薬,歯科,眼科検診を除く).イギリス国民以外,以下の条件を満たす場合は利用できる.
・ 6か月以上イギリスに合法的に滞在することが可能なビザを取得している学生
・ ワーキングビザ(YMS)など働く上で合法的に滞在することが可能な方
・ 永住目的(パートナーシップビザ、結婚ビザなど)で移住する方。
歯科治療については,4つの価格帯に分類され,歯列矯正はBand 3: £282.80(約43,000円)を支払うことで治療を受けることができる.
歯列矯正は18歳未満は無料.治療の必要性はIOTNによってGrade 1~5に分類評価され,Grade3以上は健康上の理由としてNHS治療が適応される.
What is the value of orthodontic treatment?
British Dental Journal vol. 218, p185–90, 2015.
Dental health / psychological well-being / Social well-being からの価値
NHS England Guides for commissioning dental specialties- Orthodontics
Equality and Health Inequalities Statement: 歯列矯正は,健康上の平等を達成するためのイギリス医療保険制度の核心として,また健康のみならず患者の心理社会的側面におけるwell-beingを改善する医療である.
Grade 1 is almost perfection
Grade 2 is for minor irregularities such as:
● slightly protruding upper front teeth
● slightly irregular teeth
● minor reversals of the normal relationship of uppr ad lwerteeh which do not interfere with noral function.
Grade 3 is for greater irregularities which normally do not need treatment for health reasons.
● upper front teeth that protrude less than 4 mm more than normal
● reversals of the normal relationship of upper teeth hich only interfere with normal function to a minor degree; by less that 2 mm.
● irregularity of teeth which are less than 4 mm out of line
● open bites of less that 4 mm
● deep bites with no functional problems
Grade 4 is for more severe degrees of irregularity and these do require treatment for health reasons.
● upper front teeth that protrude more than 6 mm
● reversals of the normal relationship of upper teeth which interere with normal function greater than 2 mm
● lower front teeth that protrude in front of the upper more than 3.5 mm
● irregularity of teeth which are more than 4 mm out of line
● less than the normal number of teeth (missing teeth) where gaps need to be closed
● open bites of more than 4 mm
● deep bites with functional problems
● more than the normal number of teeth (supernumerary teeth)
Grade 5 is for severe dental health problems
● when teeth cannot come into the mouth normally because of obstruction by crowding, additional teeth or any other cause.
● a large number of missing teeth.
● upper front eeth that protrude more than 9 mm
● lower front teeth that protrude in front of the upper more than 3.5 mm and where there are functional difficulties too
● cranio-facial anomalies such as cleft lip and palate.
待機リストが長いためこれを避けたい場合や,無料のNHS治療を受ける資格がない場合は,NHS以外のプライベートクリニックでの治療を選択できる.
・ 万人への普遍的なサービス提供
・ 利用者の支払い能力ではなく、臨床的必要性に基づいた医療
・ 技術・専門性において高いスタンダードをめざす
・ すべての患者の心に届くサービスをめざす
・ 関連する患者・地方コミュニティ・市民全員らと、組織を超えて連携す
・ 納税者から得た原資を、最も高品質・効率的・公平・持続可能に活用する
・ NHSのサービスは市民・コミュニティ・患者への説明責任を果たせるものあること
市民の義務として,以下が規範が求められる.
・ 市民は自分自身および家族の健康に関心を持ち、責任を持つべきである
・ 市民はNHS制度へのアクセス拠点となるGP医に登録すべきである
・ NHSスタッフおよび他の患者へ敬意を払うべきである(暴力行為は起訴・診療拒否される)
・ 自己の状況や健康状態は正確に申告すべきである
・ アポイントメントを守り、キャンセルは常識的に行うべきである。そうでなければ最長の待ち時間にもなりえる
・ 者は同意したならば治療手段に従い、それが難しい場合はそれをスタッフに告げるべきである
・ ワクチン接種などの公衆衛生プログラムに参加すべきである
・ 臓器提供に関する本人意思を表示するべきである
・ 受けた治療や病状変化について、副作用などの良い面も悪い面もフィードバックを行うべきである(匿名のフィードバック手法が提供される)
参考: 澤憲明氏の記事「英国のお医者さん」
1948 Orthodontic treatment included in the provisions of the National Health Service Act
1986 Occlusal Index Committee set up in the aftermath of the 'Committee of Enquiry into Unnecessary Dental Treatment' recommends the ntroduction of orthodontic indices for NHS treatment
1990 Department of Health agrees to establish a working party to report on all aspects of orthodontic treatment
1992 Department of Health review of UK Orthodontics (SDAC Report) recommends training of orthodontic auxiliaries ERASMUS proposals published by the European Orthodontic Society
1993 All orthodontic societies, associations and groups agreed to unification after balloting their members at their AGMs
1994 Formation of Orthodontic Nurses Group (ONG) The 4 UK Orthodontic Societies merge to form the British Orthodontic Society (BOS)
1995 Chief Dental Officer recommends introduction of specialist registration (Mouatt Report)
1996 Joint Accord of Royal Colleges, General Dental Council and UK education bodies to establish specialist dental lists
1998 Orthodontic specialist list established
2006 Index of Orthodontic Treatment Need applied to all NHS funded treatment
フランス: フランスの歴史
フランスの医療では,社会保険制度によるユニバーサルヘルスケアが達成されており,その所管はフランス厚生省であ.公立院,非営利団体による病院(公的医療と提携している),私的営利病院という3種類の病院が存在する.現在の医療制度は1945年に創設の制度をもとにしており、それに様々な変更が加えられて運営され,法的な強制保険制度とされ、市民はすべて保険料を納めなければならない.
2000年の世界保健機関調査において、フランスは世界の医療制度の中でも総合的最善な医療(close to best overall health care)を提供していると評価されている.
医療費の70%は強制加入である国民健康保険から還付され,自己負担は30%となるが,この30%は任意の保険制度に加入することで100%支払いができる.もちろん国民健康保険(強制)と任意保険への支払いは必要である.16歳までの歯列矯正にも適用されるので,治療が継続されている場合3年間有効となる.一般的な場合の歯列矯正治療では25万円程度が自己負担になるが,この部分も任意保険でカバーされることもある.
2018 French dental contracts: On the road to achieving universal dental health coverage?
Health Policy, 124(8): p.781-786, 2020.
La protection universelle maladie(PUMa)普遍的医療保険
フランス政府の社会保障(医療保険)制度について:
歯列矯正:
フランス連帯・保健省 Le Ministère des Solidarités et de la Santé 2017年6月21日に改称.
Impact of social and economic characteristics on orthodonti treatment among children and teenagers in France. Gema A, Kaminski M, NabetC. ommnit Dent Oral Epidemiol. 2010 Apr;38(2):171-9. DOI: 10.1111/j.1600-0528.2009.0055.x
フランスでは歯科矯正治療において社会的不平等があり、主に社会的地位、年収、補足保険、居住地域と関連している。
ドイツ:
歯科医師 69,000人
チェアサイドアシスタント(ZDF)182,000人
歯科管理助手(ZMW)
歯科予防処置助手(ZMP)
歯科衛生士(DHG) 600人強
歯科技工士 58,000人
医療保険制度として,Gezetzelich Krankenksse法定健康保険 SHI)と Private Krankenkasse(民間健康保険)があり,前者に国民の9割が加入しているが,所得の高い経営者などは,カバーされる疾患や適応範囲も広い後者へ加入するが,どちらか一方にしか選択できず,いったん民間健康保険に加入すると国民健康保険には戻れない.
臨床検査、X線検査、診断、詰め物、口腔外科、子供の予防治療、歯周病学、歯内療法については、SHIは費用の10%を負担する.光重合コンポジットレジンは、アマルガム充填と同程度の費用が疾病対策基金によってカバーされ、患者は追加費用を支払う.歯科矯正では,疾病基金が治療の必要性を認めた場合,SHI基金は子供の治療費の80%を負担する.疾病基金の基準を満たさない場合は,子どもの両親は歯科矯正治療費を自分で支払うか,上乗せの民間保険に加入する必要がある.
歯列矯正の必要性は,医学的必要性についてKIG(歯科矯正適応グループ)でレベル1~5に分けられ,レベル3-5では18才まではSHIで賄われる.顎変形症など口腔外科手術が必要な場合は18才以上でも保険適用される.
https://de.wikipedia.org/wiki/Kieferorthop%C3%A4die
・ Entwicklungsstörungen im Kopfbereich
・ Zahnunterzahl (Hypodontie)
・ Zahndurchbruchsstörung
・ Distale Bisslage (meist durch Rücklage des Unterkiefers)
・ Mesiale Bisslage (meist durch vorstehenden Unterkiefer, Progenie
・ Tiefer Biss
・ Bukkalokklusion oder Lingualokklusion (Kreuzbiss im Seitenzahnbereich)
・ Abweichung der Kieferbreiten (z. B. Kopfbiss)
・ Kontaktpunktabweichungen (z. B. Engstand)
・ Platzmangelsituation
・ Grad 1 umfasst die leichten Zahnfehlstellungen,
deren Behandlung aus ästhetischen Gründen wünschenswert sein kann, jedoch nicht zu Lasten der Krankenkassen.
・ Grad 2 umfasst Zahnfehlstellungen geringer Ausprägung,
diezwar aus medizinischen Gründen eine Korrektur erforderlich machen, deren Kosten jedoch nicht von den Krankenkassen übernommen werden.
・ Grad 3 umfasst ausgeprägte Zahnfehlstellungen,
die aus medizinischen Gründen eine Behandlung erforderlich machen.
・ Grad 4 umfasst stark ausgeprägte Zahnfehlstellungen,
die aus medizinischen Gründen dringend eine Behandlung erforderlich machen.
・ Grad 5 umfasst extrem stark ausgeprägte Zahnfehlstellungen,
die aus medizinischen Gründen unbedingt eine Behandlung erforderlich machen.
歯科と医科
orthodontieという用語より,Dento-Maxilläre Orthopädie と言われる.
ドイツの歯科医療システム(ISBN 978-4-89605-248-0) 2009年1月発行.
原本は,The System of Dental Care in Germany (ISBN 3-934280-63-3) 2003年発行.
スウェーデン:
スウェーデンの医療はユニバーサルヘルスケア度が存在し,ランスティングごとの地方分権制となっている.ノルディックモデルの高福祉高負担型であり,保健支出はDPの9%.医療保険は社会保険制度ではなく,主に税金を原資として中央政府および県レベルで課税.多くは公営だがプライベート医療機関も存在する.
大学までの教育費は無料,18歳まで医療費も無料.消費税25%,収入の30%の所得と税金高額だが,国政選挙の高い投票率(約80%)で国民の支持を得ている.国会議員の平均年齢は45歳程(うち女性46.1%),20代の議員も10人以上いる.
OECD加盟国のうち,40才以下の国会議員比率の高さは,①ノルウェー 36.1%,②フィンランド 36.0%,③スウェーデン 34.4%,④イタリア 32.8% の順にであり,日本は㉘日本 12.7%,㉜アメリカ 11.5% となっている.
歯科医療は,19歳未満であればランスティング(地方自治体)は歯科医療を無料で提供する責務がある.
ランスティングには民間病院の価格・提供サービスの規制権限がある。患者はランスティングと契約を結んでいない民間病院で医療を受けた場合には、払い戻しを受けることはできない。
フィンランド:
ノルウェー:
イタリア:
British Dental Journal volume 222, pages809–817 (2017)
カナダ:
アメリカ
Smiles Change Lives (SCL) since 1997:【設立までの物語】 バージニア・ブラウン夫人の寛大さとビジョンによって、全米の何千人もの子どもたちが笑顔で過ごせるようになりました。ブラウン夫人は、大恐慌の時代に育ちました。彼女と妹は共に歯列矯正を必要としていましたが、彼女の両親には一人分の治療費しかありませんでした。しかし、両親は一人分の治療費しか出すことができず、姉が先に矯正治療を受けました。ブラウン夫人が治療を受けられるようになったのは、高校生になってからでした.そのため、歯並びが悪いことを理由に同級生からからかわれ、嘲笑されることに何年も耐えてきました。写真を撮られるのも嫌で、ほとんど笑わなかったそうです。こうした体験から彼女は、いつか自分ができるようになったら、困っている子どもたちを助けるために行動を起こすと誓ったのです。
1983年、ブラウン夫人と亡き夫モーリス・ブラウンは、グレーター・カンザスシティ・コミュニティ財団のドナー・アドバイズド・ファンドでバージニア&モーリス・ブラウン財団を設立しました。これらの資金は、顔や口腔の手術を必要とする子どもたち、特に唇裂・口蓋裂の子どもたちのために使われました。この基金は、当時カンザス大学で行われていた顎顔面外科手術の取り組みに大きな投資を行いました。副鼻腔がんとの闘いで顔に大きな傷を負った夫が亡くなったとき、バージニアは、尊厳と自信を持って生きるために必要な治療を受ける余裕のない子どもたちを助けたいと、これまで以上に強く思うようになったのです。
ヴァージニアは息子のトムと一緒に専門家に会い、若い人たちが医療を受けられない状況について話し合い、自分の慈善活動に最も効果的な方法を探しました。そして、米国には子どもたちが矯正治療を受けられるようなプログラムが存在しないことを知り、ミズーリ大学カンザスシティ校歯学部とのパートナーシップを開始しました。1997年、最初の助成金により、カンザスシティ地域の48人の青少年に治療が提供されました。この取り組みが、重度の歯列不正や顎変形症の子どもたちを支援する非営利団体「バージニア・ブラウン・コミュニティ矯正歯科パートナーシップ」の設立につながったのです。
1997年の設立以来、バージニア・ブラウン・コミュニティー矯正歯科パートナーシップは、現在では全米の子どもたちを支援する非営利団体「スマイルズ・チェンジ・ライブス」へと発展しています。Smiles Change Livesは、支援活動、マーケティング、申請、スクリーニング、矯正治療、ケースマネージメント、評価などを管理しています。1997年以来、何千人もの子どもたちが新しい笑顔と新たな希望を与えられ、自尊心を取り戻してきました。ブラウン一家は、スタッフ、ボランティア、そして全国に750人以上いる歯科矯正医とともに、歯科矯正治療へのアクセスを確保するための道を切り開き続けています。
Smile for A Lifetime Fundation(全米とカナダ):財団は、地域社会の子どもたちに自信を持たせ,希望を与え,人生を劇的に変化させることを使命としています.笑顔の贈り物は,恵まれない子供たちにこのすべてを提供することができ,子供たちはこの贈り物を使って自分自身と地域社会をより良くすることができます.スマイル・フォー・ザ・ライフタイムは、通常では治療を受けることができない恵まれない子どもや若者に矯正歯科治療を提供する国際的なプログラムです.歯列矯正の治療費は請求しません.参加する矯正歯科医と矯正歯科製造会社は,リテーナー1セットの費用を含め,無料でサービスを提供します.ご家族が負担するのは,プログラムの費用を賄うための最初の申請料500ドルだけです.
A Smile For Kids(ASK,オレゴン州):オレゴン州内の恵まれない子供たちに矯正治療を提供することで、歯並びの悪さという障害を取り除いています。A Smile For Kidsは、歯並びの悪さが原因で嘲笑やいじめにあい、A Smile For Kidsの援助なしでは「歯列矯正」のための資金がない子供たちを助けることに特に重点を置いています。
Colorado Orthodontic Foundation(コロラド州):地域の矯正歯科専門家と提携することで、コロラド州の低所得者層が歯科矯正治療を利用しやすく、かつ安価に受けられるようにすることをミッションとし,歯科矯正医療を受ける余裕のない家庭に対して、歯科矯正治療と教育を提供するために医師と提携した非営利団体.コロラド矯正歯科財団は、ビジネスリーダーや矯正歯科の専門家によって結成され、恵まれない子供や家族が矯正歯科治療の恩恵を受けられるよう支援するために存在している。
Sunshyne Smiles Program(サウスダコタ州):他の方法では治療を受けられないサウスダコタ州の恵まれない子どもたちに歯列矯正治療を提供するための州全体のプログラム.子どもたちは,一般歯科医からの紹介でこのプログラムに参加することができ,参加資格は,子どもの歯列矯正の必要性の度合いと,家族の経済状況に基づいて決定される.
追加(北米 カナダ):
Smiles 4 CANADA(カナダ):子供の笑顔はかけがえのないものですが,不正咬合で苦しんでいる場合,それは子供にとって非常に恥ずかしいことです. 矯正治療の利点は誰もが知っていますが,その恩恵を受けられる人すべてが常に手の届くところにあるとは限りません.スマイルズ4カナダは,カナダ矯正歯科振興財団(CFAO)がカナダ矯正歯科医会(CAO)と共同で運営するプログラム.通常では治療費を支払うことができないような若いカナダ人の矯正歯科治療を促進するもので,応募資格は14歳以下(マニトバ州は18歳以下).このプログラムを通じて治療を受けることになった患者さんは,地元の参加歯科矯正医が治療を行い,患者さんのご家族は,通常治療治療の10%未満という少額の費用のみを支払います.
また,メディケイドサービスの説明書のなかでOrthodonticsの定義について書かれており,適用基準の n. と合わせて,我が国政府の解釈と,諸外国における歯科矯正の意義の違いがよくわかる.
Orthodontics is defined as a corrective procedure for functionally impairing occlusal conditions (including craniofacial abnormalities and traumatic or pathologic anatomical deviations) that cause pain or suffering, physical deformity, significant malfunction, aggravates a condition, or results in further injury or infirmity. Such services must maintain a high standard of quality and must be within the reasonable limits of services customarily available and provided to most persons in the community with the limitations and exclusions specified in this policy.
歯科矯正学は、痛みや苦痛、身体的変形、重大な機能不全、状態の悪化、またはさらなる損傷や病弱を引き起こす、機能的に損なわれた咬合状態(頭蓋顔面異常や外傷性または病的な解剖学的異常を含む)に対する治療法として定義される。このようなサービスは、高い品質基準を維持しなければならず、本ポリシーで指定された制限と除外を備えた、地域社会のほとんどの人に慣習的に利用・提供されているサービスの妥当な範囲内でなければなりません。
Malocclusion
不正咬合の存在とその影響は、多くの青年にとって重要である.不正咬合は,口腔機能に影響を与え,顔貌を変え,歯の外傷のリスクを高め,生活の質を低下させる可能性のある歯と顎の不整列のことであり,多くの場合にこれらは外見的なものでもあるが,重度の不正咬合では,歯周組織の健康,咀嚼,発話,心理社会的発達に大きな影響を与えています(Abreu 2018).
1988年から1991年にかけて行われた小児の不正咬合の最後の全国調査(Brunelleら、1996年)では,12歳から17歳の約半数が矯正治療を必要としており,メキシコ系アメリカ人と非ヒスパニック系黒人の集団でその必要性が高いことが示された(Proffitら 1998年).また,これらのデータは,12歳から17歳の青少年の66.2%がオーバーバイト(切歯の垂直方向の重なり)が正常範囲であることを示しています.一方、上顎と下顎の前歯に不正な歯並びがなかったのは12%だけであり,大多数の子供たちが何らかの歯列不正の問題を抱えていることが示唆された.カリフォルニア州のラテン系青少年を対象とした小規模な研究(N=507)では,21.5%がクラスII不正咬合(下顎後退),9.1%がクラスIII不正咬合(下顎突出)であることが示された(Silva and Kang 2001).その後の研究では,米国におけるクロスバイトの発生率は,3歳から12歳の子どもで58%であることが示唆された(Bell and Kiebach 2014).2013年には,20歳までの若者に影響を与えるすべての歯科処置の約15%が歯科矯正関連でした(Laniado et al.2017).
口腔と咬合の健康の心理社会的側面は,青少年が仲間との交流を通じて大人のアイデンティティを形成しているため,話す能力,笑顔,社会的状況での交流など,思春期において特に重要である(Grickら 2016; SilkとKwok 2017).この年齢層は矯正装置や歯列矯正で不正咬合を治療する時期であり,ちょうど外見の重要性が高くなります.青少年のこれらの優先順位を認識し,口腔衛生のメッセージを人気や高い自尊心と積極的に結びつけることで,健康的な生涯の習慣を確立することができます(Silk and Kwok 2017)。
口腔保健医療従事者
米国の口腔保健医療従事者は、歯科医師と、歯科衛生士、歯科セラピスト、歯科助手、歯科技工士、地域歯科保健コーディネーター(CDHC)などの関連専門家から構成されています。これらの口腔保健専門家は、単独またはグループの歯科診療所、地域診療所、学術的環境、商業的診療所、病院、および連邦、州、または地方政府の環境などのチーム編成や設定で患者にケアを提供しています。これらの医療提供者の中で最も高度な訓練を受けた歯科医師は、口腔疾患の診断と治療、患者の口腔衛生管理、適な口腔衛生行動に関する患者の教育、そして必要に応じて他の医療提供者に患者を紹介するなどの役割を担っています。
米国歯科医師会(ADA)によると、2020年、米国で活発に開業している歯科医師は201,117人であった。最も多いのはカリフォルニア州とテキサス州でそれぞれ31,059人と15,872人、最も少ないのはワイオミング州とバーモント州でそれぞれ306人と348人であった。全体として、2020年の米国住民10万人当たりの歯科医師数は61人であった。しかし、この数は州によって大きく異なり、コロンビア特別区の104人からアラバマ州の41人までである(米国歯科医師会2021a)。歯科医師対人口比の最適な指標はないが、入手可能な推定では、単独診療の歯科医師は年間約1,350人の患者を管理し、グループ診療の歯科医師は約2,100人を管理している(Bailit 2017)。
歯科医の多くは一般歯科医である。2020年、米国には158,520人の一般歯科医と、以下の専門分野での業務を含む追加の教育訓練を報告したその他の歯科医が42,597人いた。歯科矯正学および歯科顔面整形外科(10,885)、小児歯科(8,561)、口腔顎顔面外科(7,529)、歯周病学(5,723)、歯内療法(5,745)、補綴学(3,733)、歯科公衆衛生(823)、口腔顎顔面病理(431)、口腔顎顔面放射線(164) (アメリカ歯科協会 2021a). 2019年と2020年に歯科麻酔学、口腔顔面痛、口腔医学が専門分野として追加された。
口腔保健の人材には、歯科衛生士、歯科助手、歯科技工士、さらに最近では歯科治療士やCDHCも含まれる。歯科衛生士は、口腔衛生スクリーニングや健康歴の確認、健康増進技術の指導、デンタルX線写真(レントゲン)や口腔内画像の作成、歯面からの硬軟沈着物の除去、予防材料の塗布などを行います。いくつかの州では、追加訓練を受けた衛生士が、州の開業法で認められている局所麻酔薬の投与や特定の修復サービスなど、拡大した機能を行うことができます(Beazoglouら2012)(米国歯科衛生士協会2018)。
米国労働統計局(BLS)の雇用者調査は、2020年に米国で雇用されるフルタイムおよびパートタイムの歯科衛生士が194,830人いると推定したが、一部のパートタイム衛生士は複数の環境で働いているかもしれない(米国労働統計局2020a)。BLSは、2020年に312,140人が歯科助手として雇用されると推定している(米国労働統計局2020b)。そのうちの約25%の歯科助手は、拡張機能(例えば、歯の研磨やシーラントの塗布など)を担っていると報告されている(Baker et al.2015)。2020年、米国では歯科技工士は30,800人であった(米国労働統計局2020c)。また、一般市民に直接義歯治療を行う歯科医療従事者であるデンチュリストは、現在、アリゾナ、コロラド、アイダホ、メイン、モンタナ、オレゴンで法的に開業が認められている(National Denturist Association 2021)。
歯科医療へのアクセス不足に対応するため、ADAは2006年にCDHCプログラムを立ち上げ、地域密着型の予防、ケアコーディネーション、患者ナビゲーションを提供しています。CDHCは、サービスが行き届いていない地方、都市、ネイティブアメリカンのコミュニティで活動し、他の方法では歯科治療を受けられないような人々を専門のプロバイダーにつないでいます(Grover 2017)。現在、カリフォルニア歯科医師会などの州歯科医師会は、CDHCプログラムを承認するために州議会と協力しており、460人のプログラム卒業生が45州で働いている(米国歯科医師会2020a)。
歯科セラピストは、この分野で最も最近確立されたミッドレベルプロバイダーで、歯科医師の全般的かつ直接的な監督のもと、日常の予防および修復ケアを提供します。デンタルセラピストの診療範囲は一般歯科医の約4分の1であり、正確な役割はセラピストの教育や州の規制によって異なる。モデルは様々ですが、歯科セラピストは現在13の州で開業することが許されています。アラスカ(部族領)、アリゾナ、コネチカット、アイダホ(部族領)、メイン、ミシガン、ミネソタ、モンタナ(部族領)、ニューメキシコ、ネバダ、オレゴン、バーモント、ワシントン(部族領)、そしてフロリダ、カンザス、マサチューセッツ、ニューヨーク、ノースダコタ、ウィスコンシンで提案や法案が検討中である。2019年には6つの州で法案が承認され、多くは歯科セラピストと登録歯科衛生士の資格を組み合わせているため、個人は二重に訓練されている。現在、セラピストはアラスカ、アリゾナ、ミネソタ、オレゴン、ワシントンで活動している(米国歯科衛生士協会2020)。
口腔ケアのための新しいミッドレベルプロバイダーモデルを開発・導入している州の中で、アラスカは最も経験が豊富である。地域医療補助者プログラムはアラスカの労働力プログラムで、歯科医師以外の口腔医療提供者であるプライマリー歯科医療補助者(PDHA)、拡張機能歯科医療補助者(EFDHA)、歯科医療補助衛生士(DHAH)、歯科医療補助療法士(DHAT)という4種類の医療機関を創設し、ケアへのアクセスを改善するために範囲を広げたものである。PDHAは、口腔衛生、歯ブラシによる予防、フッ素塗布、栄養と疾病管理のカウンセリングを提供します。PDHAは、歯科画像診断、予防処置、シーラント、外傷性修復治療を提供するための追加訓練を受けることもあります。EFDHAは、歯科医師またはセラピストが虫歯を除去した後に修復物を装着するか、予防処置(ルートプレーニングなし)を提供するためのトレーニングを受けた歯科助手です。追加訓練を受けたEFDHAは、より複雑な作業を行うことができる。PDHAとEFDHAのいずれにおいても、トレーニングは2週間の体系的な指導に続き、プリセプターシップが終了するまで直接指導を受ける期間を含みます。
DHAHは、歯科医療認定委員会(CODA)により承認された局所麻酔コースを修了した登録歯科衛生士で、監督する歯科医師から遠隔操作で局所麻酔を提供することができるようになります。DHATは、2年間の教育プログラムを修了し、基本的な歯科修復処置、抜歯、予防サービスを提供することができるようになります。この4つの新しいクラスの医療従事者は、指導歯科医チームのメンバーであり、歯科医のいない小さな村に治療を提供するために、指導歯科医からリモートで働くことが許可される場合があります。
歯科助手は、歯科医院でさまざまな活動を行います。州によっては、健康歴の採取、画像処理、健康増進法の指導、オフィス管理業務、患者や取引先とのコミュニケーション(米国歯科医師会2021b)、さらに歯科医師の処置の補助などを担当することもある。一部の州では、歯科医師が直接患者ケアを行うのを支援するために、機能拡張型歯科助手の使用を支援しており(Beazoglouら、2012)、彼らの継続教育は、米国歯科助手協会(米国歯科助手協会2021)を通じてサポートされています。
歯科技工士は、歯科医師の詳細な書面による指示に従い、総入れ歯や部分入れ歯、ブリッジ、クラウンやベニア、矯正器具を作製します(米国歯科医師会2021c)。技工士は通常、様々な教育環境の中で2年間のプログラムを通じて教育・訓練を受け、卒業生は準学士号または修了証書を取得する。さらに、少数のプログラムは、歯科技工の4年制バカロレアプログラムを提供している。
さらに、歯学以外の分野で訓練を受けた医療専門家が、さまざまな口腔医療サービスを提供しています。医師、看護師、その他は、周産期医療の一環として女性に、また、小児、高齢者、その他特別なニーズを持つ人々に口腔ケアを提供しています(Institute of Medicine and the National Research Council 2011)。これらの活動には、健康歴の確認、口腔衛生スクリーニング、リスク評価とチャート作成、教育と栄養カウンセリング、ケア調整、および通常歯科衛生士の診療範囲に含まれるその他のサービスが含まれる場合がある(Maxey et al.2017)。さらに、虫歯予防のためのフッ素ワニスを提供する場合もある。しかし、トレーニングや経験の不足、不十分なインフラサポート、システムの制限などが重なり、これらの専門家の多くが口腔保健の推進にもっと関与できるようになる可能性が制限されることが多い。歯科医師以外の医療従事者が口腔保健サービスを提供している数については推定されていない.
歯科診療の技術
歯科診療では、コンピューター、レーザー、スキャニングとミリング技術、診断情報を強化するための最新のX線撮影技術、およびEHRを含む、さまざまな技術が使用されています。コンピュータは歯科医院の基礎技術であり、新しい修復物を作成するためのスキャン技術に接続され、EHRを管理するために使用されます。矯正歯科用のデジタルスキャニングは、アルジネート歯型に大きく取って代わりました。スキャニングにより、スタディモデルを石に流し込む必要がなくなり、治療計画が強化されます。矯正歯科治療が医療上必要な理で完了し、保険会社による審査が必要な場合、得られた模型を安全な手段で簡単に保険会社に渡すことができます。レーザーは、歯を白くするため、歯の虫歯を取り除くため、または軟組織を取り除くために使用されます。スキャニング及びミリング技術は、歯科オフィス内で新しい接着セラミック及び樹脂ベースの複合修復物を製造するために使用される増大するコンピュータ支援設計/コンピュータ支援製造(CAD/CAM)技術の一部である(Trost et al.2006)。
チェアサイドCAD/CAMシステムの使用は、患者の口腔機能及び審美性を回復及び維持するために歯科医師、技師、及び患者が行う時間及び労力を最小限に抑え、高品質の結果を提供するという点で、全ての歯科分科において有望である(Baroudi及びIbraheem 2015)。歯科用コーンビームCTは、歯、骨、軟組織の3次元画像を作成するために使用される新しいX線技術です(米国食品医薬品局2020年)。先進的な歯科医療技術の詳細については、本モノグラフのセクション6を参照。
EHRは、忙しい歯科医院にとって、歯科記録の作成、請求・支払情報・X線写真の保存、他の医療機関のEHRとの情報共有など、多くのタスクを達成できる情報システムである。歯科診療所では、(1)品質、安全性、効率の向上、(2)健康格差の縮小、(3)患者や家族の関与、(4)ケア連携と集団健康の向上、(5)患者の健康情報のプライバシーとセキュリティの維持(医療情報技術国家コーディネーター室2019)のためにEHRを使用するケースが増えている。歯学部付属診療所、FQHC、グループ診療所など多くの大規模歯科医療機関がEHRに移行しているが、EHRのチェアサイドの可能性を十分に活用している歯科医療機関は半数以下である(Moffitt and Steffen 2018)。セクション6では、EHRについてより詳しく解説しています。
遠隔医療には、遠隔地での医療サービスの提供、患者や医療専門家の教育、公衆衛生や管理活動の実施を促進するための技術の使用が含まれる(Daniel et al.)テレデンティストリーには、ライブおよび「ストア&フォワード」方式で遠隔地から提供できる幅広い口腔保健サービスが含まれる。例えば、口腔外科専門医の診察はテレデンティストリーを用いて行うことができるので、患者は処置の前に長距離を移動する必要がありません(追加情報についてはセクション6を参照)。ケアのコストと時間を削減し、専門医へのアクセスを向上させることができます(Banbury et al.2014; Acharya and Rai 2016; Powell et al.2017)。最適な遠隔医療システムは、健康記録と完全に統合されている。遠隔医療連携により、検査や治療の重複など、患者ケアの冗長性のリスクを低減します(Fathi et al.2017)。
専門歯科学および高度一般歯科学プログラム
認定された専門プログラムの数は、2000 年から 2016 年の間に 416 から 457 に増加した。一部の専門分野ではプログラムが減少したが(歯科公衆衛生学が3つ、補綴学が9つ減少)、すべての専門分野で登録者数が増加した。その期間の全体的な登録者数の増加の上位3つの専門プログラムは、口腔顎顔面外科で、848人から1,195人に増加し、小児歯科で、442人から921人に増加し、歯科矯正学で、714人から1,043人に増加した(米国歯科医師会2016)。
た、高度歯科教育登録者数も2000年から2018年にかけて増加した。General Practice Residencyの登録者数は1,063人から1,237人へと微増した。一般歯科の上級教育の登録者数は、614人から924人に増加した(米国歯科医師会2016年、2020f)。
今後の課題
米国では、人口動態、疾病・障害のパターン、ヘルスケアのあり方において、かつてないほどの変化が起きている。科学技術の進歩に遅れをとらないようにする必要性は、複数の情報システムを利用できるようになった歯科と医学においてすでに明白である。インターネットや継続的な歯科教育に加えて、新世紀には画像システム、コンピュータ支援技術、遠隔歯科治療や遠隔医療、診断や治療法の改善、新しい生体材料やその他のバイオテクノロジー製品などが継続的に成長すると思われます。患者の疾病リスクの評価や治療計画において、遺伝情報がたす役割はますます大きくなっていくでしょう。
医療治療の有効性、費用対効果、成果についてはある程度の情報が得られているが、「ベストプラクティス」、すなわちどの治療が、どのような状況下で、どの程度のコストで、どの患者に有効であるかを決定するためには、さらなる研究が必要となる。治療計画には、アウトカム指標と患者の嗜好を取り入れる。既存文献の体系的なレビューにより、歯科・内科治療におけるエビデンスに基づくアプローチを促進することができます。さらに、包括的な診断と治療のコード、および新しい技術を適切に取り入れるためのプロセスも必要となります。
健康専門職が直面する課題は、地域ベースの疾病予防と個人の口腔ケアを拡大し、住民のニーズを満たすことである。ケアへのアクセスと障壁の問題に対処し、ケアを求めるすべての人にケアが行き届くよう、満足のいく解決策を見出さなければならない。
これらの予測される構造的、組織的、およびテーマ的な変化が、口腔ケアを提供する国家の能力と取り組みにどの程度影響するかは定かではない。口腔保健の目標を含む国の健康増進および疾病予防の目標は、重要な指針となるものである。変化したケアシステムが、国民の口腔衛生のニーズと要望への対応にどれだけ成功するかは、いくつかの方法で測定することができる。その中には、国民の健康格差の縮小、国民全体の疾病発生率および有病率の低下、機能的状態の改善、費用の削減、死亡率の低下、健康と生活の質の向上などが含まれる。
公的医療保険制度は,
メディケア(Medicare):
65歳以上の高齢者
65歳未満の身体障害を持つ者
65 歳未満の透析や移植を必要とする重度の腎臓障害を持つ者
メディケイド(Medicaid):
特定の子供が加入できる児童医療保険プログラム(CHIP:Children's Health Insurance Program)
退役軍人が加入できる保険制度(VHA:Veterans Health Administration)などが存在する
これらの制度の対象者以外は、勤務先(雇用主)が加入している民間医療保険へ加入.67.3%(2018年)の人は民間医療保険に加入している.
公的医療保険は、基本的に医療サービスを受けるたびに支払うコーペイ(Co-Payment)6や、保険が適用となるまでに支払わなくてはならないディダクティブル(Deductible)などの保険料の個人負担がなく、事務手数料が民間医療保険と比較して安いというメリットがあるが,医療提供者の選択肢が少ないというデメリットも存在する.メディケアは連邦政府が,メディケイドは州政府と連邦政府によって運営されている.
民間医療保険(Private Health Care Coverage)
加入条件や内容はプランによって異なる。雇用主が提供する保険の場合、中小企業よりも大企業が提供する医療保険の方が良い内容である場合が多い。これには、優秀な人材を獲得・定着させるために福利厚生制度として医療保険を充実させている背景がある。
また、2015 年に定められた医療保険制度改革法(ACA:Patient Protection and Affordable Care Act、通称「オバマケア」)によって、従業員が50 人上在籍する企業には医療保険の提供が義務付けられたため、保険加入者のほとんどが企業を通じて保険プランに加入している。
企業が提供する保険に加入する場合は、企業側が保険料の一定割合を負担する場合がほとんどであるため、個人で加入するよりも費用負担が少なくなる。一方で、企業を通じて医療保険に加入する場合は、企業が用意したプランや内容以外は選択できない。企業によって選択肢が全くない場合もあれば、通常プランに加えてさらに充実した内容のプランを用意している場合もある。ただし、内容の充実したプランの場合は保険料が高くなるため、個人負担分も通常プランより増えることとなる.
2020年の年間平均の保険料は,単身プランで7,470ドル,家族プランで21,334ドルとなっており,毎年5%程度上昇している.
従業員50人以上の企業は,医療保険の提供義務があり(従業員がそのオファーを却下した場合は提供する必要はない),従業員数が50人未満の企業は医療保険の提供義務はない.保険未加入者に対する罰金は,2019 年から廃止となったが,州によっては保険加入義務や保険未加入の場合の罰金を独自に法制化している.2021 年1 月時点で、個人に保険加入義務を課しているのは、カリフォルニア、マサチューセッツ、バーモント、ニュージャージー、ロードアイランドの5 州と、コロンビア特別区(ワシントンDC)となっている.
オーストラリア:
民間保険と公的保障によって助成される.人口10万人あたり58.7名の歯科医師.
Oral health and dental care in Australia
Guide to the Child Dental Benefits Schedule
2~17才の子どもは,基本的な歯科医療サービスに対して最大1,013ドルの公的給付を得られる.
歯列矯正は,グループ1~3に分類された費用が設定されている.審美的治療は対象外.低所得世帯では補助が受けられる.
Group 1口唇裂口蓋裂
Group 2 外科的矯正治療
Group 3 補綴処置を伴うもの
ロシア:
― アメリカの成人歯科矯正治療(保険適用外)の平均的費用
― 主要国の医療保険制度概要2017(厚生労働省資料を追加改変)
我国の歯科医療は世界で公的医療保険が最も高い国の一つとされているが,「歯科矯正」に限るとその学問体系に関する考察遅れ,その意義と目的が不明瞭となっている.政府見解や歯科医師自身からも美容整形技術であるかのように解釈されており,国民には大きな経済的負担を求められる世界でも奇異な国家となっている.経済的負担から生じる歯科矯正医療へのアクセスの不平等は,口腔の健康格差の社会的決定要因となっている.
矯正歯科専門医の役割は誰のためにあり,その目的と意義は何か? 国民への平等な医療提供制度,口腔の健康格差の是正はいかにるべきか?
☛ 子どもの歯科矯正 への公的医療保険の国際比較(OECD加盟国 2016)
☛ ヨーロッパ諸国における歯科矯正医療の公的医療保険の現状(2010)
| 日本 | ドイツ | フランス | スウェーデン | イギリス | アメリカ | ||
| 制度類型 | 社会保険方式 国民保険 | 会保険方式 国民皆保険 | 社会保険方式 国民皆保険 | 税方式による公営の 保健・医療サービス | 税方式による公営の 保健・医療サービス (NHS, National Health Service) | メディケア メディケイド 民間医療保険 | |
| 自己負担 | 0-30% こども医療費助成 | 外来:なし 入院:1日10€ | 外来:30% 入院:20% 薬剤:35% | 無料 ランスティング (地方自治体) | 原則無料 | 民間医療保険 加入率67.3% 2018年 | |
| 歯列矯正への適応 OECD諸国,米国,諸外国では,医学的に必要とされる場合,公的医療保険が適用 | 民間保険なし × 公的保障は限定的 ▲ 一部疾病 適用範囲は限定 根拠解釈は議論要 | 〇 18才以下 (1) | 〇 16才未満 (2) | 〇 19才未満 (3) | 〇 18才未満 (4) | 〇 メディケイド 21才まで 州による格差+ 国民の71%は民間歯科保険に加入 | |
| 公的医療保険の根拠 | 疾病及び傷害の国際分類 1900年- | 「疾病及び関連保健問題の国際統計分類(ICD)」とは,「国際疾病分類」とも呼称され、異なる国や地域から、異なる時点で集計された死亡や傷病のデータの体系的な記録、分析、解釈及び比較を行うため設けられた分類.1900年(明治33年)に国際統計協会により制定されて以来,医学の進歩や社会の変化に伴いほぼ10年ごとに修正が行われ,第2次大戦後はWHOの所管となり世界保健機関憲章に基づいたものとなった.現在国際的には,1990年(平成2年)の第43回世界保健総会で採択されたICD-10が使用されている.厚生労働省大臣官房統計情報部より引用 ICD-11 Version: 02/2022 ICDの概要について ICD-11の国内の公的統計への適用について | |||||
| 健康の定義 1946年 | Health is a state of complete physical, mental and social well-being and not merely the absence of disease or infirmity. | ||||||
| 公的医療保険適応への経過 | 1947: 顔貌の不正による精神的・社会生存上の懊惱苦悶を指摘(高橋新次郎) 1951: WHO加盟 1982: 唇顎口蓋裂 1990:顎変形症 詳細は下表. 1994: こどもの権利条約批准(世界で158番目) 1995: 学校歯科検診(不正咬合の健康診断開始) 2002~2022: 歯科矯正混迷期 成育基本法 健やか親子21 歯の矯正への請願 自治体意見書 国民の要望多数 | 1948: Orthodontic treatment included in the provisions of the National Health Service Act 1986: シャンシェフ報告 1986: Occlusal Index Committee set up in the aftermath of the 'Committee of Enquiry into Unnecessary Dental Treatment' recommends the introduction of orthodontic indices for NHS treatment | 1947:公的資金を投入すべき不正咬合として,口唇口蓋裂,重篤な上下顎の疾患や外傷に起因する不正咬合,醜状,発音に関係し,正常発育への影響や教育就労に障害をもたらす場合の歯列矯正の基準を示した. 1965: 社会保障法IXI メディケイドプログラム制定. 1967: 社会保障法改正.21歳までのメディケイド,handicapping malocclusionへの給付義務化. 2010: ACA法(Patient Protection and Affordable Care Act(PPACA, オバマケア)成立.Medically necessary orthodontic treatment | ||||
| 適用基準 | (一部の疾病) 社会通念上必要 〇 容姿の美化X 概念▲ (Social handicapとQoL) 学校健診:〇 議論の整理要 諸外国の現状 子どもの権利 制度/法的な是正 ☛ 健康格差 | KIG (歯科矯正適応グループ) | IOTN | HLD index HLD(CalMod) Salzmann index など.州による. Medicaid Orthodontic Service | |||
| 歯・歯列の位置や大きさの異常と健康の関係についての国際的な認識. 根底にあるものは,「国民の幸せとは何か」という社会通念や理から,国民が享受できる医療制度や法が構築されてゆく.国民の幸福という国家における医療のあり方を考えるに,健康格差の大きな米国においても日本の終戦直後の時期に,公的資金の投入すべき不正咬合の審査基準は定められており,自由診療を取り入れてきた我国の歯科医療は,諸外国における倫理的実践的次元の医療概念,Social handicap,健康格差の是正や社会保障について学ぶものはないか. | |||||||
ドイツのKIGシステム:2002年1月1日より導入.
アメリカのHLD/HLD CalModなどについて
Relationship of 3 indexes of orthodontic treatment need used by Medicaid and oral health–related quality of life
Camacho D,Rinchuse D, Zullo T, Roche M
AJO-DO 161(4) p574-81,2022
An Overview of Orthodontic Indices
World Journal of Dentistry, January-March 2012;3(1):77-86
― 歯列矯正の医療制度化は?
公益社団法人 日本矯正歯科学会では,
不正咬合をそのままにしておくと生じる問題をWebで公開解説している.
・食べ物がよく噛めない
・歯槽膿漏になりやすい(注:歯周病のこと)
・口臭の原因になる
・アゴの関節に負担をかける
Q:健康を害するにもかかわらず,公平な医療分配,患者間の不平等が解消されない理由は?
⇒ ① 欧州諸国の基準
② 文化・社会背景
③ 医療倫理
④ 歯科の歴史から考察する
⇒ 療制度専門医制度の未確立),視点,国民意識や化
― 公衆衛生と生活習慣病
健康の社会的決定要因
生活習慣病(肥満や糖尿病)はだれの責任か?
社会的に決定された様々な要因
健康は自分の選択だけでなく,社会制度によっても左右される
→ 正義の問題(健康政策:)
社会格差と健康
健康格差は正義
例えば,様々な全身疾患の誘因となる肥満では:
見た目のダイエットなど美容的目的では保険適応されないが,以下の条件を満たす場合は適応される.
1. 高度の肥満の人(BMIが35以上/BMI=体重(kg)÷身長m)2)
2. 健診断などで1の条件に該当し、肥満と診断され、なおかつ高血圧、糖尿病、脂質異常症を指摘された人
3. 肥満に伴ういびきや、睡眠時無呼吸症候群と指摘された人
4. 肥満に伴う膝痛、腰痛のある人
5. 肥満によるその他の健康障害を伴う人
児肥満診療ガイドライン2017
高齢者肥満症診療ガイドライン2018
中医協委員から
歯列矯正ってなぜ保険がきかないのか?
保険診療では,治療内容、使用できる薬,材料等に細かいルールが決められています.それ以外の治療方法、材料等を望まれる場合は,自費診療になります.昨今,保険診療の財政的問題で,安全性のある高度先端医療すべてが保険導入されているわけではなく保険の枠のなかだけで,国民的ニーズに答えきれなくなってきました.歯科の分野では,インプラント,歯周再生治療,歯列矯正,審美歯科審美補綴(オールセラミック等),特殊義歯が上げられます.その他詳しい内容は,ご相談ください.
↳ 保険適用されない分野の中で,歯の位異常・大きさの異常という疾病としての歯列不正は他分野の治療目的とは明らかに異なる.